促炎性因子、氧化应激指标在低龄患儿化脓性脑膜炎中的表达
2023-05-25雷玉娇雷瑞瑞
韩 影, 郭 鹏, 雷玉娇, 刘 阳, 雷瑞瑞
(河南省驻马店市中心医院, 1. 小儿内科, 2. 儿童重症科, 3. 新生儿科, 河南 驻马店, 463000)
化脓性脑膜炎(PM)是一种因化脓性细菌感染而引发的中枢神经系统感染性疾病,在儿科较为常见[1]。部分患儿进展严重将导致瘫痪、运动功能障碍及智力障碍等不良情况,不利于其健康成长,并且给家庭及社会带来沉重负担[2]。目前,临床多采用抗生素治疗,但整体病死率没有降低,尤其是低龄患儿的预后状况不佳[3]。患儿病情判断主要依据其临床症状及影像学检查结果,但部分临床症状不典型,且病情发展迅速的患儿易漏诊或延误治疗[4]。感染性疾病的病原易引起患者的全身炎症反应,故对促炎症因子进行探讨十分关键[5]。炎症反应是氧化应激的一种表现,氧化应激反应对患儿机体存在一定影响[6]。基于此,本研究分析60例低龄PM患儿的临床资料,旨在为患儿的早期诊治、预后提供依据。
1 资料与方法
1.1 一般资料
选取河南省驻马店市中心医院2018年11月—2021年11月收治的60例PM患儿作为研究对象,回顾性分析其临床资料。纳入标准: ① 符合《诸福棠实用儿科学》中PM的诊断标准[7], 年龄<2岁者; ② 临床资料完整者; ③ 符合《赫尔辛基宣言》相关伦理审查标准者; ④ 无精神疾病者; ⑤ 首次发病者。排除标准: ① 合并其他原因导致的中枢神经系统疾病者; ② 合并使用过相关药物治疗的患儿; ③ 合并恶性肿瘤疾病者; ④ 合并肝肾功能障碍者; ⑤ 合并其他类型脑膜炎者; ⑥ 合并血液疾病者; ⑦ 合并先天性脑部发育障碍及免疫系统疾病者。60例PM患儿均伴有不同程度的发热与精神状态不佳,依据中枢神经系统功能障碍评价标准[8]分为普通PM组(n=36)与重组PM组(n=24)。普通PM患儿表现为未出现惊厥及昏迷情况,重症PM患儿表现为存在不同程度的意识障碍、惊厥等情况。普通PM组中男22例,女14例; 年龄2~23个月,平均(12.35±3.70)个月。重症PM组中男15例,女9例; 年龄3~22个月,平均(12.40±3.60)个月。另选取同期进行诊治的50例非中枢感染性疾病患儿作为对照组,其中男31例,女19例,年龄2~21个月,平均(12.38±3.73)个月。3组患儿一般资料比较,差异无统计学意义(P>0.05), 具有可比性。
1.2 方法
所有患儿入院当天行腰椎穿刺,取脑脊液6 mL, 其中3 mL用于脑脊液常规、生化检查、病原学检查, 3 mL用于样本检测。将样本在2 500转/min(离心半径8 cm)离心泵离心15 min, 取上层清液保存待测。通过双抗体夹心酶联免疫吸附试验(ELISA)检测肿瘤坏死因子-α(TNF-α)、巨噬细胞炎症蛋白-1α(MIP-1α)、白细胞介素-6(IL-6)、白细胞介素-8(IL-8)水平。采用黄嘌呤氧化酶法检测超氧化物歧化酶(SOD)水平,采用硫代巴比妥法测定丙二醛(MDA)水平,采用硝酸还原酶法检测一氧化氮(NO)水平。所有操作过程均由同一组专业人员严格按照说明书进行。
1.3 统计学分析
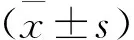
2 结 果
2.1 3组患儿促炎性因子水平
3组患儿MIP-1α水平比较,差异无统计学意义(P>0.05)。重症PM组、普通PM组IL-6水平高于对照组,差异有统计学意义(P<0.05)。重症PM组、普通PM组的TNF-α、IL-8水平均高于对照组,且重症PM组高于普通PM组,差异有统计学意义(P<0.05), 见表1。
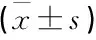
表1 3组患儿促炎性因子水平比较 ng/L
2.2 3组患儿氧化应激指标水平
重症PM组、普通PM组MDA、NO水平均高于对照组,且重症PM组高于普通PM组,差异有统计学意义(P<0.05)。重症PM组、普通PM组SOD水平均高于对照组,差异有统计学意义(P<0.05); 重症PM组与普通PM组SOD水平比较,差异无统计学意义(P>0.05), 见表2。
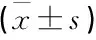
表2 3组患儿氧化应激指标水平比较
2.3 促炎性因子、氧化应激指标与PM病情严重程度的相关性
Spearman相关性分析结果显示, TNF-α(r=0.354)、IL-8(r=0.397)、MDA(r=0.437)、NO(r=0.456)水平与PM病情严重程度呈正相关(P<0.05或P<0.01)。
3 讨 论
PM属于颅内感染的一种,可影响低龄儿生存质量,导致其病死率上升[9]。因低龄儿年龄小、免疫功能及疾病防御水平均较低,导致病原菌容易通过血脑屏障感染脑膜,促进化脓性疾病的产生[10]。促炎性因子与患儿机体感染程度有关,大量的炎性因子释放会导致患儿炎症水平上升,进一步加剧脑损伤[11]。在PM的病理生理过程中,病原菌对中性粒细胞及巨噬细胞产生作用,生成大量的自由基抵抗病原菌,但过量自由基会引起氧化应激反应上升,导致患儿机体受损[12], 故对患儿促炎性因子及氧化应激指标进行检测具有重要意义。
本研究结果显示,重症PM组患儿TNF-α、IL-8水平较普通PM组与对照组高; IL-6水平较对照组高,但与普通PM组患儿差异无统计学意义(P>0.05)。此外, PM病情严重程度与TNF-α、IL-8水平均表现为显著正相关,提示病情越严重的患儿的机体炎症反应越大,炎性因子表达量越高。这可能是因为TNF-α对于增强白细胞在血管壁上的黏附性具有促进效果,白细胞释放生成各类蛋白溶解酶,对血管内皮细胞间的连接具有损害作用,促使血脑屏障损伤严重; IL-6能够加强炎症因子对血脑屏障的浸润,抑制其屏障作用; IL-8对中性粒细胞具有趋化作用,能够导致局部炎症的发生,故以上炎性因子在PM患儿的机体内水平较高,且随着病情加剧,其炎性水平上升。MIP-1α是一种CC亚族趋化因子,在抗MIP-1α中和抗体处理之后能够有效抑制细胞流入,对于PM患儿来说,组织细胞与微生物之间产生的特异性趋化因子对白细胞产生趋化作用,其是炎症反应发生的重要一环[13]。本研究显示, 3组患儿的MIP-1α水平比较,差异无统计学意义(P>0.05), 分析原因为表面趋化因子的作用机制可能较为复杂,在疾病发生的不同时间段其趋化作用也不一致,既相互拮抗,又协调相存,故需日后进一步明确。此外,本研究中,重症PM组患儿MDA、NO水平较普通PM组与对照组高, SOD水平高于对照组,但与普通PM组差异不显著, PM病情严重程度与MDA、NO指标呈显著正相关,提示PM患儿表现为机体的氧化应激反应上升。分析上述结果原因为: MDA是由于人体自由基作用于脂质发生过氧化反应后的最终产物,其表达水平上升反映了患儿脑组织自由基受损情况严重; SOD属于超氧化物的清除因子,是一种重要的抗氧化应激因子,其表达量变化与患儿氧化应激受损有关; NO是氮自由基,当机体内表达水平过高会与超氧阴离子反应,并造成氧化应激损伤[14]。MDA、SOD与NO均可反映患儿脑组织受到自由基的影响情况,故MDA与NO的升高表明病情在进一步发展中,但普通PM与重症PM患儿SOD表达量无差异可能是因采样时间差异导致。本研究存在一些不足之处,本研究样本量较小且为单中心回顾性分析,后续将扩大样本量进一步验证。
