高压氧对一氧化碳中毒迟发性脑病的疗效及对脑电图的影响
2023-05-25张志格于春蓝覃东红卢丽华
张志格, 于春蓝, 韦 奇, 唐 婷, 覃东红, 卢丽华
(广西壮族自治区江滨医院 高压氧科, 广西 南宁, 530021)
一氧化碳中毒迟发性脑病(DEACMP)指一氧化碳(CO)中毒患者意识恢复后,于2~60 d正常间歇期即假愈期后,出现一系列神经功能障碍症状[1]。研究[2]显示,重度CO中毒者DEACMP发生率为10%~30%, 可引起运动障碍、智能障碍以及精神行为异常等,严重影响生活质量。作为临床常见的促神经康复手段,高压氧治疗可提升血氧分压水平,增加脑组织氧储备和有氧氧化,促进脑组织修复和侧支循环建立,增强神经纤维髓鞘的再生能力。目前,高压氧治疗已成为国内外公认的CO中毒治疗方式之一,虽然其干预频率、疗程尚无定论,但临床应用范围已非常广泛。然而,国外关于DEACMP治疗的研究样本量普遍较小,且多为个案报道[3]。中国已有研究[4]指出高压氧治疗对DEACMP疗效确切,但仍缺乏客观定量指标,且对其作用机制的研究较少。鉴于此,本研究观察高压氧治疗对DEACMP的疗效,并分析其对患者脑电图与外周血指标的影响,现报告如下。
1 资料与方法
1.1 一般资料
选取2020年7月—2022年2月广西壮族自治区江滨医院收治的98例DEACMP患者作为研究对象,随机分为观察组与对照组,每组49例。观察组男28例,女21例; 年龄33~64岁,平均(51.33±6.10)岁; 病程16~80 d, 平均(37.96±10.13) d; 假愈期10~54 d, 平均(29.07±7.62) d。对照组男27例,女22例; 年龄34~63岁,平均(52.06±5.98)岁; 病程17~78 d, 平均(37.13±10.01) d; 假愈期10~57 d, 平均(29.82±7.15) d。2组患者一般资料比较,差异无统计学意义(P>0.05)。
纳入标准: ① 符合《内科学》[5]DEACMP诊断标准,有明确CO中毒史和假愈期者; ② 脑白质双侧对称性脱髓鞘改变者; ③ 年龄<70岁者; ④经伦理委员会审核批准,且家属知情同意者。排除标准: ① 既往有其他因素导致的脑白质病变者,如阿尔兹海默症、多发性硬化、脑炎等; ② CT或磁共振成像(MRI)检查显示脑梗死、脑出血、脑外伤等患者; ③ 合并其他神经系统疾病者; ④ CO中毒前即存在认知障碍或生活不能自理者; ⑤ 合并其他严重器质性疾病者; ⑥ 妊娠期妇女; ⑦ 有高压氧、激素等使用禁忌证者。
1.2 方法
① 对照组采用常规治疗: 发病早期促进脑营养代谢,改善脑血液循环,给予血塞通(昆药集团血塞通药业,国药准字Z20093021), 剂量为500 mg/次, 1次/d; 静脉滴注地塞米松(郑州卓峰制药,国药准字H41020055), 剂量为10 mg/d, 持续5 d; 静脉注射银杏叶提取物(台湾济生医药,注册证号HC20181022), 1次/d。恢复期给予康复治疗,包括按摩、针灸等,并进行抗痉挛、站立、坐站转换、站立平衡等康复训练,促进运动功能恢复。②观察组在对照组常规治疗基础上加用高压氧治疗: 嘱患者进入高压舱(YC-2270型,烟台冰轮高压氧舱有限公司),升压20 min至0.22~0.25 MPa, 给予面罩吸氧, 30 min后间歇10 min, 继续吸氧30 min, 最后减压30 min出舱,治疗频率为1次/d。2组均持续治疗2个月。
1.3 观察指标
1.3.1 疗效: 治疗2个月后评估疗效,分为痊愈(症状和体征消失,精神症状改善,生活自理)、好转(症状和体征有所减轻,精神症状改善,实现生活部分自理)、无效(症状和体征无改善,生活不可自理)[6]。
1.3.2 认知功能和日常生活能力: 治疗前和治疗2个月后,分别通过简易精神状态量表(MMSE)、日常生活能力量表(ADL)[7]评估患者认知功能、日常生活能力。MMSE包括即刻记忆、定向、语言、注意和计算力回忆能力,共30个问题,回答正确得1分,错误得0分,评估结果分为认知正常(27~30分)、轻度障碍(21~26分)、中度障碍(10~20分)、重度障碍(<10分)。ADL包括洗澡、穿衣、进食、修饰、洗漱等14个问题,总分0~56 分,评估结果分为完全正常(<16分)、日常生活能力下降(16~22 分)、明显功能障碍(>22分)。
1.3.3 脑白质病变: 治疗前和治疗2个月后,对所有患者进行头颅MRI扫描(GE 0.25T磁共振扫描仪),按T1、T2、Fliar加权序列扫描,依据Fazekas标准[8], 根据脑白质病变部位与程度分为脑室旁白质病变(PWML)和深部脑白质病变(DWML)。① PWML, T2加权像(T2WI)显示脑室周围白质高信号影, T1加权像(T1WI)等或低信号,分为侧脑室前角、后角和侧壁旁3个部分,分别评估后将评分相加。正常,0分; 脑室周围带呈现戴帽或铅笔线样(<6 mm), 1分; 呈现光滑或粗糙晕环(6~10 mm), 2分; 呈现较大融合病灶(>10 mm), 3分。总分为 0~9分。② DWML, 皮质下白质、深部分水岭区两侧保持基本对称状态,病灶呈现边缘不规则T2WI高信号、T1WI等或低信号。正常, 0分; 局灶, 1分; 开始融合, 2分; 大片融合,且累及大部分白质, 3分。
1.3.4 治疗前后脑电图: 参照《临床脑电图培训教程》[9], 将脑电图结果分为正常、轻度异常、中度异常、重度异常。轻度异常,指后部导联α节律或α波频率呈轻度减慢,θ波主要为额部、额颞部导联; 中度异常,指后部导联α节律减慢情况较明显,且主要为慢α波(7~8 Hz), 或α节律减少甚至消失,各导联混有大量θ波、δ波; 重度异常,指未见明显α节律,各导联存在大量低至中波幅的δ波、θ波,睁闭眼试验未出现变化。
1.3.5 治疗前后脑血流速度: 使用经颅多普勒超声(TCD)检测仪(德国, Multi dop型)检测,探头频率2 MHz, 取样宽度7 mm, 检测大脑中动脉(MCA)、大脑前动脉(ACA)、基底动脉(BA)平均血流速度。
1.3.6 治疗前后外周血指标: 无菌采集患者外周静脉血5 mL。① 分离外周血单个核细胞,采用逆转录聚合酶链反应(RT-PCR)法检测核因子-κB(NF-κB) p65 mRNA水平,采用Western blot法检测 NF-κB p65蛋白表达水平。② 采用酶联免疫吸附法检测血清基质金属蛋白酶-9(MMP-9)、Th1型细胞因子[干扰素-γ(IFN-γ)、白细胞介素(IL)-2]、Th2型细胞因子(IL-10、IL-4)表达水平,试剂盒购自博湖生物。
1.4 统计学分析
2 结 果
2.1 临床疗效比较
观察组治疗有效率为81.63%, 高于对照组的61.22%, 差异有统计学意义(P<0.05), 见表1。
2.2 认知功能和日常生活能力比较
治疗前, 2组MMSE评分、ADL评分比较,差异无统计学意义(P>0.05); 治疗后, 2组MMSE评分高于治疗前, ADL评分低于治疗前,且观察组MMSE评分高于对照组, ADL评分低于对照组,差异有统计学意义(P<0.05)。见表2。
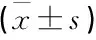
表2 2组患者认知功能和日常生活能力比较 分
2.3 脑白质病变情况比较
治疗前, 2组脑白质病变情况比较,差异无统计学意义(P>0.05); 治疗后, 2组脑白质病变均较治疗前减轻,且观察组轻于对照组,差异有统计学意义(P<0.05)。见表3。
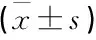
表3 2组患者脑白质病变情况比较 分
2.4 脑电图变化比较
治疗前, 2组脑电图情况比较,差异无统计学意义(P>0.05); 治疗后, 2组脑电图异常较治疗前减轻,且观察组轻于对照组,差异有统计学意义(P<0.05)。见表4。

表4 2组患者治疗前后脑电图变化比较[n(%)]
2.5 脑血流速度变化比较
治疗前后, 2组患者脑血流速度差异均无统计学意义(P>0.05), 见表5。
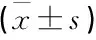
表5 2组患者治疗前后脑血流速度比较 cm/s
2.6 外周血单个核细胞NF-κB、MMP-9表达水平比较
治疗前, 2组外周血单个核细胞NF-κB、MMP-9表达水平比较,差异无统计学意义(P>0.05); 治疗后, 2组外周血单个核细胞NF-κB、MMP-9表达水平低于治疗前,且观察组低于对照组,差异有统计学意义(P<0.05)。见表6。
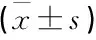
表6 2组患者治疗前后外周血单个核细胞NF-κB、MMP-9表达水平比较 ng/mL
2.7 血清炎性因子表达水平比较
治疗前, 2组血清炎性因子水平比较,差异无统计学意义(P>0.05); 治疗后, 2组IL-2、IFN-γ水平低于治疗前, IL-4、IL-10水平高于治疗前,且观察组IL-2、IFN-γ水平低于对照组, IL-4、IL-10水平高于对照组,差异有统计学意义(P<0.05)。见表7。
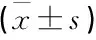
表7 2组患者治疗前后血清炎性因子表达水平比较 pg/mL
3 讨 论
CO中毒严重威胁人体健康和生命安全,部分患者即使症状消失后,经过一段时间的“假愈期”,仍然会出现相关症状,即DEACMP。研究[10]发现,年龄大、昏迷时间长以及合并心脑血管疾病、呼吸疾病等因素,均会使CO中毒患者发生DEACMP的风险增加。高压氧治疗可在一定程度上促进中毒时结合的碳氧血红蛋白发生解离,加速CO清除,从而有效促进血红蛋白恢复携氧功能; 高压氧可增加血液中氧含量,纠正组织缺氧; 高压氧能有效调节酶活性,减轻脑水肿和继发性损害,改善脑组织需氧环境,使脑神经元、胶质细胞得以尽快修复; 此外,高压氧的应用有利于神经细胞恢复[11]。
本研究将高压氧应用于观察组DEACMP患者的治疗中,结果显示,观察组有效率显著高于对照组,提示高压氧对DEACMP的疗效较佳。DEACMP患者临床主要表现为精神症状、神经症状,如认知障碍、遗忘综合征、失语、偏瘫等。本研究中,观察组治疗后MMSE评分显著高于对照组, ADL评分显著低于对照组,表明高压氧治疗可有效改善DEACMP患者认知功能,提升日常生活能力。高压氧可减轻患者缺氧症状,修复血管缺氧导致的损伤,形成侧支循环,激活中枢神经系统功能,尽快恢复大脑功能。既往研究[12]表明,苍白球、脑深部白质病变均为DEACMP的典型影像学改变。本研究采用Fazekas标准评估DEACMP患者白质损害情况,结果显示观察组脑白质病变的改善程度优于对照组,提示高压氧可有效减轻脑白质损害,这可能与其抑制白细胞黏附和阻止大脑氧化损伤有关。脑电图可反映大脑半球生物电活动改变,大多数DEACMP患者脑电图结果显示为持续低幅θ波或高幅δ波,通常α波减少。本研究中, 2组患者治疗后脑电图显著改善,且观察组脑电图改善情况显著优于对照组,提示高压氧治疗可促进DEACMP患者脑电图恢复。
CO通过结合机体血红蛋白导致组织缺氧,诱发氧化应激反应、炎症反应。氧化应激信号通路主要包括NF-κB、P38MAPK等, NF-κB活化后由细胞浆转移至细胞核,结合下游靶基因,发挥转录调控作用。MMP-9是NF-κB下游炎症因子,参与神经突触可塑性调节,其过表达可引发神经系统疾病。彭红艳等[13]研究显示, DEACMP患者外周血单个核细胞NF-κB、MMP-9呈现高表达,而NF-κB、MMP-9持续处于较高水平可能导致炎症反应过度激活,加重细胞凋亡,使突触异常重塑,损害神经系统。本研究中,观察组治疗后外周血单个核细胞NF-κB、MMP-9表达水平显著低于对照组。分析原因,高压氧治疗可提升脑组织氧含量,增加毛细血管弥散距离,减少细胞坏死,增强自由基清除及抗氧化能力,纠正酸中毒,逆转神经细胞损伤,实现对NF-κB信号通路的调控。免疫炎性反应机制在DEACMP疾病进展中发挥重要作用, Th1/Th2淋巴细胞因子表达失衡与DEACMP的发生密切相关。IL-2、IFN-γ由Th1细胞合成分泌,不仅可增强细胞免疫应答,促进T细胞活化,诱发炎性反应,加重脑局部水肿和缺氧状态,还可在一定程度上诱发脑微循环障碍、脑细胞凋亡、脑白质髓鞘脱失等; IL-4、IL-10由Th2细胞合成,为抑制性细胞因子,可对抗Th1细胞,下调炎性因子表达水平,抑制免疫炎性反应过度激活[14-15]。本研究中,观察组治疗后IL-2、IFN-γ水平显著低于对照组,IL-4、IL-10水平显著高于对照组,表明高压氧治疗可有效调节Th1/Th2淋巴细胞因子表达失衡,在改善缺氧状态的同时还可调节免疫炎性细胞因子表达,促进DEACMP患者康复。
综上所述,高压氧治疗可有效改善DEACMP患者认知功能和日常生活能力,减轻脑白质损害和脑电图异常,调控NF-κB信号通路,抑制过度激活的免疫炎性反应。
