肱骨大结节锁定板联合肩峰下前外侧小切口治疗肱骨大结节骨折的临床效果
2023-05-05程晓松胡居正
程晓松,胡居正
柳州市工人医院创伤外科,广西柳州 545000
肱骨大结节骨折常规使用的肱骨近端锁定板存在宽度过小、覆盖面不足、长度过长等缺陷,导致固定骨折区域面积小、插板困难及神经损伤等问题[1],常规三角肌胸大肌入路存在剥离面广、出血偏多、手术时间长、血管及神经损伤等并发症[2-4]。大结节锁定板具有体积小、厚度薄、伸长臂较宽等特点,可良好覆盖大结节骨折部位。肩峰下前外侧纵向小切口沿三角肌前中束间隙进入,不仅有效保护了周围肌肉软组织,且可以有效减少术区出血。因此,选择柳州市工人医院2019年4月—2021年4月收治的经肩峰前外侧小切口联合大结节锁定板肱骨大结节骨折患者34例作为研究对象,选择传统三角肌胸大肌入路结合肱骨近端锁定系统(proxi⁃mal humeral internal locking system, PHILOS)钢板治疗的肱骨大结节骨折患者30例,对比两种手术方案后患者肩关节功能恢复情况。现报道如下。
1 资料与方法
1.1 一般资料
选择本院经肩峰前外侧小切口联合大结节带柱锁定板治疗的肱骨大结节骨折患者34例为观察组,传统三角肌胸大肌入路结合PHILOS钢板治疗的肱骨大结节骨折患者30例为对照组。观察组男性18例、女性16例;平均年龄(50±7)岁;Neer分型:二部分骨折32例,合并肩关节脱位2例。对照组男性16例、女性14例;平均年龄(49±6)岁;Neer分型:二部分骨折28例,合并肩关节脱位2例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究均获得伦理委员会批准。
1.2 纳入与排除标准
①经CT检查确诊为肱骨大结节骨折;②Neer分型为二部分骨折;③患者知情并同意该治疗方案。排除标准:①Neer分型为二部分骨折以外的肱骨大结节骨折者;②不配合治疗者。
1.3 方法
1.3.1 手术过程 所有患者术中均为全麻,由固定的一名外科医生主刀完成所有手术,术中体位为沙滩椅位,术前30 min统一静滴抗革兰氏阳性细菌的抗生素预防感染,观察组在肩峰前外侧做长约5 cm纵向小切口,依次切开皮下组织、浅筋膜直至三角肌表面的肌膜,然后在三角肌前中束间隙钝性劈开三角肌,暴露腋神经前部的分支并注意保护,继续向远端劈开三角肌形成神经下方的一个手术操作空间[5],充分显露肱骨大结节部分,临时缝扎肩袖部分并以此牵引复位骨块,将钢板穿过腋神经前部分支的下方放置并拧入螺钉,将肩袖缝合固定于钢板上,术中C臂透视确认钢板及螺钉位置合适,逐层缝合切口,外展位悬吊固定患肢;对照组沿三角肌胸大肌间隙进入,依次切开皮下组织、浅筋膜,暴露腋神经前部的分支并注意保护,暴露骨折部位,并采用PHILOS钢板固定骨折。伤后平均4 d内(1~7 d)进行骨折内固定手术,术中所用钢板由威高公司提供。
1.3.2 术后康复及复查 术后1周行肩关节被动功能锻炼(钟摆样被动活动),术后1、2、3、6个月及1年定期门诊拍片复查,术后6周开始行肩关节主动锻炼,所有患者按统一规定时间门诊复查。
1.4 观察指标
观察两组患者骨折复位情况、切口情况、骨折愈合情况及术中情况,评估是否合并腋神经损伤及肩关节功能。腋神经损伤评估包括临床查体及术后3个月时的肌电图检查情况,如患者观察指标异常则在术后6个月时再次复查。肩关节功能通过Constant-Murley评分评估,分别在术后6个月及12个月时进行。范围0~100分,评分越高肩关节功能越优。
1.5 统计方法
采用SPSS 19.0统计学软件对数据进行分析,计量资料符合正态分布以(±s)表示,组间差异比较采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者骨折复位情况、切口情况、骨折愈合情况对比
所有患者均获得随访,随访时间6~18个月,平均(12.0±6.0)个月。观察组1例患者在锻炼过程中大结节位置出现轻度移位,对照组中2例患者出现骨折块移位,但两组均没有出现内固定物松脱失效;两组均无伤口感染情况;两组均无延迟愈合、骨折不愈合情况。
2.2 两组患者术中情况及平均骨性愈合时间对比
两组患者平均骨性愈合时间比较,差异无统计学意义(P>0.05),见表1。观察组手术时间、出血量少于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者术中情况及平均骨性愈合时间对比(±s)
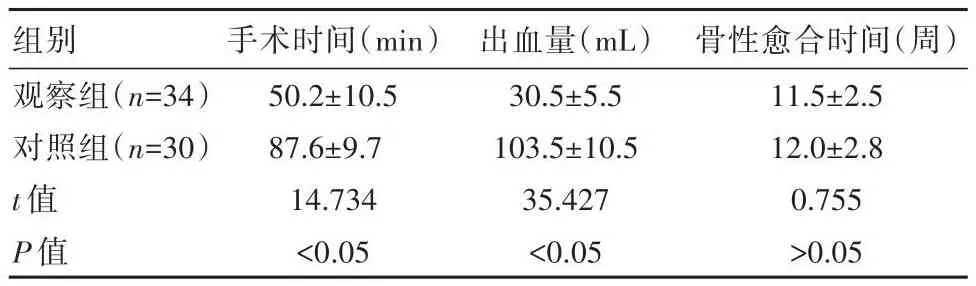
表1 两组患者术中情况及平均骨性愈合时间对比(±s)
组别观察组(n=34)对照组(n=30)t值P值手术时间(min)50.2±10.5 87.6±9.7 14.734<0.05出血量(mL)30.5±5.5 103.5±10.5 35.427<0.05骨性愈合时间(周)11.5±2.5 12.0±2.8 0.755>0.05
2.3 两组患者腋神经功能对比
术后3个月两组腋神经功能评估,临床查体中没有患者出现腋神经支配区域的肌肉萎缩及肌力下降,肌电图检查观察组中2例(5.8%)出现三角肌前部轻度的神经改变,此2例6个月复查肌电图时恢复正常。
2.4 两组患者术后肩关节功能评分对比
术后1年时观察组肩关节功能优于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者术后肩关节功能比较[(±s),分]

表2 两组患者术后肩关节功能比较[(±s),分]
组别观察组(n=34)对照组(n=30)t值P值术后6个月70.2±6.8 69.5±6.2 0.428>0.05术后1年87.5±7.4 71.5±6.5 9.134<0.05
3 讨论
肱骨大结节是维系肩关节功能的重要结构,约30%的肱骨近端骨折累及大结节[6]。多数学者认为单独的肱骨大结节骨折移位超过5 mm具有手术指征[7-8],畸形愈合将影响肩关节功能的恢复[9]。目前手术治疗单纯移位的肱骨大结节骨折常使用张力带、空心钉、缝合锚钉、肱骨近端锁定钢板、缝线桥技术等[10-12]。王雨辰等[13]研究发现术后PHILOS钢板组13例中,5例骨折移位<3 mm,末次随访时PHILOS钢板组中1例发生大结节骨块再移位、畸形愈合。而本文中仅1例患者在锻炼过程中大结节位置出现轻度移位,但无骨折不愈合患者。张军等[14]研究发现PHILOS钢板组患者Constant-Murley肩关节功能评分为(84.5±5.8)分。而本文观察组1年时肩关节功能评分为(87.5±7.4)分,明显优于对照组(P<0.05)。
Gdr A等[15]研究发现传统的PHILOS钢板存在宽度过窄、骨折覆盖面不足、长度过长等缺陷,导致其在使用过程中出现固定骨折区域面积小,插板困难等缺点。本文中大结节锁定板具有体积小、厚度薄、伸长臂较宽等特点,可良好覆盖大结节骨折全部区域,配合钢板上锁定螺钉可稳定固定骨折块,与传统的肱骨近端PHILOS钢板相比具有更小的体积,因此术中更容易置入。另外,叶家宽等[16]采用常规三角肌胸大肌入路的手术时间为(89.3±19.5)min、术中出血量为(302.5±70.0)mL,表明传统的三角肌胸大肌间隙入路存在出血偏多、手术时间长等缺点[17]。本文中肩峰下前外侧小切口的手术时间(50.2±10.5)min及出血量(30.5±5.5)mL均少于传统的三角肌胸大肌入路(P<0.05)。
目前肱骨大结节骨折的手术方式较多,不同手术方法各有优缺点,针对不同骨折类型手术方式的选择也仍存在争议,尚没有一种手术方式被作为金标准。切开复位内固定是最常见的选择,具有术野清晰,易于内固定物置入等优点,缺点包括软组织损伤较大、血供破坏较多及血管神经损伤等[18]。因此,一些学者推荐使用微创技术治疗肱骨大结节骨折,以减少软组织损伤、减少出血、缩短手术时间,这也是目前肱骨近端骨折的治疗趋势[19]。本文中的肩峰下前外侧纵向小切口沿三角肌前中束间隙进入,不仅有效保护了周围肌肉软组织,且可以有效减少术区出血,此入路可完全暴露大结节全部区域,为骨折块复位及固定提供充足的操作空间。
因此,经临床研究发现大结节锁定板联合肩峰下前外侧小切口治疗肱骨大结节骨折是一个很好的选择,此手术方案能够为骨折复位及内固定物植入提供充足操作空间,且经三角肌前中束间隙进入出血少、创伤小,没有引起明显的腋神经损伤,术后肩关节功能恢复优良。但本研究收集的患者数量偏少,患肢功能恢复的追踪随访时间偏短,仍需进一步扩大患者研究数量及继续随访长期疗效。
