吲哚菁绿荧光导航在老年急性胆囊炎患者经皮经肝胆囊穿刺引流术后腹腔镜胆囊切除术中的应用
2023-04-29李昌旭李学民梁占强段希斌杨鹏生
李昌旭 李学民 梁占强 段希斌 杨鹏生

摘要:目的 探討吲哚菁绿(ICG)荧光导航在老年急性胆囊炎患者经皮经肝胆囊穿刺引流(PTGBD)术后腹腔镜胆囊切除术(LC)中的临床应用价值。方法 回顾性收集2021年6月—2022年2月郑州大学附属郑州中心医院老年急性胆囊炎患者PTGBD后行LC的围术期临床资料,术中行ICG荧光导航的患者纳入实验组(n=36),同期未行ICG荧光导航的患者纳入对照组(n=26)。分析两组患者的术前一般资料,术中明确胆道系统时间、手术时间、术中出血、胆道损伤、中转开腹,术后排气时间、下床活动时间、拔除腹腔引流管时间、恢复正常饮食时间及术后住院时间。计量资料两组间比较采用成组t检验或Mann-Whitney U检验,计数资料组间比较采用χ2检验。结果 实验组患者术中明确胆道系统时间[(19.9±3.7) min vs (36.5±5.9)min]、手术时间[(50.6±8.5) min vs (80.9±10.6)min]、术中出血量均少于对照组(t值分别为13.56、12.48,χ2=6.91,P值均<0.05)。实验组无中转开腹病例,对照组2例中转开腹,两组患者均无胆道损伤。实验组患者术后下床活动时间[(10.2±2.4) h vs (16.6±3.2)h]、拔除引流管时间[(20.1±3.4) h vs (30.7±4.7)h]、恢复正常饮食时间[(20.3±3.8) h vs (31.2±6.0)h]、术后住院时间[3.3(3.0~4.3)d vs 5.3(5.0~6.2)d]均少于对照组(t值分别为8.92、10.20、8.68,Z=5.91,P值均<0.05)。结论 ICG荧光导航在老年急性胆囊炎患者PTGBD后LC中使肝外胆道系统可视化,从而有利于精准操作,降低手术风险、缩短手术时间、加快患者术后康复。
关键词:胆囊炎; 吲哚菁绿; 老年人
基金项目:河南省科技攻关项目(182102310482)
Application of indocyanine green fluorescence navigation in laparoscopic cholecystectomy after percutaneous transhepatic gallbladder drainage in elderly patients with acute cholecystitis
LI Changxu, LI Xuemin, LIANG Zhanqiang, DUAN Xibin, YANG Pengsheng. (Department of Hepatobiliary and Pancreatic Surgery, Zhengzhou Central Hospital Affiliated to Zhengzhou University, Zhengzhou 450000, China)
Corresponding author:
LI Xuemin, ztlxm@126.com (ORCD:0000-0001-7130-2311)
Abstract:
Objective To investigate the clinical value of indocyanine green (ICG) fluorescence navigation in laparoscopic cholecystectomy (LC) after percutaneous transhepatic gallbladder drainage (PTGBD) in elderly patients with acute cholecystitis. Methods A retrospective analysis was performed for the perioperative clinical data of the elderly patients with acute cholecystitis who underwent LC after PTGBD in Zhengzhou Central Hospital Affiliated to Zhengzhou University from June 2021 to February 2022. The 36 patients who underwent ICG fluorescence navigation were enrolled as experimental group, and the 26 patients who did not undergo ICG fluorescence navigation during the same period of time were enrolled as control group. Preoperative general information was analyzed for both groups, as well as time to identify the biliary system during surgery, time of operation, intraoperative blood loss, bile tract injury, conversion to laparotomy, time to first flatus after surgery, time to ambulation, time to removing abdominal drainage tube, time to return to normal diet, and length of postoperative hospital stay. The group t-test or the Mann-Whitney U test was used for comparison of continuous data between two groups, and the chi-square test was used for comparison of categorical data between groups. Results Compared with the control group, the experimental group had a significantly shorter time to identify the biliary system during surgery (19.9±3.7 min vs 36.5±5.9 min, t=13.56, P<0.05), a significantly shorter time of operation (50.6±8.5 min vs 80.9±10.6 min, t=12.48, P<0.05), and a significantly lower amount of intraoperative blood loss (χ2=6.91, P<0.05). No patient was converted to laparotomy in the experimental group, while 2 patients in the control group were converted to laparotomy, and no bile duct injury was observed in either group. Compared with the control group, the experimental group had significantly shorter time to ambulation (10.2±2.4 hours vs 16.6±3.2 hours, t=8.92, P<0.05), time to removing abdominal drainage tube (20.1±3.4 hours vs 30.7±4.7 hours, t=10.2, P<0.05), time to return to normal diet (20.3±3.8 hours vs 31.2±6.0 hours, t=8.68, P<0.05), and length of postoperative hospital stay [3.3 (3.0-4.3) days vs 5.3 (5.0-6.2) days, Z=5.91, P<0.05]. Conclusion ICG fluorescence navigation can visualize the extrahepatic biliary system during LC after PTGBD in elderly patients with acute cholecystitis, which may help to achieve accurate operation, reduce the risk of surgery, shorten the time of operation, and accelerate postoperative recovery.
Key words:
Cholecystitis; Indocyanine Green; Aged
Research funding:
Key Science and Technology Project of Henan Province(182102310482)
急性胆囊炎是临床最常见的急腹症之一,发病率为3%~10%[1]。随着社会老龄化日益加剧,老年患者急性胆囊炎的发病率逐步上升[2],老年患者感觉迟钝、反应较差,多数患者急性胆囊炎发病后就诊超过72 h,且老年患者多合并糖尿病、高血压[3]、胆囊动脉硬化、营养不良、免疫低下[4],上述因素加剧炎症进展,就诊时腹部CT显示胆囊局部炎症重,甚至胆囊穿孔[4]。对于无法耐受手术的高危人群或胆囊局部炎症严重而不适宜急诊行腹腔镜胆囊切除术(laparoscopic cholecystectomy, LC)的患者,经皮经肝胆囊穿刺置管引流术(percutaneous transhepatic gallbladder drainage, PTGBD)是首选的临时替代治疗手段[1]。PTGBD引流感染胆汁使患者从急性重病状态中恢复,待患者全身状态稳定后行LC[4-6]。然而急性胆囊炎患者行PTGBD后胆囊历经渗出、变质、增生、纤维化等病理改变,导致胆囊周围及胆囊三角区解剖层次改变[7],管道结构难于区分和游离,不仅延长老年患者的手术时间,而且增加胆道损伤和术中出血等手术并发症风险。为提高老年患者二期LC手术安全性、缩短手术时间、减少手术并发症,本中心探讨吲哚菁绿(indocyanine green, ICG)荧光导航在老年患者PTGBD后行LC中的应用价值。
1 资料与方法
1.1 研究对象 回顾性收集2021年6月—2022年2月本院肝胆胰外科因急性胆囊炎行PTGBD后二期LC或ICG荧光LC的老年患者的围手术期临床资料,术中行ICG荧光导航患者纳入实验组,未行ICG荧光导航患者纳入对照组。
1.2 纳入标准和排除标准 纳入标准:(1)经彩超、CT诊断为胆囊结石伴急性胆囊炎患者;(2)患者年龄大于60岁;(3)因全身狀况差或胆囊局部炎症重的患者一期行PTGBD,二期行LC或ICG荧光导航LC;(4)LC术者及助手成员固定。
排除标准:(1)合并胆管结石伴急性胆管炎、胆源性胰腺炎;(2)实验组中对海鲜过敏者;(3)拒绝使用ICG患者;(4)术后因胆囊炎以外疾病出现转科治疗患者。
1.3 治疗方案
1.3.1 一期治疗 本研究中所有患者由本院或外院行超声引导下PTGBD且术后胆汁引流通畅,给予抗感染、补液、营养支持治疗。
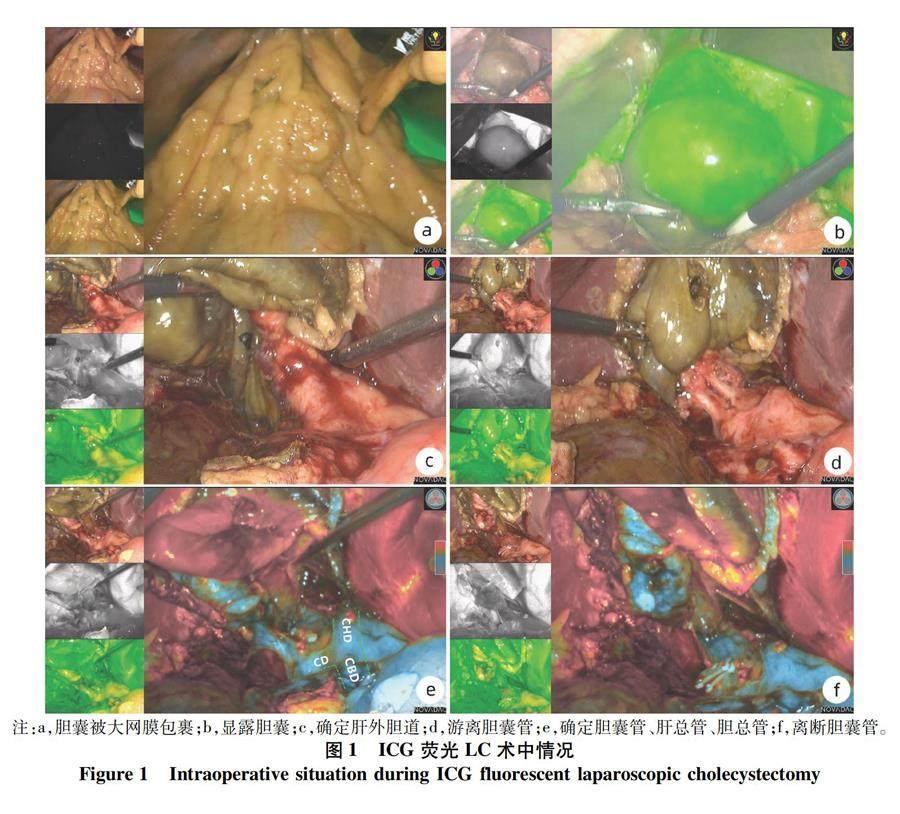
1.3.2 二期治疗 患者病情好转稳定后5~8周完善术前准备行三孔法LC,所有入组患者术前完善腹部超声、上腹部磁共振和磁共振胰胆管成像检查排除肝外胆管结石。实验组术前40 min经外周静脉注入3~5 mL的ICG(瑞度,丹东医药),浓度为0.125 mg/mL,对照组患者行常规LC,术者及助手成员固定。术中经右侧肋缘下穿刺孔放置外科引流管。两组患者术后均进行LC术后老年患者常规护理。手术主要步骤如下:全身麻醉生效后常规消毒铺巾,分别于脐下、右侧肋缘下、剑突下置入10 mm、5 mm、12 mm戳卡,二氧化碳气腹维持在10~12 mmHg,置入腹腔镜和操作器械充分游离胆囊周围及胆囊三角纤维粘连后明确胆囊动脉、胆囊管及肝总管,夹闭离断胆囊管和胆囊动脉,顺逆行结合切除胆囊,胆囊窝电凝止血后冲洗术区,最后放置外科引流管,实验组患者术中处理胆囊三角时开启荧光模式,术中情况见图1。
1.4 统计学方法 应用SPSS 25.0统计软件进行数据分析。正态分布的计量资料以x±s表示,两组间比较采用成组t检验;偏态分布的计量资料以M(P25~P75)表示,两组间比较采用Mann-Whitney U检验。计数资料组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 术前资料 实验组最终纳入36例,对照组最终纳入26例,两组患者的性别、年龄、体质量指数(BMI)、高血压比例、糖尿病比例、冠心病比例、体力状况评分(PS评分)、ALT、AST、总胆红素、直接胆红素、白蛋白、白细胞差异均无统计学意义(P值均>0.05)(表1),两组患者术前基线水平一致,具有可比性。
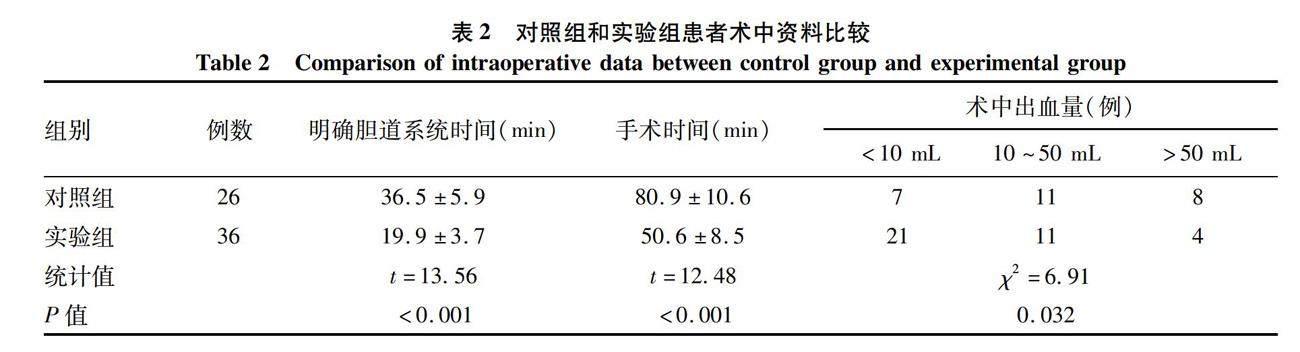
2.2 术中资料 实验组患者术中明确胆道系统时间、手术时间、术中出血均明显少于对照组(P值均<0.05)(表2)。实验组无中转开腹病例,对照组2例中转开腹,两组患者均无胆道损伤。
2.3 术后资料 实验组患者术后下床活动时间、拔除引流管时间、恢复正常饮食时间、术后住院时间均少于对照组,差异具有统计学意义(P值均<0.05)(表3)。
3 讨论
老年急性胆囊炎具有以下特点:(1)患者临床症状及体征不典型[2-3];(2)患者多合并慢性病,如糖尿病、高血压、冠心病[2-4];(3)发病后炎症进展快且容易发生坏疽甚至穿孔[3];(4)患者全身状况不佳,增加急诊手术的风险[2,4]。这就使得老年急性胆囊炎就诊时胆囊局部炎症较重且急诊手术耐受力差,对于无法耐受手术的高危人群或胆囊局部炎症严重而不适宜行急诊LC的老年患者,超声引导下PTGBD能够使老年患者从急性重病状态中缓解,经抗感染、营养、基础疾病对症治疗改善全身状态后择期行LC[5]。研究[7]表明,PTGBD后5周胆囊经过渗出、变质、增生、再吸收、软化等病理演变,使得胆囊三角形成轻度粘连水肿带,各组织相对容易解剖游离,因此PTGBD术后5周是较好的手术时机。本中心临床调研[8]发现,急性胆囊炎PTGBD后序贯行LC的最佳手术时机为PTGBD后5~8周,因组织水肿消退良好,慢性纤维瘢痕性粘连尚未形成,手术操作难度相对较小,手术安全性相对较高。确定最佳手术时机后,为进一步降低老年急性胆囊炎患者PTGBD后LC手术难度,缩短手术时间,最大化减少手术并发症(胆道损伤、术中出血等),术中ICG荧光导航实时显示胆道系统走行,理论上有利于术中精准操作,缩短手术时间,减少手术并发症,提高手术安全性。
1954年美国食品和药物监督管理局批准ICG用于临床评估心输出量与肝功能。上世纪70年代,人们发现ICG注入人体后迅速与蛋白质结合并被750~810 mm波长的外来光激发,发射出840 mm左右波长的近红外光,近红外光可透过5~10 mm的结缔组织用于组织与器官显影[9],其中肝脏肿瘤[10]、肝段的边界[11]、胆管[12-13]均能被ICG标记后显影,因此ICG荧光染色在精准肝切除中确定肝实质离断平面发挥重要作用[10]。但是,ICG荧光导航在老年急性胆囊炎患者PTGBD后二期LC中的临床应用报道较少。本研究36例实验组患者中有5例肝外胆道系统显影欠佳,笔者认为影响因素如下:(1)胆囊颈或胆囊管结石嵌顿导致胆囊或胆囊管显影欠佳;(2)术前注射ICG时机、浓度、剂量;(3)老年肥胖患者(ICG组织穿透能力是5~10 mm)。经本中心探索:术前40 min经外周静脉注入3~5 mL的ICG(瑞度,丹东医药),浓度为0.125 mg/mL效果可。
本研究结果显示,实验组患者术中明确胆道系统时间、手术时间、术中出血、术后下床活动时间、拔除引流管时间、恢复正常饮食时间、术后住院时间均少于对照组(P值均<0.05)。笔者认为,PTGBD术后5~8周胆囊慢性炎症刺激局部形成纤维组织粘连,胆囊三角结构难以辨认,需小心分离。相对于实验组术中实时荧光导航胆道系统而言,对照组术中分离胆囊和胆管周围瘢痕组织的时间有所延长,因此实验组患者术中明确胆道系统时间显著少于对照组。对照组患者胆囊三角层次不清,游离胆囊动脉过程中误伤该血管导致术区出血后止血,以及剥离胆囊三角区瘢痕组织过程中造成的出血后止血进一步增加手术时间,而实验组术中适度分离瘢痕组织即可实时显示胆道系统走行,不必剥离胆道系统周围组织[14]进一步缩短手术时间,因此实验组手术时间少于对照组手术时间。实验组术中减少了胆囊动脉的误伤和术区瘢痕组织及胆道系统周围组织的剥离,使得实验组术中出血情况优于对照组。实验组和对照组术中胆道损伤与中转开腹无法进行统计学分析,两组患者并无明显差异,笔者认为并不表明ICG荧光导航在降低膽道损伤和减少中转开腹事件上没有优势,本研究样本量小且手术团队具有困难胆囊切除的手术经验,二者综合作用导致两组患者上述事件发生率无显著差异。老年患者术中一旦发生胆道损伤,中转行胆管空肠吻合术会显著增加手术时间,加重手术创伤。此外,胆道损伤中电刀导致的胆道切割伤、撕裂伤及热损伤容易使胆管空肠吻合口狭窄,反复发作胆管炎导致肝功能损害[15],对老年患者而言无疑是一种灾难性并发症。PTGBD后因胆囊及胆囊三角纤维化导致解剖层次改变,ICG荧光模式相比于高清白光模式,肝外胆道系统显影更加清晰。术中同步动态可视化肝外胆道系统,同时使用负压吸引器钝性分离结合电钩分离,可以更为清楚观察到Hartmann囊这一安全标志,进而锁定胆囊管汇入胆总管处。无需单纯依靠术者经验解剖胆管,从而减少对肝外胆道周围组织的过度解剖,也尽可能避免解剖肝十二指肠韧带,最终避免胆管损伤。
因此,从安全角度考虑,二期LC过程中ICG荧光导航使胆道系统显影,增加了手术安全性。实验组患者术中解剖层次清晰,手术时间缩短,术中出血量减少降低了手术应激对老年患者的影响,缩短了术后患者下床活动时间及拔除引流管时间。同时加快了患者术后全身功能的恢复使实验组患者较早恢复正常饮食,减少术后住院时间。两组患者术后排气时间无统计学差异可能与胆囊手术不涉及胃肠道有关。
微创、精准、快速康复是目前外科学的主旋律,充分发挥当前医学科技带来的优势,最大化减少患者手术创伤和手术并发症,促进患者快速恢复是当前外科医生不断追求和努力的方向。对于PTGBD术后行LC的老年患者而言,荧光导航技术能够增加手术安全、减少手术时间、加快术后恢复,既具有实际应用价值,又契合当前外科理念。因此,PTGBD术后老年患者行ICG荧光腹腔镜胆囊切除术值得推广。
本研究数据来自单中心,手术时机的把握、ICG给药途径和剂量、术中胆囊三角解剖的判断也仅为本中心临床实践。在后续的临床实践中,ICG荧光导航技术在PTGBD后二期LC中手术时机的把握、明确术中解剖变异和术中结石部位、术中胆囊三角的分离等方面的实际作用需要大样本的前瞻性临床研究进一步探索。
伦理学声明:本研究方案由郑州大学附属郑州中心医院伦理委员会审批,批号为202288。
利益冲突声明:本研究不存在研究者、伦理委员会成员、受试者监护人以及与公开研究成果有关的利益冲突。
作者贡献声明:李昌旭负责资料分析,撰写论文,修改论文;梁占强、杨鹏生、段希斌负责提供数据资料及术中图片;李学民负责课题设计,拟定写作思路,指导撰写文章并最后定稿。
参考文献:
[1]Study Group of Biliary Tract Surgery in Chinese Society of Surgery of Chinese Medical Association, Chinese Medical Doctor Association in Chinese Committee of Biliary Surgeons. Consensus on the surgical management of benign gallbladder diseases (2021 edition)[J]. Chin J Surg, 2022, 60(1): 4-9. DOI: 10.3760/cma.j.cn112139-20210811-00373.
中华医学会外科学分会胆道外科学组, 中国医师协会外科医师分会胆道外科医师委员会. 胆囊良性疾病外科治疗的专家共识(2021版)[J]. 中华外科杂志, 2022, 60(1): 4-9. DOI: 10.3760/cma.j.cn112139-20210811-00373.
[2]GU YL, YANG SH, FAN Q, et al. The curative effect analysis between emergency and delayed laparoscopic cholecystectomy in treatment of elderly patients with acute calculous cholecystitis [J]. J Laparo Surg, 2018, 23(3): 217-220. DOI: 10.13499/j.cnki.fqjwkzz.2018.03.217.
顾越雷, 杨孙虎, 樊强, 等. 老年人急性结石性胆囊炎行急诊与延期腹腔镜胆囊切除术的疗效分析[J]. 腹腔镜外科杂志, 2018, 23(3): 217-220. DOI: 10.13499/j.cnki.fqjwkzz.2018.03.217.
[3]WANG GZ, LI T, SHI LG. Choice of timing and modalities of surgery for acute cholecystitis in the elderly[J]. Chin J Gerontol, 2013, 33(6): 1272-1274. DOI: 10.3969/j.issn.1005-9202.2013.06.016.
王庚壯, 李霆, 石利国. 老年急性胆囊炎手术时机和方式的选择[J]. 中国老年学杂志, 2013, 33(6): 1272-1274. DOI: 10.3969/j.issn.1005-9202.2013.06.016.
[4]GU SN. Modern Biliary Tract Surgery[M]. Shanghai: Fudan University Press, 2017.
顾树南. 现代胆道外科学[M]. 上海:复旦大学出版社, 2017.
[5]Biliary Surgery Group of Surgery Branch of Chinese Medical Association. Guidelines for diagnosis and treatment of acute biliary tract infections (2021)[J]. Chin J Surg, 2021, 59(6): 422-429. DOI: 10.3760/cma.j.cn112139-20210421-00180.
中华医学会外科学分会胆道外科学组. 急性胆道系统感染的诊断和治疗指南(2021版)[J]. 中华外科杂志, 2021, 59(6): 422-429. DOI: 10.3760/cma.j.cn112139-20210421-00180.
[6]XU J, RAO JH, WANG Y. Effects of PTGBD sequential LC on postoperative stress level and gallbladder systolic function in elderly patients with acute and severe cholecystitis[J]. J Clin Exp Med, 2022, 21(8): 803-808. DOI: 10.3969/j.issn.1671-4695.2022.08.006.
许剑, 饶建华, 王玉. 经皮肝穿刺胆囊引流术序贯LC术对老年急重症胆囊炎患者术后应激水平及胆囊收缩功能的影响[J]. 临床和实验医学杂志, 2022, 21(8): 803-808. DOI: 10.3969/j.issn.1671-4695.2022.08.006.
[7]KARAKAYALI FY, AKDUR A, KIRNAP M, et al. Emergency cholecystectomy vs percutaneous cholecystostomy plus delayed cholecystectomy for patients with acute cholecystitis[J]. Hepatobiliary Pancreat Dis Int, 2014, 13(3): 316-322. DOI: 10.1016/s1499-3872(14)60045-x.
[8]SONG LM, LI XM, YANG PS. Discussion on the timing of sequential LC for acute cholecystitis after percutaneous transhepatic gallbladder puncture and drainage[J]. Chin J Hepatobiliary Surg, 2021, 27(10): 753-756. DOI: 10.3760/cma.j.cn113884-20210420-00143.
宋黎明, 李学民, 杨鹏生. 经皮经肝胆囊穿刺引流术后序贯行LC治疗急性胆囊炎手术时机的探讨[J]. 中华肝胆外科杂志, 2021, 27(10): 753-756. DOI: 10.3760/cma.j.cn113884-20210420-00143.
[9]Professional Committee of Minimally Invasive Surgery, Chinese Academy of Research Hospitals; Editorial Department of Journal of Laparoscopic Surgery. Discussion on the application value of indocyanine green fluorescence staining in laparoscopic cholecystectomy[J]. J Laparo Surg, 2019, 24(5): 388-394. DOI: 10.13499/j.cnki.fqjwkzz.2019.05.388.
中国研究型医院学会微创外科学专业委员会, 《腹腔镜外科杂志》编辑部. 吲哚菁绿荧光染色在腹腔镜肝切除术中应用的专家共识[J]. 腹腔镜外科杂志, 2019, 24(5): 388-394. DOI: 10.13499/j.cnki.fqjwkzz.2019.05.388.
[10]WANG TY, ZHU YF, SUN M, et al. Application of three-dimensional reconstruction combined with indocyanine green intraoperative navigation in diagnosis and treatment of liver cancer[J]. J Jilin Univ(Med Edit), 2021, 47(4): 1014-1021. DOI: 10.13481/j.1671-587X.20210427.
王天一, 朱玉峰, 孫淼, 等. 三维重建联合吲哚菁绿术中导航在肝癌诊断和治疗中的应用[J]. 吉林大学学报(医学版), 2021, 47(4): 1014-1021. DOI: 10.13481/j.1671-587X.20210427.
[11]LI HY, WEI L, ZHU ZJ, et al. Application value of indocyanine green fluorescence-guided laparoscopic anatomical monosegmentectomy in pediatric living donor liver transplantation[J]. Chin J Dig Surg, 2021, 20(1): 118-124. DOI: 10.3760/cma.j.cn115610-20201028-00679.
李宏宇, 魏林, 朱志军, 等. 吲哚菁绿荧光引导腹腔镜解剖性肝段获取术在小儿活体肝移植中的应用价值[J]. 中华消化外科杂志, 2021, 20(1): 118-124. DOI: 10.3760/cma.j.cn115610-20201028-00679.
[12]ISHIZAWA T, TAMURA S, MASUDA K, et al. Intraoperative fluorescent cholangiography using indocyanine green: a biliary road map for safe surgery[J]. J Am Coll Surg, 2009, 208(1): e1-e4. DOI: 10.1016/j.jamcollsurg.2008.09.024.
[13]MITSUHASHI N, KIMURA F, SHIMIZU H, et al. Usefulness of intraoperative fluorescence imaging to evaluate local anatomy in hepatobiliary surgery[J]. J Hepatobiliary Pancreat Surg, 2008, 15(5): 508-514. DOI: 10.1007/s00534-007-1307-5.
[14]YANG J, JIN H. Application of indocyanine green cholangiography in accurate identification of the common bile duct in laparoscopic cholecystectomy [J]. J Clin Hepatol, 2022, 38(1): 160-163. DOI: 10.3969/j.issn.1001-5256.2022.01.025.
杨君, 靳浩. 腹腔镜胆囊切除术中吲哚菁绿胆道造影精准识别胆总管的应用[J]. 临床肝胆病杂志, 2022, 38(1): 160-163. DOI: 10.3969/j.issn.1001-5256.2022.01.025.
[15]Biliary Surgery Group of Surgery Branch of Chinese Medical Association. Practice guideline for diagnosis and treatment of bile duct injury (2013 edition)[J]. Chin J Dig Surg, 2013, 12(2): 81-95. DOI: 10.3760/cma.j.issn.1673-9752.2013.02.001.
中华医学会外科学分会胆道外科学组. 胆管损伤的诊断和治疗指南(2013版)[J]. 中华消化外科杂志, 2013, 12(2): 81-95. DOI: 10.3760/cma.j.issn.1673-9752.2013.02.001.
收稿日期:
2022-08-31;录用日期:2022-10-17
本文编辑:林姣
