妊娠期妇女新型冠状病毒疫苗接种的研究现状
2023-03-16尹韶华乔杰赵扬玉
尹韶华 乔杰 赵扬玉
自2020年1月首次报告由2019新型冠状病毒(severe acute respiratory syndrome coronavirus 2,SARS-CoV-2,简称新冠)引起的新型冠状病毒肺炎(coronavirus disease 2019,COVID-19)以来,全球确诊病例数及相关死亡数明显上升[1-2]。孕产妇作为特殊易感和高危人群,有研究显示,新冠肺炎疫情爆发后,孕产妇死亡率、死产发生率、异位妊娠的手术使用率以及早产发生率均较疫情前有明显升高[3]。最新的系统评价[4]结果显示,相比于未感染新冠的孕产妇,感染者发生孕产妇死亡、入住ICU、剖宫产分娩以及早产的风险均更高;对于子代,感染者的子代发生胎儿死亡和入住新生儿ICU的风险也明显更高。
截至2023年1月24日,全球有375个新冠疫苗研发项目,其中176个疫苗进入临床试验阶段[5],部分疫苗已经被WHO列入紧急使用名单[6]。尽管全球疫苗接种工作持续推进,但疫苗覆盖率在不同国家和人群间仍然存在差距[7]。特别是孕产妇这一特殊人群,由于孕妇没有被纳入新冠疫苗的初始临床试验,各国最初所采取的做法是在提供免疫活动时遵循减少伤害的原则,导致孕产妇人群疫苗接种率普遍偏低。本综述重点介绍目前已获得WHO许可紧急使用的新冠疫苗的类型、主要成分、作用机制,以及对孕产妇的安全性和有效性评估证据。此外,系统梳理不同国家政府或权威卫生机构关于妊娠期妇女新冠疫苗接种的相关推荐意见和指南,以期提高对妊娠期妇女疫苗接种安全性的认识,为后续研究及相关推荐指南的更新提供依据和参考。
一、新冠肺炎流行及疫苗接种现状
WHO最新数据显示,截至2023年1月28日,全球新冠的感染人数已达7.53亿[2],导致680万人死亡[2,8]。有研究显示[4],就诊或住院的孕产妇新冠感染的比例为9%,将对全球妇幼健康发展构成严重威胁。目前,新冠疫苗研发已取得很大突破,并已在各国推广使用[9-11]。但研究显示[12-14],孕妇新冠疫苗的接种意愿率偏低,为53.5%~67.8%;同时,系统评价结果显示[14-15],孕妇新冠疫苗接种率普遍偏低,为7.3%~27.5%,且在不同国家存在明显差异。主要原因是对疫苗的有效性、安全性认知不足[16]。为了更安全、有效地进一步提升孕妇这一特殊人群新冠疫苗的覆盖率,现阶段需要明确目前已获得WHO许可紧急使用的新冠疫苗的基本特性和安全性评估证据,合理优化特殊人群的疫苗接种流程,提高社会应对疫情冲击的能力,保障母婴健康。
二、孕妇接种新冠疫苗的安全性和有效性
WHO免疫战略咨询专家组基于循证医学原则,按照专门制定的方法学流程发布和动态更新目前可用于免疫接种的新冠疫苗的推荐意见[17]。截至2022年8月18日,WHO共许可4类10种疫苗可供紧急免疫接种[6]。4类疫苗分别为mRNA疫苗、腺病毒载体疫苗、灭活病毒疫苗和重组蛋白疫苗(表1)。
1.mRNA疫苗:其主要成分是含新冠病毒mRNA的脂质纳米粒,当进入细胞后,可将脂质纳米粒和mRNA释放到细胞的细胞质中,促使核糖体将mRNA翻译成刺突蛋白(S蛋白),刺激免疫系统产生抗体和细胞免疫T细胞。2020年12月31日,WHO将辉瑞-生物科技的mRNA 疫苗 BNT162b2 列为可供紧急使用的疫苗,该疫苗成为疫情爆发以来首个获得WHO许可紧急使用的疫苗。2021年11月19日WHO更新推荐意见,推荐妊娠期妇女可接种该疫苗。2021年11月29日,WHO更新关于莫德纳的mRNA-1273疫苗在孕妇中接种的推荐意见,并与辉瑞-生物科技的mRNA疫苗的建议一致。越来越多的证据表明mRNA疫苗对孕妇具有安全性和有效性[18-20]。基于三个美国疫苗安全监测系统的孕妇mRNA新冠疫苗接种安全性的初步结果提示[19],新冠mRNA疫苗接种者不良妊娠和新生儿结局的发生率与在新冠流行前开展的涉及孕妇的研究中报告的发生率差异未见统计学意义(死产:0.1% vs.<1%;早产:9.4% vs.8%~15%;先天畸形:2.2% vs.3%)。在一项纳入近12万例接种了COVID-19疫苗孕妇的meta分析中[21],接种第2剂疫苗后7日,mRNA疫苗预防新冠感染的有效性为89.5%(95%CI:69.0%~96.4%),接种疫苗孕妇的死产风险降低了15%(OR=0.85,95%CI:0.73~0.99)。此外,有研究证明,新冠 mRNA疫苗对孕妇具有免疫原性,疫苗产生的抗体可在婴儿脐带血和母乳中检测到,提示其可能对新生儿具有保护作用[18]。
2.腺病毒载体疫苗:其主要成分是含新冠病毒的刺突蛋白(S蛋白)基因的复制缺陷型腺病毒,当进入人体后不会致病,但可刺激免疫系统对病毒S抗原产生免疫应答。当该基因重组的腺病毒进入体内,利用其固有的传染性来促进目标疫苗抗原在体内表达,刺激免疫系统产生免疫应答[22]。目前获得WHO许可紧急使用的牛津大学/ AstraZeneca公司AZD1222、强生公司Ad26.COV2.S和康希诺生物股份公司/北京生物技术研究所Ad5-vectored新冠疫苗均属于复制缺陷型腺病毒载体疫苗,只是作为载体的腺病毒类型不同。一项前瞻性队列研究探讨了孕妇接种BNT162b2或Ad26.COV2.S疫苗的安全性[23],结果显示,相比于未接种疫苗的孕妇,接种第2剂BNT162b2疫苗或第1剂Ad26.COV2.S疫苗的孕妇未见剖宫产、早产、产后出血、住院日延长的发生风险明显增加,且新生儿窒息、胎心监护、异常小于胎龄儿的发生风险也未见差异。关于AZD1222和Ad5-nCoV-S疫苗在孕妇中接种的安全性和有效性评估证据仍不足[24-25]。Hillson等[25]报道了105名孕妇分别接种AZD1222疫苗或其他疫苗的不良妊娠结局发生情况,结果显示,接种AZD1222疫苗和其他疫苗的孕妇发生流产(14% vs.21%,P=0.51)和早产(30% vs.0%,P=0.51)的比例差异均未见统计学意义。Halperin等[26]报道了Ad5-nCoV-S疫苗的Ⅲ期临床试验结果,结果显示,接种第二剂疫苗14 d或28 d后,该疫苗对18岁及以上成年人的保护有效率分别为57.5%(95%CI:39.7%~70.0%)和63.7%(95%CI:52.9%~72.1%)。Ruderman等[27]报道了在不同孕期接种mRNA疫苗或腺病毒载体疫苗与胎儿认知功能异常的关联,结果显示,无论在胎儿致畸窗口期内还是胎儿致畸窗口期外接种疫苗均与胎儿认知功能异常发生风险无关联。现有数据对评估孕妇接种腺病毒载体疫苗的风险及该疫苗对孕妇的效力仍有限,但腺病毒载体疫苗对大部分人安全有效。WHO推荐在孕妇接种该类疫苗的益处大于新冠病毒造成的危害时可使用[6]。
3.重组蛋白疫苗:其主要成分为含Martix-M佐剂的完整重组新冠病毒的刺突蛋白(S蛋白)纳米颗粒,当进入人体后刺激免疫系统激发免疫应答。该疫苗在2~8 °C温度下保持稳定,可能有助于应对不断发展的新冠肺炎大流行和同时出现的全球疫苗短缺问题。目前为止,未见NVX-CoV2373疫苗在孕妇中使用的安全性和有效性评价[28-29],但根据既往在妊娠期间使用其他蛋白质疫苗的证据,预计疗效与相同年龄的非孕妇相当[30]。Dunkle等[31]报道了NVX-CoV2373疫苗的Ⅲ期临床试验结果,结果显示,接种第二剂疫苗7 d后,该疫苗对18岁及以上成年人的保护有效率为92.6%(95%CI:83.6%~96.7%)。WHO推荐在孕妇接种该类疫苗的益处大于新冠病毒造成的危害时可使用[6]。
4.灭活病毒疫苗:其主要成分为被灭活的新冠病毒,即失去致病力但保留抗原性的病毒和含铝佐剂。当进入人体后,免疫系统可以识别该病毒,从而触发免疫应答,建立免疫记忆以对抗未来新冠病毒的侵袭。自20世纪30年代以来,含铝佐剂一直被用于疫苗研发[32]。在弱抗原性的疫苗中加入少量的铝,可增强引起人体免疫应答的能力[33]。换言之,佐剂有助于疫苗更好地发挥作用。目前获得WHO许可紧急使用的印度Bharat生物技术实验室BBV152、北京科兴生物制品有限公司CoronaVac vaccine、北京生物制品研究所/中国医药集团BBIBP-CorV和法国Valneva公司VLA2001新冠疫苗均属于灭活病毒疫苗。Paixao等[34]报道了CoronaVac vaccine疫苗对孕妇的有效性结果,结果显示,接种第二剂疫苗对预防18~49岁孕妇新冠肺炎的有效率为41.0%(95%CI:27.1%~52.2%),对预防18岁及以上成年人重型新冠肺炎的有效率为85.0%(95%CI:59.5%~94.8%)。Jeewandara等[35]报道了孕妇接种BBIBP-CorV疫苗后的抗体反应和母胎不良事件,结果显示,全部孕妇在接种第二剂BBIBP-CorV疫苗2~8周后产生抗体,且无不良妊娠或胎儿并发症的发生,如流产、血栓、高血压疾病、胎儿死亡、早产或先天性异常。Villar等[36]报道了孕产妇接种新冠病毒灭活疫苗(包括BBV152、CoronaVac vaccine和BBIBP-CorV疫苗等)有效性和安全性,结果显示,接种灭活病毒疫苗对预防孕产妇发生重症的有效率为66%(95%CI:0~93%),且接种加强针的孕产妇均未发生新冠感染。对于VLA2001疫苗,目前缺乏疫苗接种的安全性数据,但免疫原性结果显示该疫苗具有良好的引起免疫应答的效能[37]。目前,并没有证据表明灭活病毒疫苗对妊娠期女性及子代产生不良影响。除VLA2001疫苗外,WHO推荐仅在接种BBV152、CoronaVac vaccine和BBIBP-CorV疫苗对孕妇的益处大于新冠病毒造成的危害时可使用[6]。
关于哺乳期妇女新冠疫苗接种,WHO提示这些疫苗在生物学和临床上均不太可能对母乳喂养的婴幼儿构成风险,推荐哺乳期妇女可接种疫苗[6]。
三、妊娠期妇女新冠疫苗接种的建议概述
疫苗研发初期,由于缺乏新冠疫苗对妊娠期及哺乳期妇女安全性和免疫原性影响的研究,因此孕妇是否应接种疫苗备受争议[38]。随着美国疾病控制与预防中心以及食品和药物管理局安全监测系统关于妊娠期接种疫苗后孕妇及新生儿副作用和不良结局等数据的不断反馈,越来越多的研究表明疫苗在妊娠期和哺乳期妇女中具有安全性和有效性[19-20]。此外,有研究提示,疫苗产生的抗体可通过胎盘和母乳转移到子代,可能为婴儿提供更好的免疫保护[39-40]。目前疫苗对孕妇安全性影响的研究多为mRNA新冠疫苗,多数西方国家以及包括WHO在内的权威卫生机构推荐孕妇接种该类疫苗(表2)。WHO明确推荐孕妇可接种BNT162b2和mRNA-1273两种疫苗;对于其他非mRNA疫苗,当孕妇存在感染风险的情况下,特别是在生活或工作地存在流行时可接种疫苗;对于有备孕计划的女性和处于哺乳期的妇女可常规接种疫苗[41-42]。在中国,2021年3月29日,国家卫生健康委员会发布《新冠病毒疫苗接种技术指南(第一版)》[43]时指出,妊娠期妇女属于疫苗接种的禁忌人群。2021年4月1日,国家卫生健康委员会发布,中国已有3类5种新冠病毒疫苗批准附条件上市或紧急使用,其中,有3种灭活疫苗、1种腺病毒载体疫苗和1种重组新冠病毒疫苗。中国当前批准紧急使用的疫苗大多为灭活疫苗,其基本原理是对病毒培养扩增,经灭活后,保留抗原成分以诱导机体产生免疫应答。2022年1月,中华围产医学会发表《备孕、妊娠和哺乳期妇女新型冠状病毒疫苗接种的专家建议》[44],提出(1)“新冠疫苗不含活病毒,妊娠不是接种新冠疫苗(尤其是灭活新冠疫苗)的禁忌证”;(2)“孕期存在感染风险的情况下,尤其生活和/或工作地发生流行时,建议按程序接种灭活新冠疫苗,孕早、中、晚期均可接种,同时观察是否出现不良反应,并随访妊娠和分娩结局”;(3)“哺乳期接种新冠疫苗,不增加额外不良事件,建议哺乳期妇女按程序接种新冠疫苗”。
四、总结
孕产妇作为一类特殊的新冠肺炎易感人群,加强新冠疫苗免疫接种是保障孕产妇安全的关键。目前,大多数西方国家和权威卫生机构推荐新冠mRNA疫苗可在备孕、妊娠期和哺乳期妇女中使用,妊娠期接种其他类型疫苗的报道相对较少,但现有证据表明妊娠期接种疫苗可产生良好的免疫应答,且未增加不良妊娠结局发生风险。收集并评估妊娠期妇女接种其他类型新冠疫苗的安全性和有效性证据,将有助于制定更为安全有效的妊娠期妇女新冠疫苗接种建议。

表1 WHO许可紧急使用的新冠疫苗孕妇使用的安全性和有效性
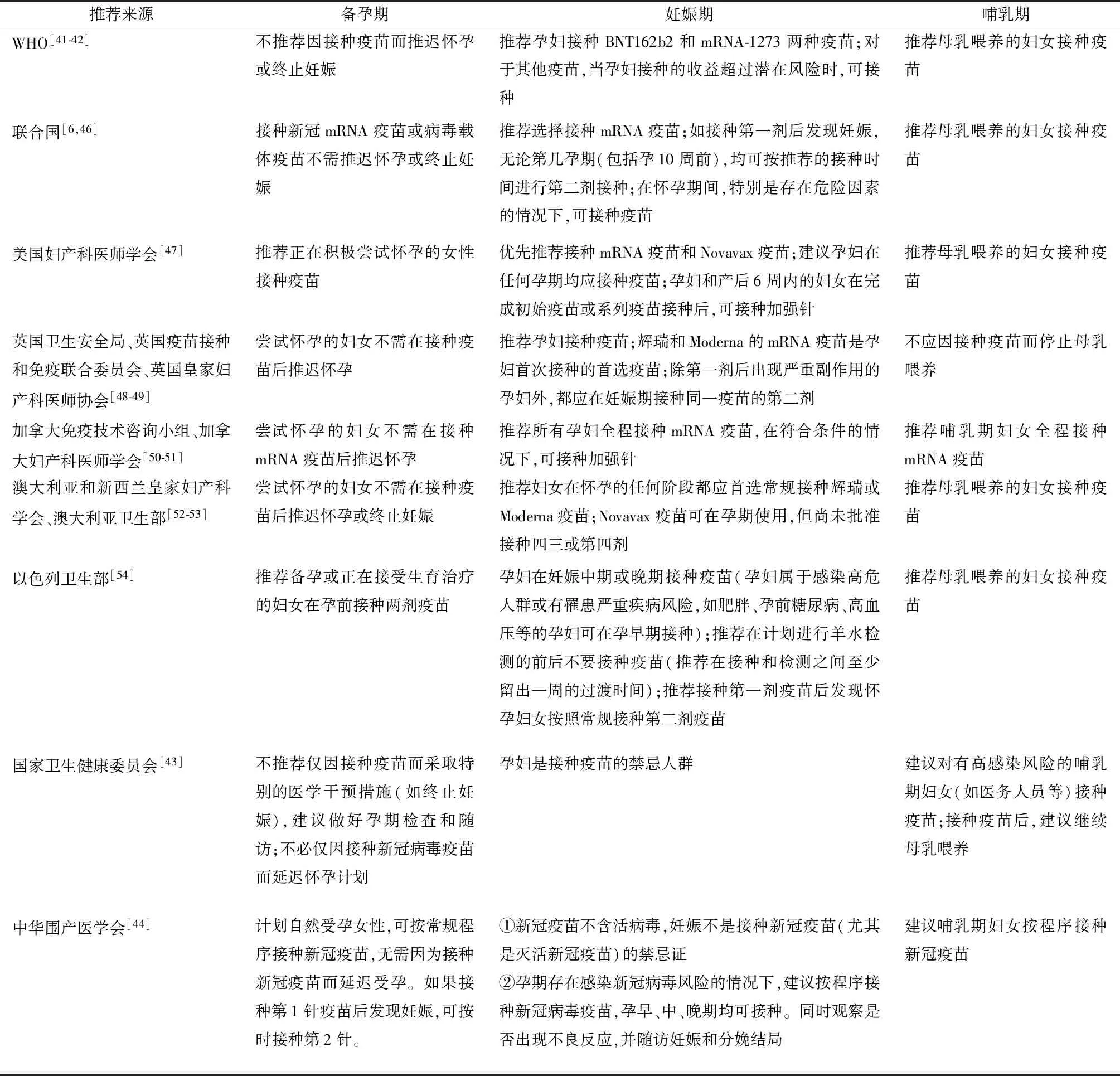
表2 备孕、妊娠期和哺乳期妇女新冠疫苗接种推荐意见
