经胸膜外间隙导管注入局麻药对胸腔镜术后镇痛效果、并发症的影响
2023-03-13陈秀秀蔡乐男卢建波李艳鸿乔庆勃
陈秀秀,蔡乐男,卢建波,李艳鸿,袁 欣,乔庆勃
胸腔镜手术是临床常用手术方式,但由于手术创伤较大、恢复周期长,患者术后需长期忍受身体疼痛,而术后疼痛会引发血压升高、呼吸加快、心肌耗氧量增加等一系列应激反应,影响患者术后病情恢复[1-2]。因此,如何有效镇痛是胸腔镜术后临床关注的重点。患者自控静脉镇痛(PCIA)、经胸膜外间隙导管注入局麻药是临床常用镇痛手段,其中PCIA是由医护人员根据患者疼痛程度及身体状况预设镇痛药物剂量后,由患者自行控制的镇痛方式,具有及时、按需给药的特点[3-4]。经胸膜外间隙导管注入局麻药是一种新型镇痛方式,主要通过在胸膜外间隙注射麻醉药物,以阻滞多个肋间神经,达到止痛效果,具有并发症少、痛苦小等特点[5-6]。但临床尚缺乏两种镇痛方法的比较研究,基于此,本研究比较经胸膜外间隙导管注入局麻药与PCIA对胸腔镜术后患者的镇痛效果和并发症发生情况,旨在为临床选取合适镇痛方法提供参考,报告如下。
1 资料与方法
1.1一般资料 选取2020年3月—2022年4月我院胸外科胸腔镜术后120例为研究对象。①纳入标准:年龄<75岁;均自愿行胸腔镜手术;无认知、精神疾病;治疗依从性良好;临床资料完整。②排除标准:凝血功能障碍者;重度贫血者;自身免疫性疾病者;心功能不全者;严重感染者;穿刺部位感染者;合并神经系统疾病者。根据麻醉方式不同将患者分为PCIA组和导管组,每组60例。2组性别、年龄、美国麻醉师协会(ASA)分级、疾病类型等一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。本研究经医院医学伦理委员会审核批准。

表1 2组胸腔镜术后患者一般资料比较
1.2方法 2组均行胸腔镜手术,术前使用罗库溴铵、舒芬太尼和丙泊酚进行麻醉诱导,术中予以罗库溴铵、七氟醚和瑞芬太尼进行麻醉维持,将脑电双频指数控制在40~60,七氟醚吸入最低肺泡有效浓度值为1.0~1.5,关胸时静脉注射氟比洛芬酯50 mg、吗啡0.1 mg/kg镇痛。术后视觉模拟评分法(VAS)评分≥4分时静脉注射曲马多2 mg/kg补救镇痛。
1.2.1导管组:术后关胸前,外科医师借助电视监控器放置硬膜外导管,局麻药经由硬膜外导管的侧孔持续输注、广泛扩散,阻滞多个肋间神经。具体步骤如下:将含8F聚氯乙烯导管的钝圆形引导管置于切口的胸壁与壁层胸膜之间,随即退出引导管,将胸膜外导管插入聚氯乙烯导管中,接着退出聚氯乙烯导管,留存的胸膜外导管需置于胸膜外间隙,导管的剩余部分经皮下隧道出皮肤,并用静脉贴进行固定。导管放置成功后,注入5 ml的0.75%罗哌卡因,手术结束时再次注入5 ml的0.75%罗哌卡因,48 h内以4 ml/h的速度持续注入0.2%罗哌卡因。
1.2.2PCIA组:术后连接静脉镇痛泵(南通爱普医疗器械有限公司,ZB100-Ⅰ型),背景输注速率2 ml/h,锁定时间15 min。镇痛药物配方:舒芬太尼2 μg/kg加入0.9%氯化钠注射液稀释到100 ml。
1.3观察指标 ①比较2组术后8、12、24、48、72 h疼痛视觉模拟评分法(VAS)评分[7],VAS总分0~10分,分值越低,疼痛程度越低。VAS内部一致性Cronbach's α=0.85。②比较2组麻醉苏醒时间、首次自主翻身时间、首次自主坐起时间、下床活动时间。③于2组术前及术后24、72 h抽取晨起空腹静脉血3 ml,37 ℃加温促凝,离心(半径8 cm,转速3500 r/min,时间15 min)取上层血清,以荧光分光光度法测定5-羟色胺(5-HT)、P物质(SP),以酶联免疫吸附试验测定β-内啡肽(β-EP)、神经肽Y(NPY),以电化学发光法测定促肾上腺皮质激素(ACTH);④于2组术前及术后24、72 h抽取晨起空腹静脉血3 ml,抗凝后离心(半径8 cm,转速3500 r/min,时间15 min)取血浆,电化学发光法测定血浆皮质醇(Cor)。⑤于术前及术后24、48、72 h以匹兹堡睡眠质量指数(PSQI)[8]评估2组睡眠质量,共7个维度,总分0~21分,得分与睡眠质量呈负相关。PSQI内部一致性Cronbach's α=0.89。⑥比较2组补救镇痛率以及恶心、呕吐、皮肤瘙痒等并发症发生情况。
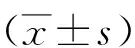
2 结果
2.1不同时间点VAS评分比较 2组不同时间VAS评分比较差异有统计学意义(P<0.01)。导管组术后8、12、24、48、72 h VAS评分均低于PCIA组(P<0.01)。见表2。
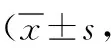
表2 2组胸腔镜术后患者不同时间点VAS评分比较分)
2.2麻醉苏醒时间、首次自主翻身时间、首次自主坐起时间、下床活动时间比较 导管组首次自主翻身时间、首次自主坐起时间、下床活动时间均短于PCIA组(P<0.01)。2组麻醉苏醒时间比较差异无统计学意义(P>0.05)。见表3。
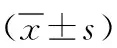
表3 2组胸腔镜术后患者麻醉苏醒时间、首次自主翻身时间、首次自主坐起时间、下床活动时间比较
2.3疼痛介质水平比较 2组不同时间5-HT、SP、NPY水平比较差异有统计学意义(P<0.01),β-EP水平比较差异无统计学意义(P>0.05)。术前,2组5-HT、β-EP、SP、NPY水平比较差异无统计学意义(P>0.05)。术后24、72 h,导管组5-HT、SP、NPY水平低于PCIA组(P<0.01)。术后24、72 h,2组β-EP水平比较差异无统计学意义(P>0.05)。见表4。
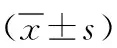
表4 2组胸腔镜术后患者手术前后疼痛介质水平比较
2.4应激指标比较 2组不同时间Cor、ACTH水平比较差异有统计学意义(P<0.01)。术前,2组Cor、ACTH水平比较差异无统计学意义(P>0.05);术后24、72 h,导管组Cor、ACTH水平低于PCIA组,差异有统计学意义(P<0.01)。见表5。
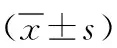
表5 2组胸腔镜术后患者手术前后应激指标比较
2.5术后睡眠质量比较 2组不同时间PSQI评分比较差异有统计学意义(P<0.01)。术前,2组PSQI评分比较差异无统计学意义(P>0.05);术后24、48、72 h,导管组PSQI评分低于PCIA组(P<0.05,P<0.01)。见表6。
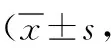
表6 2组胸腔镜术后患者手术前后PSQI评分比较分)
2.6补救镇痛率及并发症发生情况比较 导管组补救镇痛率低于PCIA组,差异有统计学意义(P<0.05);2组并发症总发生率比较差异无统计学意义(P>0.05)。见表7。
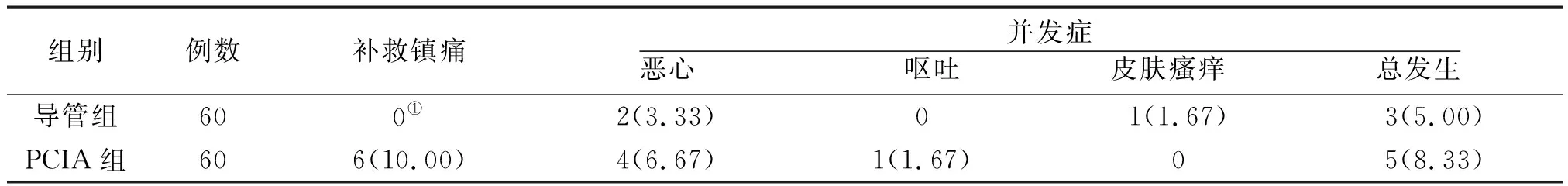
表7 2组胸腔镜术后患者补救镇痛率及并发症发生情况比较[例(%)]
3 讨论
相关研究指出,胸科手术术后中度疼痛发生率高达47%,重度、极重度疼痛发生率为31%[9]。可见,胸科手术患者术后多忍受疼痛折磨,而有效的镇痛是患者术后早期下床活动的前提。因此,临床应积极探讨胸腔镜术后的有效镇痛方式,以促进患者病情恢复。
PCIA过程中患者可根据自身需求自主泵入预先设定剂量的麻醉药物,以满足不同时刻、不同疼痛程度时的麻醉需求,且可减少等待医护人员操作的时间,从而有效减轻术后疼痛,促进患者病情恢复[10-11]。但间断注药容易在药物作用消失后加剧疼痛,只有再次注药才能得以缓解,因此,部分患者体验感欠佳。近年来,大量研究表明,经胸膜外间隙导管注入局麻药具有良好的镇痛效果,因胸内筋膜较薄弱,局麻药易于穿过胸内筋膜阻滞肋间神经,且可将肋间神经完全浸润于局麻药中,以增强镇痛效果,延长镇痛时间[12-14]。但临床上两种镇痛方法的比较研究较少,本研究比较两种镇痛方式在胸腔镜术后的效果,结果显示,导管组术后8、12、24、48、72 h VAS评分均低于PCIA组,补救镇痛率低于PCIA组,可见经胸膜外间隙导管注入局麻药镇痛效果好,作用时间长。此外,临床不少研究通过降低疼痛介质水平,以减轻机体术后疼痛感[15-16]。而5-HT、SP、NPY是与疼痛程度密切相关的疼痛介质,5-HT可作用于外周伤害性感受器,将痛觉信号向中枢神经传递,进而产生痛觉;SP是传递痛觉信号的神经肽,可介导痛觉信号传导至中枢神经;NPY参与外源性神经疼痛的产生[17-18]。上述疼痛介质水平异常升高,可加剧机体疼痛感。本研究结果显示,术后24、72 h,导管组5-HT、SP、NPY水平低于PCIA组,再次证实导管组镇痛效果更为显著。而术后疼痛的有效缓解则可进一步改善患者睡眠质量。
应激反应是机体受到伤害性刺激时所产生的非特异性防御反应,应激过度可引发病理性疾病,影响术后病情康复[19]。有研究表明,手术创伤以及术后疼痛可增强肾上腺活性,刺激交感神经系统,促进机体分泌Cor、ACTH等应激因子[20]。其中Cor、ACTH水平是反映机体应激状态的重要指标,其水平升高,证明机体应激过度[21]。本研究结果显示,术后24 h,2组Cor、ACTH水平均升高,提示术后早期患者处于严重应激状态,影响术后机体恢复;术后72 h,2组Cor、ACTH水平均有所降低,且导管组较PCIA组低,可能与术后72 h 2组疼痛程度均有所缓解,且导管组镇痛效果更佳有关。此外,进一步研究显示,导管组首次自主翻身时间、首次自主坐起时间、下床活动时间短于PCIA组,其原因可能在于PCIA组经静脉注入麻醉药物时,药物可经血液循环进入全身,易造成麻醉药物蓄积,影响机体血液循环,从而影响机体正常生理活动;而导管组经胸膜外间隙进行局部麻醉,不会对全身造成影响,对生理干扰较小,因此术后可较早恢复翻身、坐起、下床等活动[22]。本研究结果还显示,2组并发症总发生率比较无显著差异,说明经胸膜外间隙导管注入局麻药不仅镇痛效果好,而且安全性高。
综上所述,与PCIA相比,经胸膜外间隙导管注入局麻药对胸腔镜术后镇痛效果更优,麻醉苏醒质量、睡眠质量更高,减轻应激反应效果更佳,且安全性高。因此,在胸腔镜术后镇痛可优先考虑经胸膜外间隙导管注入局麻药,以促进患者病情恢复。此外,本研究结果仍存在局限性,如术后2组镇痛药物的使用未采用统一标准,可能导致研究结果存在偏差,临床还应进一步调整用药方案,以确保研究数据的准确性。
