超声联合血清人绒毛膜促性腺激素、血红素加氧酶l表达对妊娠期高血压孕妇胎儿宫内缺氧预测价值分析
2023-03-08敬婉逸侯靓思黄贵祥
施 娴,敬婉逸,谭 燕,侯靓思,黄贵祥
(1.四川省简阳市人民医院产科,四川 简阳 641400;2. 四川省医学科学院·四川省人民医院 a.超声科;b. 妇产科;c. 急诊科,四川 成都 610072)
妊娠期高血压为妊娠期特有并发症,发病率约10%,可导致导致胎儿宫内缺氧、新生儿死亡等不良妊娠结局,严重影响孕产妇和围产儿健康。因此,对胎儿宫内缺氧做出早期诊断,可改善不良妊娠结局[1, 2]。多普勒超声检查脐动脉血流指标,如阻力指数(resistance index,RI)、计算搏动指数(pulse index,PI)、脐动脉血流速度峰谷比(S/D)等,可反映胎儿脐血流情况,广泛应用于产前检查,判断宫内胎儿情况[3]。但脐动脉血流受到胎儿体位及孕周等因素的影响,灵敏度不高。由于单一的检查手段对胎儿宫内缺氧的检查存在漏诊现象,临床更需要多模态的检查手段对胎儿宫内缺氧进行检查。人绒毛膜促性腺激素(β-Human chorionic gonadotropin,β-HCG)是一种糖蛋白,在调节滋养细胞功能方面发挥重要作用[4],可作为子痫前期发展和严重程度的预测标志物[5]。血红素氧化酶1(heme oxygenase-1,HO-1)是一种应激蛋白,在应激状态下表达水平升高,与多种疾病密切相关[6]。王莹等研究显示,痫前期患者血清HO-1水平下降,与子痫前期严重程度和妊娠结局有关[7]。本研究检测β-HCG、HO-1在妊娠期高血压患者血清水平变化,探讨超声脐动脉血流参数联合血清β-HCG、HO-1对妊娠期高血压孕妇胎儿宫内缺氧的预测价值。
1 资料与方法
1.1 一般资料2019年12月至2021年4月在我院治疗的180例妊娠期高血压孕妇。纳入标准:①符合妊娠期高血压的诊断标准[8]。②均为自然妊娠且为单胎的孕妇。排除标准:①心脑血管疾病、肝肾疾病者;②有高血压、糖尿病、甲状腺功能亢进或减退病史者;③多胎妊娠者;④胎儿畸形或胎膜早破、感染等其他产科并发症;⑤患者临床资料及随访资料不完整。年龄22~46岁[(27.90±5.60)岁],孕周(34.56±3.25)周。根据宫内胎儿是否缺氧分为宫内胎儿正常组122例和宫内胎儿缺氧组58例,两组孕妇在年龄、孕周、及初产妇比例方面比较差异无统计学意义(P>0.05)。见表1。本研究已通过医院伦理委员会批准(伦理批号:19-10026)。

表1 两组孕妇一般资料比较
1.2 方法
1.2.1血清β-HCG、HO-1水平检测 采集所有孕妇清晨空腹外周静脉血3 ml,4 ℃条件下30000 g,离心20 min分离血清,-80 ℃冷冻保存。根据试剂盒说明书,采用ELISA方法检测血清β-HCG和HO-1水平,β-HCG检测试剂盒(ab100533)、HO-1检测试剂盒(ab207621)购自美国Abcam公司。
1.2.2超声检查 采用LONGS6彩色多普勒超声检测仪,检测两组孕晚期脐动脉血流参数,检查时孕妇取仰卧位,探头频率3.0~5.0 MHz,首先对两组胎儿进行常规超声检测,检查脐动脉血流声像图,连续测量3次,计算平均RI、PI、S/D。超声检查均有工作5年以上有经验的超声科医师完成。
1.3 胎儿宫内缺氧诊断标准[9]符合以下其中之一诊断为胎儿宫内缺氧:①胎心监护出现胎心率基线无变异并且反复出现晚期减速或变异减速或胎心过缓(小于110次/分);②胎心监护缩宫素激惹试验(oxytocin challenge test,OCT)或宫缩应激试验(contraction stress test,CST)异常;③胎儿娩出后1 min Apgar 评分≤7 分;④胎儿头皮血气分析异常(pH<7.20,PO2<1.3 kPa,PCO2>8.0 kPa)。
1.4 统计学方法应用SPSS 25.0统计学软件分析数据。满足正态分布的计量资料用均数±标准差表示,比较采用t检验;计数资料以[n(%)]表示,比较采用χ2检验;ROC曲线分析超声脐动脉血流参数及血清β-HCG、HO-1对胎儿宫内缺氧的预测价值,确定其临界值,并比较曲线下面积(AUC)。P<0.05为差异有统计学意义。
2 结果
2.1 两组孕妇超声脐动脉血流参数结果比较与宫内胎儿正常组比较,宫内胎儿缺氧组脐动脉RI、PI、S/D均升高,差异有统计学意义(P<0.05)。见表2。

表2 两组孕妇超声脐动脉血流参数检查结果比较
2.2 两组孕妇血清β-HCG、HO-1表达水平比较宫内胎儿缺氧组血清β-HCG水平显著高于宫内胎儿正常组,HO-1水平显著低于宫内胎儿正常组,差异有统计学意义(P<0.05)。见表3。

表3 两组孕妇血清β-HCG、HO-1表达水平比较
2.3 超声脐动脉血流参数联合血清β-HCG、HO-1对胎儿宫内缺氧的预测价值根据ROC曲线确定五项指标的临界值分别为0.7、1.11、3.17、23.76 ng/ml、3.01ng/L。超声脐动脉血流参数联合血清β-HCG、HO-1预测胎儿宫内缺氧敏感度为96.55%,特异度为94.26%,显著高于RI、PI、S/D及血清β-HCG、HO-1单独检测(Z=3.731、4.898、4.499、4.876、4.944,P<0.001)。见表4与图1。
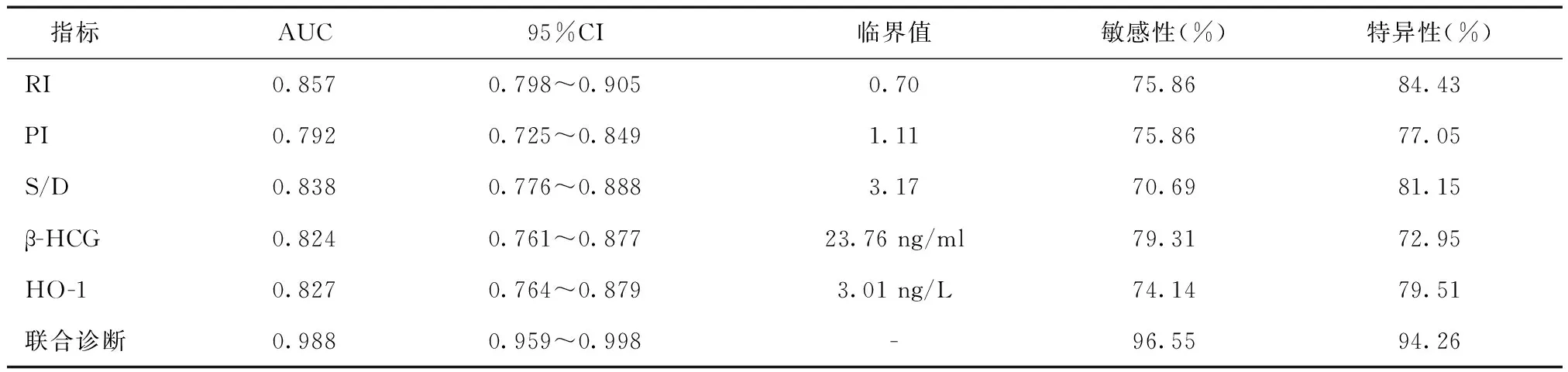
表4 超声脐动脉血流参数联合血清β-HCG、HO-1对胎儿宫内缺氧的预测价值分析

图1 超声脐动脉血流参数联合血清β-HCG、HO-1对胎儿宫内缺氧的ROC曲线
3 讨论
妊娠期高血压可引起围产儿早产、生长受限等不良结局,其病理特征包括微循环障碍、全身小血管痉挛、血管渗透性增加、脏器血液灌注减少等,引起血流阻力升高,导致胎盘血液供应不足,影响胎儿正常生长发育[10]。彩超具有无创、方便、廉价等特点,临床应用广泛,可根据血流动力学变化判断宫内胎儿生长发育情况[11]。研究表明[12],妊娠期高血压孕妇脐动脉 RI、PI、S/D升高,与宫内胎儿缺氧、胎儿生长受限等不良预后有关。本研究结果显示,与对照组比较,宫内胎儿缺氧组RI、PI、S/D升高,提示妊娠期高血压孕妇脐动脉血流可能存在胎儿-胎盘循环障碍,提示RI、PI、S/D升高与妊娠期高血压患者宫内胎儿缺氧有关。
HCG在妊娠第2周升高,在妊娠20周时水平趋于稳定,变化波动较小,临床上以检测血液中β-HCG水平作为机体HCG水平。几乎全部在胎盘细胞中产生,只有极少部分在胎儿肾脏内合成,对胎盘细胞激素的合成与分泌具有调节作用,同时对胎盘滋养层细胞的增殖、分化过程也起到一定的调节作用。HCG一方面可通过其自身激素优势促使滋养层细胞侵蚀能力减弱,另一方面使子宫细胞间的间质纤维增加来加大滋养层细胞侵入过程的阻力。β-HCG的产生主要受滋养细胞数量与氧合程度的影响,妊娠期高血压由于缺血缺氧,导致滋养增殖,促进β-HCG分泌,与妊娠高血压、胎儿宫内窘迫等并发症相关[13]。赵培斐等[14]研究表明,妊娠期孕妇血清β-HCG水平升高与胎儿宫内窘迫及宫内感染有关,可以预测不良妊娠结局。据报道显示[15],妊娠期高血压孕妇血清β-HCG水平明显升高,且与胎妊娠期高血压疾病、胎儿窘迫、胎儿生长受限呈正相关。本研究结果显示,妊娠期高血压胎儿宫内缺氧者血清中β-HCG水平较正常者显著升高,与以往报道一致,提示β-HCG水平升高可能与胎儿宫内缺氧有关。
HO-1是血红素氧化酶(HO)的一个亚型,可将血红素降解为游离铁、胆绿素和一氧化碳,产生的一氧化碳可减轻低氧及炎症介质的有害作用,调节并参与机体抗炎、抗凋亡及氧化反应和炎性反应,有助于维持孕期子宫血管的稳定性并参与孕期胎盘的形成,与妊娠高血压的发病相关[16]。研究表明[17],HO-1具有调节血管性能的作用,还可直接调节胎盘结构和胎盘血管发育,维持正常妊娠,影响胎儿生长发育。叶海琼等[18]建立妊娠高血压大鼠模型,大鼠胎盘组织HO-1表达水平降低,使用激活AMP依赖的蛋白激酶(AMPK)特异性激动剂后,HO-1水平升高,大鼠24 h尿蛋白水平显著降低,表明HO-1水平与妊娠期高血压有关。本研究结果显示,宫内胎儿缺氧组患者血清HO-1水平显著低于正常组,其原因可能是妊娠期高血压患者存在胎盘缺血、缺氧、炎症反应等因素,血管、胎盘微环境明显遭到破坏,滋养细胞被大量溶解,致使HO-1水平下降,提示HO-1表达水平可能与宫内胎儿缺氧有关。进一步分析显示,超声脐动脉血流参数联合血清β-HCG、HO-1预测胎儿宫内缺氧敏感度及特异度,显著高于RI、PI、S/D及血清β-HCG、HO-1单独检测,提示超声脐动脉血流参数联合血清β-HCG、HO-1水平对于妊娠期高血压患者胎儿宫内缺氧有一定预测价值。
综上,妊娠期高血压患者RI、PI、S/D降低,血清中β-HCG高表达,HO-1低表达,且与胎儿宫内缺氧相关,超声联合血清学检测胎儿宫内缺氧具有一定临床应用意义。
