腹腔镜下保留自主神经的广泛子宫切除术治疗宫颈癌的疗效及对尿动力学参数的影响
2023-03-05郑春兰崔淑萍张婵丽
郑春兰,崔淑萍,张婵丽
郑州大学第一附属医院妇产科,郑州 450000
宫颈癌是临床上常见的妇科肿瘤之一,发病率仅次于乳腺癌,是由高危型人乳头瘤病毒(human papilloma virus,HPV)感染引起的恶性肿瘤[1]。早期宫颈癌没有明显的症状,随着病情进展,会出现经量增加、尿频、尿急以及阴道出血等症状。近年来,宫颈癌的发病率不断上升,给女性的生命健康带来巨大的威胁[2]。目前,手术是临床治疗宫颈癌的重要手段,化疗作为辅助治疗手段。随着宫颈癌治疗技术手段的不断更新,腹腔镜手术因其微创、恢复时间短等优势,已成为中国治疗宫颈癌的主要手术方式之一,在宫颈癌的治疗中被广泛应用[3-4]。腹腔镜手术包括腹腔镜下广泛性全子宫切除术(laparoscopic radical hysterectomy,LRH)和腹腔镜下保留自主神经的广泛子宫切除术(laparoscopic nerve sparing radical hysterectomy,LNSRH),LRH对患者的损害程度较大,损伤患者的盆腔自主神经功能,术后可能引起其他并发症,如膀胱功能障碍,严重影响患者的生活质量。LNSRH在LRH基础上保留盆腔的自主神经,减少患者因神经损伤而出现的不适症状,有效改善宫颈癌患者的生活质量,但该手术具有学习周期较长、操作过程繁琐等特点[5-6]。本研究探讨并比较LNSRH和LRH治疗宫颈癌的疗效和对尿动力学参数的影响,现报道如下。
1 资料与方法
1.1 一般资料
收集2019年2月至2021年2月于郑州大学第一附属医院就诊的宫颈癌患者的病历资料。纳入标准:①符合《宫颈癌诊断与治疗指南(第四版)》[7]中宫颈癌的诊断标准;②临床资料完整;③临床分期为ⅠB1~Ⅱ期;④无腹部手术和盆腔手术史。排除标准:①术前膀胱出现严重障碍;②存在其他恶性肿瘤;③有严重心肺疾病;④出现精神障碍和意识障碍。根据纳入、排除标准,共纳入120例宫颈癌患者,按照手术方案的不同分为对照组64例和观察组56例。对照组患者采用LRH治疗,观察组患者采用LNSRH治疗。对照组患者,年龄30~62岁,平均(48.23±3.23)岁;临床分期:ⅠB1期34例,ⅠB2期18例,ⅡA期12例;宫颈腺癌35例,宫颈鳞状细胞癌27例,其他2例。观察组患者,年龄32~61岁,平均(47.64±3.46)岁;临床分期:ⅠB1期30例,ⅠB2期17例,ⅡA期9例;宫颈腺癌32例,宫颈鳞状细胞癌19例,其他5例。两组患者各临床特征比较,差异均无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准通过,所有患者均知情同意。
1.2 治疗方法
对照组患者采用LRH治疗,利用常规四孔穿刺法创建CO2气腹,采用腹腔镜检测盆腔和腹腔的情况,将杯式举宫器放入宫颈内,打开骨盆韧带的后腹膜,依次分离出右侧卵巢动静脉,采用高位电凝切除,依次切除该处的淋巴和脂肪组织,分离出动脉前支,打开子宫直肠,沿着阴道直肠间隙分离出直肠,推开输尿管,彻底暴露骶韧带,电凝切断骶韧带,剪开阔韧带前叶和膀胱子宫反折腹膜,推向膀胱,分离子宫动脉和输尿管,直到宫颈,推向膀胱,分离该侧膀胱宫颈韧带深层和侧层,将输尿管完全分离,分离出膀胱侧窝,暴露主韧带,切断该韧带,推向膀胱,电凝两侧阴道组织,切开阴道,去除子宫以及阴道组织,缝合阴道残端,不保留盆腔神经。
观察组采用LNSRH治疗,对宫颈癌患者进行全身麻醉,腹腔镜下清扫淋巴结,并分离输尿管以及下方的系膜,对直肠腋窝和膀胱侧窝结缔组织进行分离,暴露出盆腔神经丛,保留膀胱神经支和子宫神经支,保留盆腔神经丛的神经纤维,切断膀胱宫颈韧带前叶,有利于暴露腹下神经丛,保留腹部下神经丛和膀胱支的神经平面,切除腹部下神经丛子宫支,下推膀胱,切开阴道,切除子宫,在腹腔镜下缝合阴道残端,结束手术。
1.3 观察指标
1.3.1 手术相关指标 记录两组患者的手术相关指标,包括手术时间、术中出血量、阴道切除长度及淋巴结清扫数目。
1.3.2 手术后并发症发生情况 记录两组患者手术治疗后并发症发生情况,包括直肠损伤、输尿管损伤、膀胱损伤以及尿潴留。
1.3.3 手术后膀胱功能指标 记录两组患者手术治疗后膀胱功能指标,包括术后拔除导尿管时间,尿失禁、腹压排尿、尿频尿急及膀胱功能障碍发生率。
1.3.4 手术前后尿动力学参数 手术前后采用Ndly11系列尿动力学检查仪检测两组患者的尿动力学参数,包括残余尿量(residual urine volume,RUV)、最大尿道压(maximal urethral pressure,MUP)和膀胱容量。
1.3.5 手术前后生活质量 采用中文版癌症治疗功能评价系统量表(functional assessment of cancer therapy,FACT-G)[8]评价手术前及手术后6个月两组患者的生活质量,该量表包括4个维度,分别为生理状况(7条)、社会/家庭状况(7条)、情感状况(6条)和功能状况(7条),采用5级评分法分别计0~4分,分值越高患者生活质量越好。
1.4 统计学分析
采用SPSS 22.0统计软件进行数据分析。计量资料以均数±标准差(±s)表示,组间比较采用两独立样本t检验,组内比较采用配对t检验;计数资料以例数及率(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 手术相关指标的比较
两组患者手术时间、阴道切除长度、淋巴结清扫数目及术中出血量比较,差异均无统计学意义(P>0.05)。(表1)
表1 两组患者手术相关指标的比较(± s)
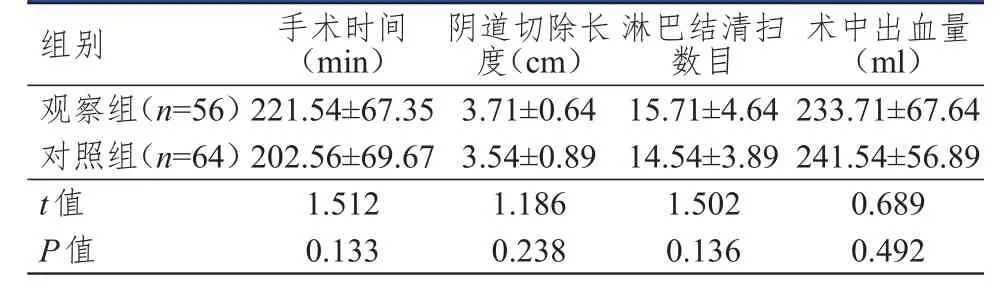
表1 两组患者手术相关指标的比较(± s)
组别观察组(n=56)对照组(n=64)t值P值221.54±67.35 202.56±69.67 1.512 0.133 3.71±0.64 3.54±0.89 1.186 0.238 15.71±4.64 14.54±3.89 1.502 0.136 233.71±67.64 241.54±56.89 0.689 0.492手术时间(min)阴道切除长度(cm)淋巴结清扫数目术中出血量(ml)
2.2 手术后并发症发生情况的比较
两组患者直肠损伤、输尿管损伤及膀胱损伤发生率比较,差异均无统计学意义(P>0.05);观察组患者尿潴留发生率低于对照组,差异有统计学意义(P<0.05)。(表2)
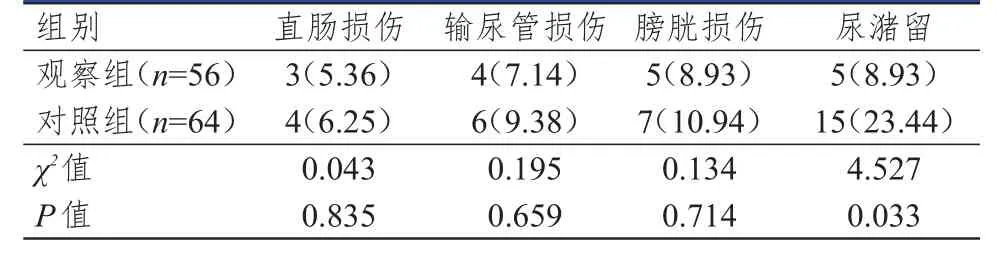
表2 两组患者手术后并发症发生情况的比较[ n(%)]
2.3 手术后膀胱功能指标的比较
观察组患者尿失禁及膀胱功能障碍发生率均低于对照组,术后拔除导尿管时间短于对照组,差异均有统计学意义(P<0.05);两组患者腹压排尿、尿频尿急发生率比较,差异均无统计学意义(P>0.05)。(表3)
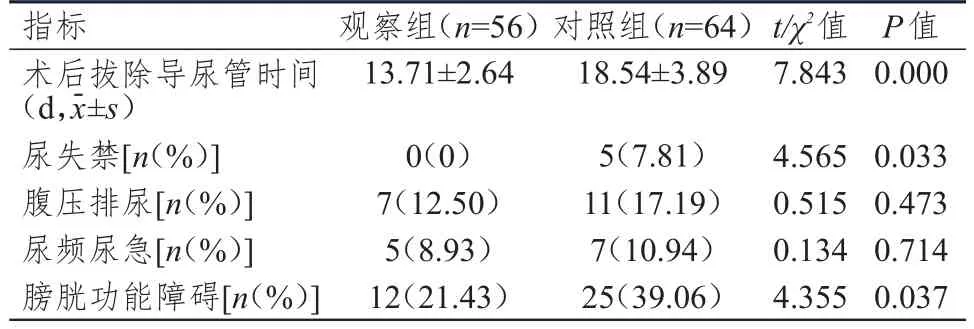
表3 两组患者手术后膀胱功能指标的比较
2.4 手术前后尿动力学参数的比较
手术前,两组患者各尿动力学参数比较,差异均无统计学意义(P>0.05);手术后,两组患者RUV均降低,MUP、膀胱容量均升高,且观察组患者RUV低于对照组,MUP、膀胱容量均高于对照组,差异均有统计学意义(P<0.05)。(表4)
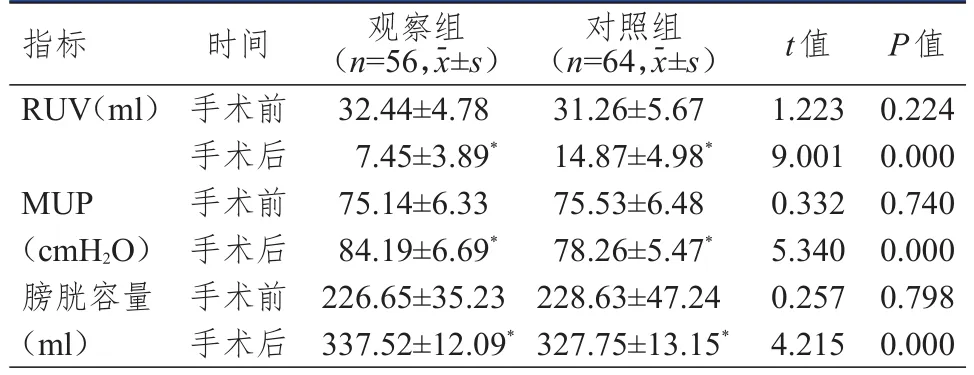
表4 手术前后两组患者尿动力学参数的比较
2.5 生活质量的比较
手术前,两组患者功能状况、情感状况、生理状况和社会/家庭状况评分比较,差异均无统计学意义(P>0.05);手术后6个月,两组患者功能状况、情感状况、生理状况和社会/家庭状况评分均升高,且观察组患者功能状况、情感状况、生理状况和社会/家庭状况评分均高于对照组,差异均有统计学意义(P<0.05)。(表5)
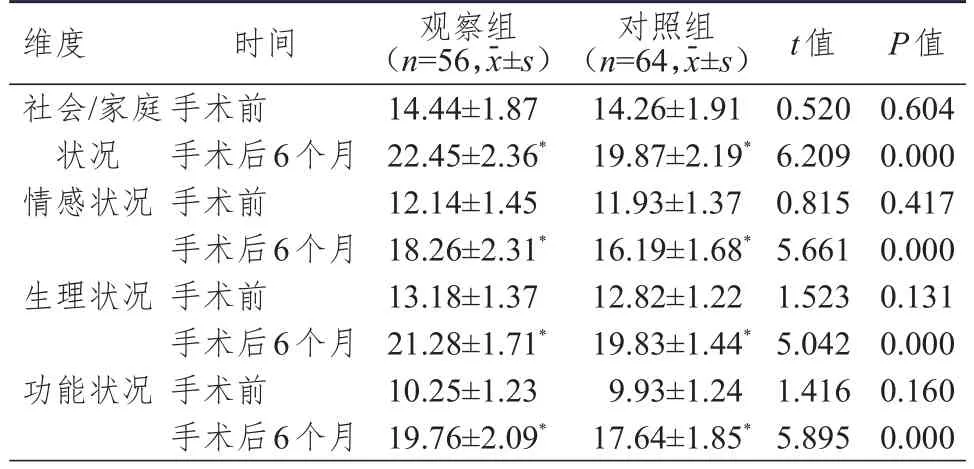
表5 手术前及手术后 6个月两组患者FACT-G评分的比较
3 讨论
宫颈癌是女性常见的恶性肿瘤之一,且患者年龄逐渐趋于年轻化,是一类影响生殖器官的疾病,严重威胁女性生殖功能和身心健康。近年来,宫颈癌发病率在女性恶性肿瘤患者中居较高位置[8]。宫颈癌患者的发病机制与HPV感染息息相关,在宫颈癌筛查的过程中,细胞中的HPV含量成为检测宫颈癌的有效指标[9]。目前,临床对于宫颈癌患者的治疗方法以手术治疗为主,化疗为辅,而手术治疗是最为有效的治疗手段[10]。对于早期宫颈癌患者的治疗,手术切除病灶部位是最佳的治疗方式。传统手术治疗对于患者的安全隐患较大,手术风险极大,手术后患者的并发症和创伤恢复都会受到影响,对患者的心理会产生巨大的影响。
随着医疗技术和治疗手段的不断更新,腹腔镜手术因其创口小、手术视野清晰和出血量少等特点,在临床上广泛使用。腹腔镜能将患者的伤口放大数倍,医师手术操作的视野清晰,手术操作更为精准,将会减少创口的出血量,创口较小不会形成较大的瘢痕,对其他器官的影响较小,极大提高淋巴结清扫率,对患者的心理影响程度较小[11]。目前,LRH是治疗早期宫颈癌的腹腔镜手术方式之一,与传统手术相比,具有创口较小、术后恢复时间短等特点,但术后会切断盆腔神经,可能会导致患者出现膀胱功能障碍,从而降低患者的术后生活质量。其主要原因是盆腔神经包括自主神经和躯体神经,自主神经传导盆腔内部环境变化感觉信息和调控平滑肌运动,躯体神经是传导盆腔关节和肌腱等的感觉神经,且控制盆腔骨骼肌运动,一旦盆腔神经被切除,会影响患者的运动功能和性功能[12]。LNSRH是一种治疗宫颈癌安全性较高的手术,通过采用超声刀和超声外科吸引器,对周围血管和神经进行准确识别,将神经与周围组织分离,有效保留患者体内的盆腔神经,将会有效提高患者生活质量和疗效。
本研究中,观察组和对照组患者手术时间、阴道切除长度、淋巴结清扫数目和术中出血量均无显著差异,表明宫颈癌患者采用LNSRH和LRH治疗后,对患者的手术效果没有显著差异,其原因是两种手术均在腹腔镜下完成,创伤较小,出血量没有显著差异。上述结果与王志红等[13]的研究类似。本研究中发现,采用LNSRH方式治疗的患者尿潴留、尿失禁及膀胱功能障碍发生率均低于对照组,术后拔除导尿管时间短于对照组,说明观察组患者的膀胱功能优于对照组,并发症发生率低于对照组。LNSRH将血管和神经分离,降低了并发症发生率,降低对膀胱和神经的损伤程度,有利于患者健康恢复。夏欢等[14]研究结果显示,观察组(行LNSRH)早期宫颈癌患者的膀胱功能障碍发生率明显低于对照组,表明观察组患者的膀胱功能恢复效果极佳。这些结果表明,采用LNSRH治疗宫颈癌患者,将会有助于患者膀胱功能的恢复。冷少华等[15]研究结果表明,与开腹手术对比,LNSRH将会显著减少患者的出血量,提高患者的生活质量。尿动力学参数是判定患者尿路功能的关键指标,能较为直观地反映患者的尿路以及膀胱功能情况[16-17]。MUP可判断尿道控制尿液的能力,RUV可判断患者排尿障碍和阻力情况[18-19]。本研究发现,观察组患者RUV低于对照组,MUP、膀胱容量均高于对照组,说明LNSRH保留盆腔神经,有助于改善患者的尿路梗阻情况,促进尿路的畅通和恢复。这也说明保留盆腔神经能有效提高膀胱功能,有利于机体的健康排尿,有效改善患者的膀胱功能,使其膀胱容量不断加大,改善患者的生活质量。本研究中观察组患者的生活质量评分高于对照组,结果表明LNSRH术中保留盆腔神经,将会有利于患者的膀胱功能恢复,保证术后患者的生活质量。综上所述,LNSRH和LRH对早期宫颈癌患者的手术相关指标没有显著影响,但LNSRH有助于恢复患者的膀胱功能,且安全性高,可行性强,有助于提高患者手术后的生活质量,值得推广应用。
