青年糖尿病前期患者血糖水平与BMI的相关性研究
2023-03-03吕鹏张师静陈巧敏宋少华陈琼王涵澄李娜娜王炳源
吕鹏 张师静 陈巧敏 宋少华 陈琼 王涵澄 李娜娜 王炳源
糖尿病前期是指血糖水平超过正常值的暂时状态,属于应激状态诱发的内分泌紊乱[1]。糖尿病前期往往是糖尿病的前兆症状,据统计10%~35%的青年人在发生糖尿病前期症状后(一过性高血糖)3年内会确诊为糖尿病[2,3]。另外,研究发现我国18~45 岁青年人群的糖尿病患病率约为5.9%,增速超过老年人群2 倍左右[4]。而相较于其他年龄段人群,18~45 岁的青年人群由于经济、社会变化和工作、家庭压力而经受的心理应激事件频率和应激水平要显著较高[5]。此外,青年人群中肥胖、糖尿病、高血压、高血脂等代谢性疾病的发生率也在迅速增加。肥胖与多种慢性疾病的发生有关,包括糖尿病、高血压、心脏病等[6],但是对于两者的具体相关度目前研究较少,而且对于在糖尿病前期之后发生糖尿病青年患者的BMI 特点涉及很少。因此,有必要研究青年糖尿病前期患者体质指数(Body mass index,BMI)与血糖水平的相关性,探究BMI 在青年糖尿病前期患者发生糖尿病中的作用,以指导预防青年糖尿病前期患者进展为糖尿病。
1 材料与方法
1.1 研究对象及方法选取2017年5月~2019年5月在我院内科诊断为糖尿病前期的179 例青年患者,其中男103 例,女76 例。检测并记录患者年龄、空腹血糖、餐后2h 血糖、糖化血红蛋白和BMI水平。对每例患者随访2年,随访期间嘱患者监测血糖,少盐、少糖和清淡饮食,适度进行体育锻炼和降低体重。在随访中失访21 例,随访期间发生糖尿病35 例,作为糖尿病组,未发生糖尿病的123 例患者作为对照组,比较两组患者在诊断为糖尿病前期时的BMI 及血糖水平并分析BMI 与血糖水平的相关性。糖尿病前期时两组年龄、性别构成、文化程度等比较差异无统计学意义(P>0.05),见表1。

表1 两组一般情况比较[n(%)]
1.2 纳入与排除标准纳入标准:①符合糖尿病前期诊断标准,即空腹血糖≥6.1mmol/L 且≤7.0mmol/L,或者餐后2h 血糖≥7.8mmol/L 且≤11.1mmol/L;②年龄18~35 岁;③单纯血糖水平升高,不伴有确诊的糖尿病、高血压、心脏病等严重内科疾病;④能够完成随访。排除标准:①严重内科、感染和神经系统性疾病者;②随访期间应用口服或注射胰岛素等医疗降糖方法治疗者;③失访或者不能够完成随访者;④其他不宜纳入的情况。本研究经医院伦理委员会审核同意。
1.3 统计学方法应用SPSS 25.0 软件进行统计学分析,计量资料以均数±标准差(±s)表示,采用独立样本t检验分析组间差异。采用Spearman 线性相关分析BMI 与血糖水平的相关性,P<0.05 表示差异有统计学意义。
2 结果
2.1 两组患者BMI 水平比较糖尿病前期时,与对照组相比,糖尿病组患者BMI 和糖化血红蛋白水平显著较高(P<0.01),餐后2h 血糖水平较高(P<0.05),见表2。
表2 两组患者BMI 及血糖水平比较(±s)
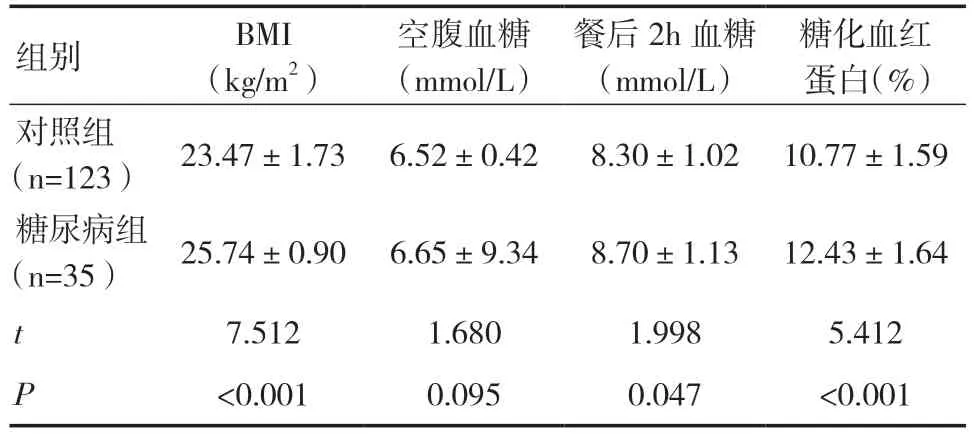
表2 两组患者BMI 及血糖水平比较(±s)
糖化血红蛋白(%)对照组(n=123) 23.47±1.73 6.52±0.428.30±1.02 10.77±1.59糖尿病组(n=35)25.74±0.90 6.65±9.348.70±1.13 12.43±1.64 t 7.5121.6801.9985.412 P<0.0010.0950.047<0.001组别BMI(kg/m2)空腹血糖(mmol/L)餐后2h 血糖(mmol/L)
2.2 BMI 与血糖水平的相关性Spearman 线性相关分析显示,青年糖尿病前期患者BMI 与空腹血糖无相关性(Y=0.0018×X+6.562,P=0.869);BMI 与餐后2h 血糖相关(Y=0.0942×X+7.291,P=0.028),与糖化血红蛋白显著相关(Y=0.2894×X+3.361,P<0.001)。
3 讨论
绝大部分糖尿病患者在确诊糖尿病前会经历血糖升高的糖尿病前期阶段;与血糖正常人群相比,糖尿病前期人群确诊糖尿病的几率要高3~12倍[7]。因此,研究糖尿病前期患者进展为糖尿病的危险因素和血糖变化规律具有十分重要的临床价值。本研究结果显示,与糖尿病前期后不发生糖尿病的青年糖尿病前期患者相比,糖尿病前期后发生糖尿病的青年患者BMI 显著较高,同时伴有较高的餐后2h 血糖和糖化血红蛋白水平。
肥胖是诱发高血压、慢性肾衰竭、心脏病、糖尿病的高危因素[8]。据统计,成年人中超重(BMI≥25kg/m2)的比例约为35.7%,其中约15%罹患糖尿病[9]。根据亚太体质指数标准,超重BMI 值为≥24kg/m2,因此国内成年人肥胖的比例更高[10]。肥胖诱发高血糖、糖尿病的机制包括:①哺乳动物脂肪组织根据形态、功能以及发育起源的不同可分为白色脂肪组织和棕色脂肪组织,主要分布于皮下组织、网膜和肠系膜处,是体内最大的能源库。研究认为,除储存多余能量外,脂肪同时是一种促炎组织,能够通过自分泌或者旁分泌形式释放包括瘦素、脂联素和C-反应蛋白等多种生物活性物质,对全身各器官组织发挥重要调节功能[11]。其中释放的TNF-α、白介素-1b(IL-1b)、IL-6 可以显著促进实验小鼠胰岛素抵抗的发生,继而诱发高血糖[12]。其中Nrf2 信号途径激活、JNK 磷酸化及TRAF3 介导蛋白2(TRAF3IP2)分泌增多可能发挥重要作用[13,14]。②肥胖可促进氧化应激反应增强,肥胖时机体运送葡萄糖到脂肪组织,导致无氧酵解增强、线粒体活性氧类物质产生增多,激活炎症因子释放,损伤的机体内皮细胞则反馈性诱发炎症因子释放,促进胰岛素抵抗[15]。③另外,脂肪组织中还包括多种免疫细胞,如脂肪细胞、前脂肪细胞、巨噬细胞及淋巴细胞等[16],而免疫细胞功能紊乱是胰岛素抵抗发生糖尿病的重要诱因。
空腹血糖指禁食后空腹12h 以上的血糖水平。研究发现糖尿病前期患者更多的表现为胰岛素抵抗诱发的胰岛素相对不足而非胰岛素绝对不足,在较长时间高血糖刺激下胰腺可通过增加胰岛素分泌将血糖维持在相对较低水平[17],可能是糖尿病前期时对照组和糖尿病组空腹血糖无差异的原因。Saraswati 等[18]研究发现,在糖耐量试验中肥胖糖尿病人群血糖峰值出现的时间较早,约为试验后45min,而非肥胖人群约为试验后1.5h,认为可能与肥胖加重胰岛素抵抗有关。糖化血红蛋白是糖与血红蛋白结合的产物,可以反映患者2~3 个月的血糖水平。动物研究发现[19],肥胖时血清中较高的血脂水平和糖蛋白凝集素可通过诱导血红蛋白过氧化、促进糖与血红蛋白结合和抑制其分解,最终导致糖化血红蛋白水平升高。这一结论在之后的临床研究中亦得到证实[20]。
相较于青年人,BMI 对糖尿病前期老年人的影响有限。国内老年人普遍存在膳食结构不合理,摄入脂肪过多而蛋白较少,糖分较多而纤维较少,不仅会诱发肥胖,在器官功能衰竭条件下可能并发高血脂症、心脑血管疾病、肾衰竭等严重疾病[21]。衰老本身会导致胰岛β细胞功能缺陷和胰岛素分泌减少[22]。另外,衰老本身诱发的免疫机制紊乱和炎症激活可导致胰岛素抵抗[23]。因此,对于肥胖的老年人来说,衰老和肥胖的叠加作用使糖尿病前期老年人呈现空腹血糖和糖化血红蛋白水平均升高的特点,也成为该期老年人群治疗的难点[24]。据统计,约39%的糖尿病前期老年人在6年内会进展为糖尿病[25]。与本研究结果比较,该发生率远高于青年糖尿病前期患者进展为糖尿病的比例。
本研究将糖尿病前期时血糖异常定义为空腹血糖水平6.1~7.0mmol/L,范围较窄。因此,纳入研究对象的BMI 与空腹血糖无线性关系,可能与糖尿病前期空腹血糖统计数据范围较窄有关。而糖尿病前期患者的餐后2h 血糖和糖化血红蛋白均与BMI 呈显著的相关性。Jamieson 等[26]研究认为,餐后2h 血糖和糖化血红蛋白集中体现了胰岛素对于葡萄糖的敏感程度,认为相较于空腹血糖甚至餐后2h 血糖,糖化血红蛋白对于预测糖尿病发生风险和糖尿病脏器病变更具价值。
本研究通过随访发现,与对照组比较,发生糖尿病的患者在糖尿病前期BMI 显著较高,而餐后2h 血糖、糖化血红蛋白也较高,进一步证明肥胖程度与胰岛素抵抗严重程度的正相关性[27],对于临床糖尿病早期干预和糖尿病发生高风险人群的预测及针对性预防具有重要价值。
综上所述,对于青年糖尿病前期患者,与空腹血糖相比,BMI 与餐后2h 血糖、糖化血红蛋白的相关性更为显著。BMI、餐后2h 血糖、糖化血红蛋白水平也可能作为糖尿病前期患者是否发生糖尿病的预测因子。
