非酒精性脂肪性肝病与冠心病的相关性
2023-03-02王叶宝李建民
王 斌,王叶宝,刘 玲,许 凯,李建民
(泰州市人民医院心内科,江苏 泰州 225399)
冠心病(CAD)在心脑血管疾病中十分常见,也是重要的死亡原因。近年来随着经济发展,中国国民不健康的生活方式以及居民人口老龄化严重使得CAD的发病率以及死亡率逐年上升[1]。非酒精性脂肪性肝病(NAFLD)广泛流行,在西方国家,一般人群酒精性脂肪肝的患病率大概为20%~30%,在肥胖或患有糖尿病等代谢综合征的人群中其患病率则显著上升3倍,同时这些患者的心脑血管疾病患病率也显著上升[2]。本研究旨在探讨NAFLD与CAD这两种具有共同危险因素、类似发病人群的疾病之间的发病率及预后的相关性。从而得到NAFLD是否能提供CAD的早期预测、发病机制及为NAFLD与CAD的治疗提供科学依据。
1 资料与方法
1.1一般资料:选取2020年1月~2020年12月在泰州市人民医院心内科住院的疑诊断或者已诊断CAD的患者为研究对象,入选患者均需行腹部B超检查以及冠脉造影检查,并根据纳入与排除标准,纳入患者。本研究经本院医学伦理委员会批准同意。
入选标准:①年龄20~85岁;②入院行冠状动脉造影检查患者,其中参加冠心病预后研究的患者为根据冠状动脉造影影像诊断为CAD的患者;③行经腹部肝脏超声检查。
排除标准:①年龄<20岁或>85岁;②已经接受冠脉植入支架或者冠状动脉旁路移植手术的术后复查患者;③长期饮酒;④严重肾或肝衰竭;⑤与出血有关的胃肠道疾病、血红蛋白病或贫血;⑥丙型肝炎病毒或乙型肝炎表面抗原阳性,肝豆状核变性;⑦全身性结缔组织病或其他严重慢性消耗性疾病、如淀粉样变性、肿瘤、红斑狼疮等;⑧吸毒史患者;⑨不同意接受CAD规范治疗的患者。⑩数据不完整或者失访。
共纳入502例患者。根据冠状动脉造影结果将其分为CAD组(n=365)与非CAD组(n=137)。
1.2方法:①详细收集患者住院号、姓名、性别、年龄、身高、体重等人口学资料,并给予统一编号。计算体重指数(BMI)。②根据患者住院病史采集结果对患者传统的CAD高危因素信息进行采集。③根据住院LIS系统采集患者的生化特征,丙氨酸氨基转移酶(ALT)、谷草转氨酶(AST)、谷氨酰转肽酶(GGT)、三酰甘油(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、葡萄糖(GLU)、糖化血红蛋白(HbA1c)、白细胞计数(WBC)、血小板(PLT)等。④根据PACS系统采集患者冠状动脉造影结果,并计算Gensini评分;根据由专门的超声科医师负责行腹部超声检查,结果结合NAFLD诊断标准得到患者是否合并NAFLD。
1.3评价标准
1.3.1NAFLD诊断标准:根据2018年NAFLD的中国防治指南作为NAFLD的诊断标准:①每天饮酒量折合成乙醇<20 g(女性标准)或者>30 g(男性标准)。②排除自身免疫性肝疾病、病毒性肝炎、肝豆状核变性以及某些能导致脂肪肝的药物影响因素。③腹部超声提示脂肪肝的典型表现:肝脏近场回声弥漫性增强,回声强于肾脏,肝脏远场回声逐渐衰减,可有肝内管道结构显示不清、肝脏轻中度肿大边缘角圆钝、彩色多普勒显示肝内彩色血流减少或不易显示但肝内血管走行正常等超声特点;重度患者肝右叶包膜及横隔回声显示不清或不完整。
1.3.2CAD诊断标准:目前CAD的通用诊断金指标为冠脉造影结果冠状动脉至少有一支或者其主要分支管腔≥50%狭窄定义为CAD。
1.3.3Gensini评分系统:CAD病变严重程度可通过Gensini评分系统进行量化评分。根据最新的Gensini评分计算指南[3],除了传统的狭窄严重积分,区域权重系数,引入了侧支调节因子,有效防止有侧支循环的复杂CAD完全闭塞病变的积分高估。通过冠脉造影图像,如果病变导致管腔直径缩小≥1%,则定义为狭窄病变。此外,根据在每个血管或每个血管段流向左心室的常规血流对狭窄程度进行加权,并区分左右主动脉冠状动脉系统。根据每个病变评分在冠状动脉中的位置,将乘数应用于该病变评分,具体取决于该部分所提供区域的功能重要性。如果一个部分完全闭塞或狭窄了99%,并接受了侧支循环供血,则需要引入侧支循环调节因子,在计算狭窄严重评分时将其减去。最终的GS是所有病变评分的总和。
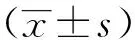
2 结果
2.1基线特征:本研究502例患者,其中365例为CAD患者,137例为非CAD患者。两组基线资料进行比较,对比住院患者两组间CAD的危险因素。CAD组的男性、糖尿病病史、高脂血症病史、非酒精性脂肪肝、吸烟比例较高,且差异具有统计学意义(P<0.05);CAD组在年龄、ALT、AST、GGT、TG、肌酐(Cr)、血糖(BG)、HbA1c、WBC等指标上高于非CAD组,且差异具有统计学意义(P<0.05);在高密度脂蛋白指标上CAD组低于非CAD组,且差异具有统计学意义(P<0.05);两组在高血压病史比例、BMI、TC、LDL-C、PLT等指标比较,差异无统计学意义(P>0.05)。见表1。
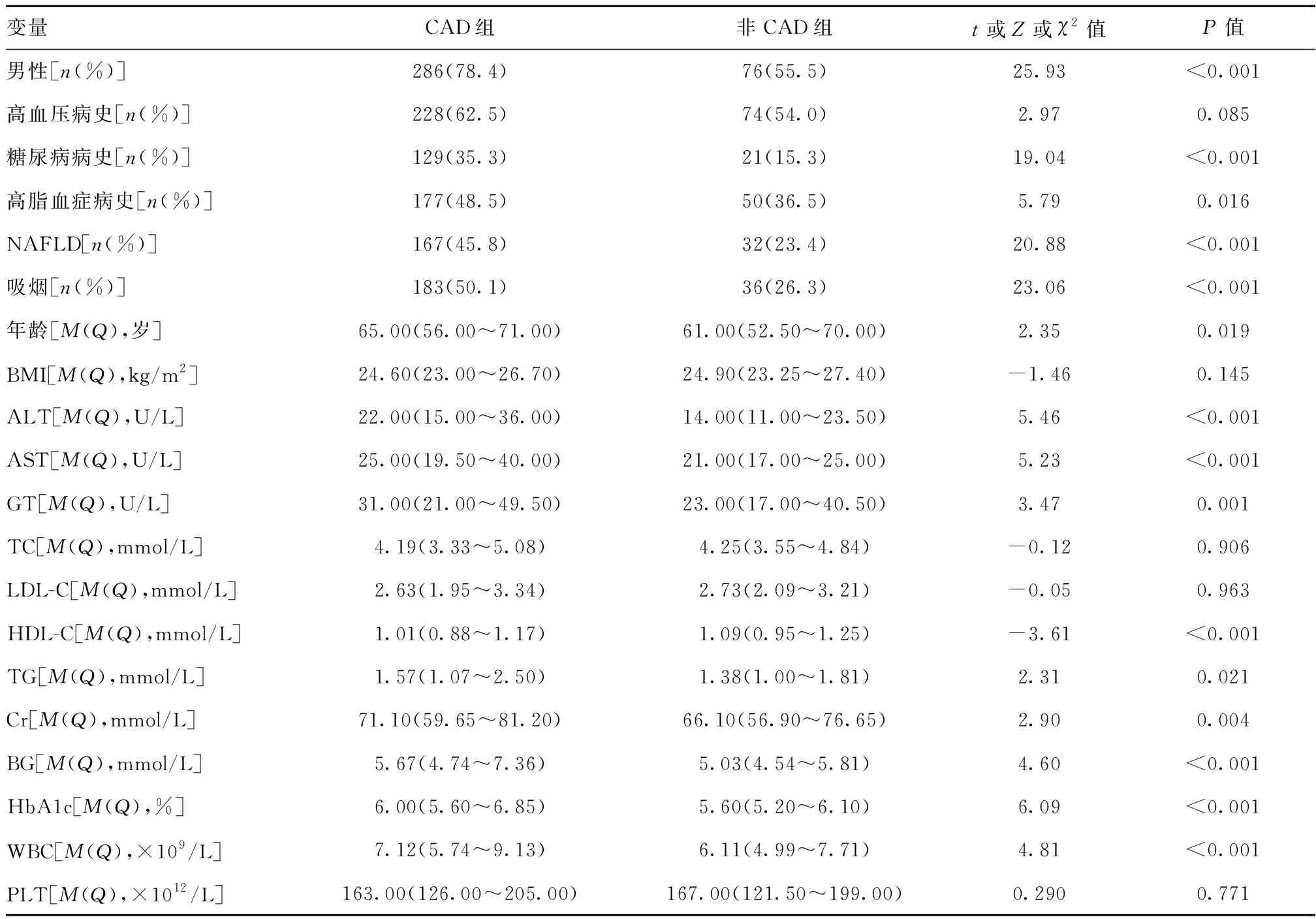
表1 住院患者CAD组与非CAD组基线资料比较
2.2CAD组与非CAD组的NAFLD患病率比较:CAD组的NAFLD患病率为45.8%,与非CAD组的NAFLD患病率(23.4%)比较,差异有统计学意义(P<0.01)。
2.3住院患者CAD危险因素的Logistic回归分析:采用二分类多因素Logistic回归分析,探讨CAD的影响因素及影响程度。分析结果表明:相对于男性,女性更不易发展为CAD(OR=0.58<1,95%CI:0.34~0.99),为保护因素;相对于非糖尿病,糖尿病患者更易发展为CAD(OR= 2.05>1,95%CI:1.07~3.92),为危险因素;同理,吸烟(OR=2.70>1,95%CI:1.59~4.61)、年龄较高(OR=2.54>1,95%CI:1.60~4.03)、AST的升高(OR=2.30>1,95%CI:1.12~4.71)、BG的升高(OR=1.81>1,95%CI:1.02~3.21)、WBC的升高(OR=5.08>1,95%CI:1.90~13.55)、NAFLD(OR=2.42>1,95%CI:1.46~4.01)是患者发展为CAD的危险因素。见表2。

表2 住院患者CAD危险因素的Logistic回归分析
2.4两组平均Gensini评分的比较:NAFLD组的平均Gensini评分(48.00分)显著高于非NAFLD组(33.00分),且差异具有统计学意义(P=0.011)。
3 讨论
本研究对NAFLD以及CAD的相关性进行研究,评估了NAFLD对CAD发生率和患病率以及不良预后的影响,部分学者认为的NAFLD仅作为代谢综合征的临床表现,和CAD均为代谢综合征的临床结局之一,而NAFLD以及CAD之间并无相关性。本研究在回顾性分析中发现CAD人群中NAFLD的存在率较非CAD组更高,统计分析后NAFLD为CAD的独立危险因素;在对CAD患者的随访研究中被发现脂肪肝与CAD的严重程度有相关性,并影响CAD患者的预后;这些发现说明NAFLD和CAD的传统危险因素一样,作为一个可控变量,可能很大程度决定患者今后的心血管病尤其是CAD的患病风险以及预后走向。NAFLD和CAD都是多因流行病,环境因素、生活方式和遗传因素的复杂相互作用决定了疾病的发生、发展,在危险因素、遗传易感性和病理生理学方面NAFLD和CAD都具有明显的相似性。胰岛素抵抗是肝细胞单纯脂肪变到肝炎发生的关键因素之一,是促进NAFLD进展的重要机制,而胰岛素抵抗继发的脂肪酸进一步蓄积、血脂水平上升,内分泌活动异常、氧化应激途径激活,直接血糖升高对血管内皮功能的损害侵蚀都是动脉硬化的发生机制。
一项最新的研究指出:在普通人群中NAFLD的有无以及严重程度与冠状动脉斑块负荷相关,而脂肪变性的程度直接与冠状动脉斑块,特别是高危斑块的风险正相关,特别是在那些年龄<65岁、男性、没有代谢综合征、LDL-C值较低的人群中这种正相关的关系更加显著[4]。另一项基于非糖尿病患者的研究认为NAFLD在颈动脉内膜中层厚度、血脂异常和低脂血症方面与较高的心血管风险显著相关[5]。而在奥地利地区进行了一项队列研究,其研究结果表明在预测心血管病的长期风险中,NAFLD可能作为独立影响因素,提高其预测的准确性,因此NAFLD早期诊断可以预测长期心血管病发生率[6]。以上的研究结果说明NAFLD对心血管疾病或CAD的影响很早,可能在临床上仅处于CAD前期表现尚未诊断CAD时NAFLD就参与了冠状动脉粥样硬化的发生,并且NAFLD的加重也与CAD同步,更提示这两种疾病类似的发病机制与进程。本研究也得出了同样的结果,NAFLD是CAD患病的独立危险因素。这为早期发现CAD提供了一个简便的筛查方法,为NAFLD以及CAD的防治提供了一个新思路和理论基础。
冠状动脉造影检查可以直接反映血管病变的严重程度,在一项摒除了糖尿病高血压等CAD高危因素的队列研究[7]中,将患者按有无NAFLD分为两组研究其冠脉造影的Gensini评分,发现NAFLD的存在导致该评分值上升,而且随着脂肪变性的加重Gensini评分也显著升高,这提示祛除了糖尿病、高血压等CAD的传统高危因素的影响,NAFLD仍与冠脉血管狭窄轻重程度相关,也是冠脉血管狭窄轻重的预测因子。因为高Gensini评分往往意味着更复杂的冠脉病变,很多研究人员更是把Gensini高积分与CAD可能的不良预后直接划等号,这也意味着非酒精性脂肪肝可能与CAD的不良预后相关。但有学者[8]指出NAFLD、内脏脂肪厚度与CAD发病以及Gensini评分呈显著正相关。本研究结果显示,NAFLD组的Gensini评分较对照组显著升高,提示NAFLD是CAD患者冠脉病变严重性的独立预测因子,这意味着可以引入腹部B超的检查来辅助判断CAD患者的疾病严重性,为是否进一步行冠状动脉造影检查提供一个可能的临床依据。
近年来的研究认为NAFLD患者的心脑血管死亡率超过肝脏相关死亡率,而其中最主要是缺血性心脏病引起的相关并发症[9]。在一项急性心梗与NALFD的研究中,对心肌梗死患者肝脂肪变性进行严重程度分级,结果发现心肌梗死患者的院内死亡率以及出院后死亡率均与NAFLD的严重程度正相关[10]。目前大多数研究的结果认为NAFLD与CAD风险增加独立关联,这里的CAD风险包括患病率、病情严重程度,也包括全因死亡以及心血管相关死亡,有趣的是这种关联性在亚洲人群中更加明显,而在欧洲人群中则存在争议,这可能与不同人种之间基因多样性所致[9]。
本研究也存在一些局限性:首先,本研究使用了腹部超声诊断脂肪肝,在精确性上较脂肪肝的金标准肝活检差,因此可能存在高估或者低估NAFLD的发病率;第二,本研究纳入的病例是疑诊或者确诊CAD的患者,其CAD的危险因素较多,不能完全除外传统危险因素对最终结果的影响,而且NAFLD以及CAD都是多基因调控且受环境因素影响的多因素疾病,在不同地区不同人种的其发病率以及病死率均不同,所以此研究结果对其他人种、种群并不能确定其指导意义。
总之,本研究表明,NAFLD与CAD存在相关性,是CAD发病以及不良预后的独立危险因素。因此对于NAFLD患者应在早期监测相关临床指标评价NAFLD的疾病严重性,并结合其他CAD危险因素,早期评估其CAD的风险,还可以通过减少在两种疾病过程中重叠的某些风险因素(如超重、久坐、高脂饮食行为)来实现这一目标,以帮助改善整体代谢健康状况并减轻疾病负担。
