恶性肿瘤患者深静脉导管相关血栓的风险评估及护理*
2023-03-02王帝娣龙玲周小珍陈秀雄吴海珠
王帝娣 龙玲 周小珍 陈秀雄 吴海珠
广东省农垦中心医院肿瘤内科六区 (广东 湛江 524002)
临床通常采用外周静脉置入中心静脉导管(peripherally inserted central catheter,PICC)为恶性肿瘤患者的主要治疗管道,但其也属于一种创伤性操作,治疗期间存在多种潜在并发症,其中导管相关性血栓(catheter related thro-mbosis,CRT)即为恶性肿瘤患者常见的并发症之一[1]。据相关调查显示,恶性肿瘤患者行PICC治疗过程中CRT发生率可高达23%~39%,并且起病隐匿,病情进展快,直接危及患者生命安全,引起医护人员重视[2-3]。本研究选择2018年2月至2020年12月在我院肿瘤内科应用PICC导管化疗的恶性肿瘤患者展开研究,调查并分析影响其在行PICC治疗期间出现CRT的相关因素,为提高静脉治疗的安全性提高参考,现报道如下。
1 资料与方法
1.1 一般资料选择2018年2月至2020年12月在我院治疗的恶性肿瘤患者879例。
纳入标准[4]:经病理学确诊;使用PICC进行化疗;具备基础的听说读写能力;自愿参与。排除标准:住院时长半个月以内;存在手术、抗凝和溶栓治疗禁忌症。其中男性578例,女性301例,年龄45-66岁,中位年龄55.4岁。其中胃肠恶性肿瘤312例,恶性淋巴瘤279例,鼻咽癌113例,乳腺癌175例。
1.2 方法选择问卷调查评估患者一般资料、治疗情况,具体包括年龄、性别、既往病史(高血压、糖尿病、高血脂)、化疗药物、置管方式、置管部位、输血史、卧床时长以及血浆纤维蛋白原、血小板计数指标水平等[5]。
1.3 统计学处理经SPSS 16.0软件分析数据,根据资料类型,计量和计数数据分别用(±s)和%表示,分别用t检验和X2检验进行统计分析;应用描述性统计方法对导管相关性静脉血栓的筛查结果进行描述分析,采用卡方检验对不同年龄、性别、化疗药物、置管方式、置管部位、输血史、卧床时长、高血压、糖尿病、高血脂及血浆纤维蛋白原、血小板计数指标水平的导管相关血栓形成率之间差异进行单因素分析,采用Logistic回归对恶性肿瘤患者深静脉导管相关血栓的影响因素进行多因素分析,P<0.05表示差异显著,有统计学意义。
2 结 果
2.1 基本资料经超声筛查出导管相关性静脉血栓的患者22例,静脉血栓发生率约2.50%。22例患者中,左侧上臂静脉置管14例 (62.0%),右侧上臂静脉置管8 例(19.4%),传统方法穿刺15例(68.2%),超声引导下方法穿刺7例(31.8%),Ⅲ期及Ⅳ期患者18例(81.8%),Ⅰ期及Ⅱ期患者4例(19.2%)。
2.2 影响导管相关性静脉血栓的单因素分析两组在化疗药物、置管方式、置管部位、输血史、血小板计数升高方面存在明显差异(P<0.05),见表1。
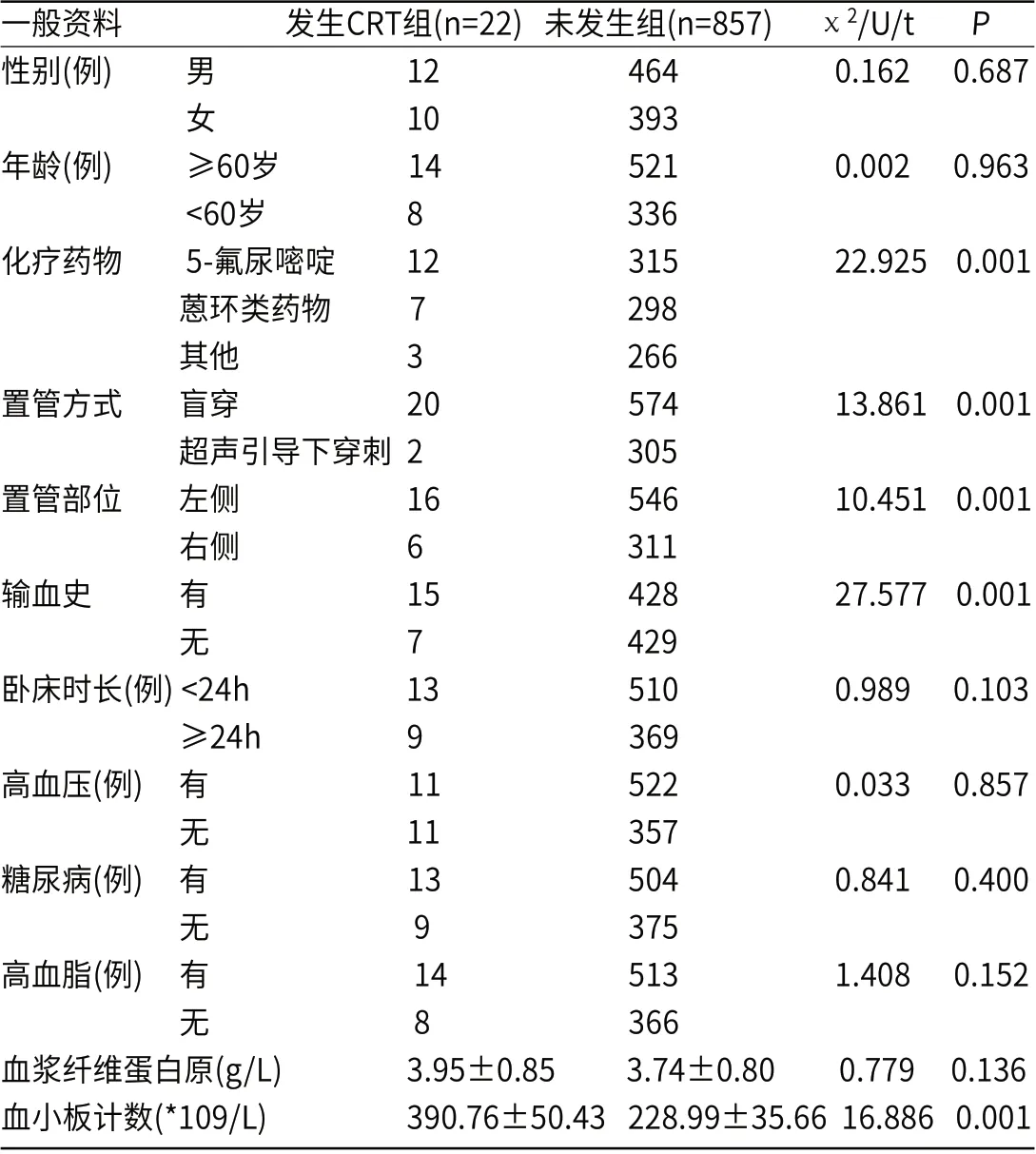
表1 影响导管相关性静脉血栓的单因素分析[n=879]
2.3 多因素分析将上述有差异的选项代入Logistic回归方程分析显示化疗药物、置管方式、置管部位、输血史、血小板计数升高是影响恶性肿瘤患者深静脉导管相关血栓的相关因素,见表2。
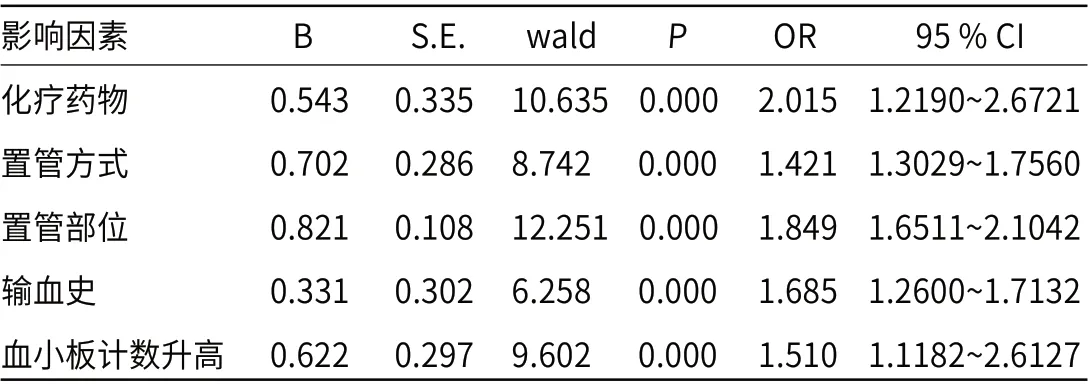
表2 影响恶性肿瘤患者深静脉导管相关血栓的相关因素
3 讨 论
3.1 恶性肿瘤患者深静脉导管相关血栓的风险因素目前,血液科中静脉治疗期间,PICC作为常用工具,是一类依赖中长期静脉输液治疗患者的一项安全静脉通路,并且可让患者反复静脉穿刺次数随之减少,痛苦减轻,自身生活质量得到提升[6]。但期间会造成CRT发病率上升,作为静脉血栓栓塞症(venous thromboembolism,VTE)的特殊类型,在病因、置入的导管上关系紧密,在处理上,需要考虑临床使用导管前提下考虑到存在特殊性[7-8]。若医护人员认知不足、处理不当后,医务人员、病人及家属自身心理负担随之加重,诊断过度及治疗过度下,引起肺栓塞发生不利于患者预后同时危及到生命安全,而上述一定程度阻碍临床合理使用导管[9]。CRT的发生往往是多个危险因素叠加的结果。本研究结果显示:化疗药物、置管方式、置管部位、输血史、血小板计数升高均是导致恶性肿瘤患者深静脉导管相关血栓形成的影响因素。其中恶性肿瘤本身就是一个确定的危险因素,此类患者在接受PICC化疗期间,药物使用期间损伤血管内皮细胞,从而血液高凝状态随之加重[10],本研究发现在众多化疗药物中,以5-氟尿嘧啶及蒽环类药物对血管内膜损伤较大,造成CRT发生率更高,与既往文献结果相近;另外本研究发现,CRT的发生率与置管的方法相关,超声引导下穿刺的方法CRT发生率明显低于传统穿刺的方法。在血管B超的引导下可准确的快速获得穿刺血管的位置、充盈情况、与导管匹配度及走行,而穿刺期间岁血管内膜损伤程度随之减少,从而降低CRT的发生率[11]。并且由于左右上肢血管的走行及解剖结构不同,左侧锁骨下静脉、上腔静脉之间夹角上,并呈现出锐角,故用左上肢静脉进行穿刺及置管进入上腔静脉都相对较困难,对血管内膜的损伤机会更大,CRT的发生率随之增加[12]。本组病例中也发现左侧上肢置管CRT的发生率明显高于右侧,因此临床上的选择可倾向于左侧血管。此外本研究还发现,血小板升高对导管相关血栓形成有一定影响,机体内白细胞、血浆纤维蛋白原水平增高时,血小板活性随之增强会一定程度影响到凝血酶生产与产生,而机体内会释放出大量二磷酸腺苷,诱导血小板自身聚集,加速血栓的形成[13-14]。
3.2 恶性肿瘤患者深静脉导管相关血栓的护理对策根据上述危险因素的分析结果,我们制定出以下护理干预措施,具体如下:术前护理:对患者病情变化状况进行观察,密切评估局部状况,如患肢疼痛部位、程度和动脉搏动状况等,通过每日展开合理测量并详细做好记录。密切观察病情:若病人出现胸痛、呼吸困难、血压下降等状况时,提示患者肺动脉栓塞整体发生率偏高,此时,叮嘱患者取平卧、避免深呼吸、咳嗽、剧烈翻身,同时予高浓度氧气吸入,报告医生,立即抢救。患肢的护理:禁止按摩患肢,以防止血栓脱落和导致其他部位血栓。将患肢抬高,位于心脏水平20~30cm后并观察患者患肢状况,如部位、程度、血运状况等[15]。术后并发症的预防和护理:主要并发症为出血和血栓在形成。观察呼吸情况、伤口情况、患肢血运情况、抗凝药物副作用等;及时处理并发症。
综上所述,行PICC治疗的恶性肿瘤患者相关血栓形成受化疗药物、置管方式、置管部位、输血史和血小板计数水平偏高等影响,通过分析上述危险因素,制定出合理干预措施以达到保障患者治疗效果。
