中老年非酒精性脂肪肝患者肝脏声像图特征及其与血脂的相关性*
2023-02-20段锐刘明春王瑜祝凤翠季春艳向玲
段锐 刘明春 王瑜 祝凤翠 季春艳 向玲
(攀枝花市中西医结合医院超声科,四川 攀枝花 617000)
非酒精性脂肪肝病(Nonalcoholic fatty liver disease,NAFLD)是一种与胰岛素抵抗和遗传易感密切相关的慢性代谢应激性肝损伤,其显著特征是甘油三酯在肝脏中的大量积累[1-3]。NAFLD作为糖尿病、慢性肾脏疾病、心脑血管疾病等多种慢性疾病的危险因素,已经严重威胁到居民健康[4-6]。一项全球统计数据表明NAFLD的患病率约为25%,但亚洲地区NAFLD患病率为27.37%,并呈逐年增长趋势,且随着人口老龄化加剧,中老年NAFLD患者比例也逐渐上升[7]。据既往研究报道,NAFLD是可逆的,患者可以通过积极系统的治疗得到控制,越早治疗效果越好,因此对NAFLD的诊断非常重要[8-10]。超声筛查相较于肝穿刺活检操作方便、过程迅速、无创、可重复,对脂肪肝患者具有较好的特异度和敏感度,但其主观性较高,加上NAFLD患者往往伴随血脂紊乱,超声检查对于血脂异常的脂肪肝患者诊断价值还需提高[11-13]。NAFLD的超声图像特征是否可以与血脂检测结合加强诊断效果,它们之间又有何相关性,这是一个值得思考的问题。目前关于中老年非酒精性脂肪肝患者肝脏声像图特征与血脂的相关性分析较少,本研究主要分析超声与血脂检测对患者的诊断价值,获得定量标准,探讨肝脏超声图像特征与血脂的相关性。
1 资料与方法
1.1 一般资料 选取2019年7月~2021年7月我院收治的120例中老年NAFLD患者为研究对象。纳入标准:①符合《非酒精性脂肪性肝病防治指南(2018更新版)》中的NAFLD诊断标准[14],根据肝活检、影像学检查及血液生物标志物证据,加上以下三项任一条件之一:超重/肥胖、2型糖尿病、代谢功能障碍,即可确诊为NAFLD。②均经过肝脏超声检查。③年龄≥45周岁。④未接受过脂肪肝相关治疗或服用相关药物。⑤资料完整。⑥患者均自愿参与本研究,知情研究内容并已签署同意书。排除标准:①合并其他原因的肝损伤如药物性肝损伤、病毒性肝炎、肝癌等。②超声图像质量低,有明显伪影。③合并恶性肿瘤。④自身免疫性疾病。⑤合并严重心、脑、肾脏器疾病。⑥合并精神障碍、残疾患者。参照血脂异常指南[15]分为对照组(血脂正常组,28例)和观察组(血脂异常组,92例),对照组中男15例,女13例;年龄45~72岁,平均(64.93±8.24)岁;BMI 18~24 kg/m2,平均BMI(23.27±3.56)kg/m2;观察组中男48例,女44例;年龄45~75岁,平均(65.96±8.33)岁;BMI 18~24 kg/m2,平均BMI(23.97±3.68)kg/m2。两组基线资料比较差异无统计学意义(P>0.05)。本研究获得医院伦理委员会审批。
1.2 肝脏超声检查 所有患者均由同一位具有丰富临床经验的超声科医师完成检测。患者晨起后空腹,取仰卧位,两手置于头侧,仪器使用Resona 7彩色多普勒超声系统(深圳迈瑞生物医疗电子股份有限公司),配合SC6-1U凸阵式探头,超声频率1~6 MHz,扫描包含肝脏、肝总管、胆囊、脾脏在内的区域,重点注意肝脏部分,图像需清晰显示肝脏的形态、大小、边缘、被膜、肝内门脉系统管道、回声强弱/均匀程度等,图像传至超声图文工作站处理,由两位拥有5年以上超声图像分析经验的医师进行图像分析,医师对患者病情均不知情,若看法不一致则交由上级医师处理 ,经协商达成一致意见。超声评价标准:①肝内回声呈密集细小点状,弥散性增强,强于肾脏、脾脏,远场回声衰减。②肝内管状结构欠清晰。③肝脏普遍性增大,肝缘角变钝。④肝内彩色血流信号减少或无明显血流信号显示,但肝内血管走向、分支正常。⑤肝右叶包膜及横膈回声显示欠清晰、完整。超声检查结果符合①和②~④中1项或多项即可确认为NAFLD。
1.3 血脂检查 使用AU480全自动生化分析仪[贝克曼库尔特商贸(中国)有限公司]检测血脂相关指标,早起空腹,抽取静脉血3 mL,检测甘油三酯(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)及高密度脂蛋白胆固醇(HDL-C)。
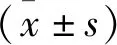
2 结果
2.1 两组患者肝脏超声声像图特征比较 血脂异常中老年NAFLD患者人数占总患者人数76.66%,两组患者肝脏大小形态、远处回声衰减、肝内管道结构及彩色血流信号差异有统计学意义(P<0.05),肝回声强度、门静脉主干直径、肝门静脉直径及脾脏大小差异无统计学意义(P>0.05),见表1。
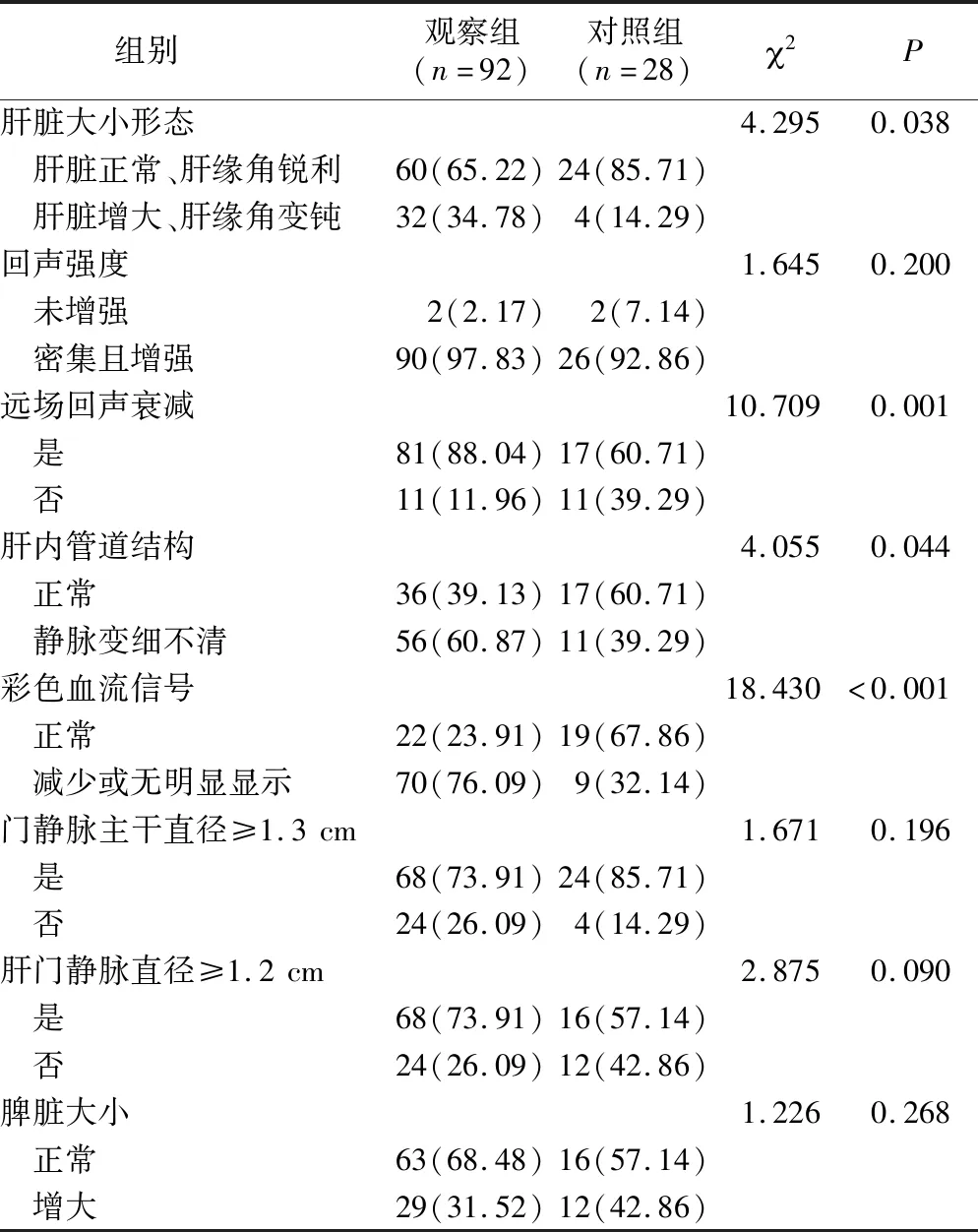
表1 两组患者肝脏超声声像图特征比较[n(×10-2)]Table 1 Comparison of ultrasonographic features of liver between the two groups of middle-aged and elderly patients with NAFLD
2.2 血脂异常中老年NAFLD患者超声声像图特征多因素Logistic回归分析 以NAFLD患者血脂水平为状态变量(0=血脂正常,1=血脂异常),以肝脏大小形态、回声衰减、肝内管道结构及彩色血流信号为检验变量进行Logistic回归分析,基于Logistics回归获得模型方程式:Log(p)=-0.938+1.725*A1-1.549*A2+1.263*A3+1.371*A4(A1=肝脏增大、肝缘角变钝,A2=回声衰减,A3=肝静脉变细不清,A4=彩色血流信号减少或无明显显示)。见表2。
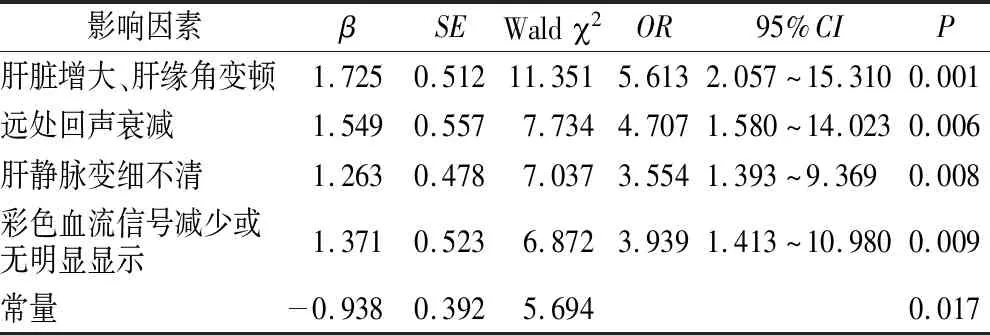
表2 血脂异常中老年NAFLD患者超声声像图特征多因素Logistic回归分析Table 2 Multivariate Logistic regression analysis of ultrasonographic features of middle-aged and elderly NAFLD patients with dyslipidemia
2.3 基于Logistic回归建立超声声像图特征对中老年NAFLD患者血脂异常的预测模型 模型预测中老年NAFLD患者血脂异常的AUC=0.925,95%CI为0.862~0.965,约登指数为0.723(P<0.05),以0.281为临界值,其敏感度、特异度分别为90.22%、82.14%,对中老年NAFLD患者血脂异常具有较高预测价值,见图1。
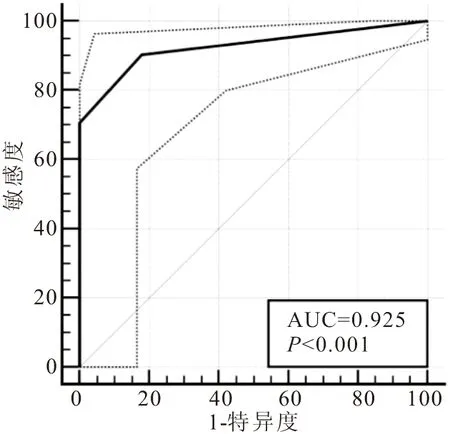
图1 肝脏超声声像图特征预测中老年NAFLD患者血脂异常的ROC曲线图
2.4 血脂异常中老年NAFLD患者肝脏声像图特征与血脂的相关性 血脂异常中老年NAFLD患者TG为(2.64±0.76) mmol/L,TC为(5.83±1.45) mmol/L,LDL-C为(3.45±0.92) mmol/L,HDL-C为(1.36±0.34) mmol/L,将肝脏声像图特征代入预测模型,92例血脂异常中老年NAFLD患者得到超声评分为(0.75±0.12)分,与TG、TC、LDL-C呈正相关(P<0.05),与HDL-C呈负相关(P<0.05),见表3。
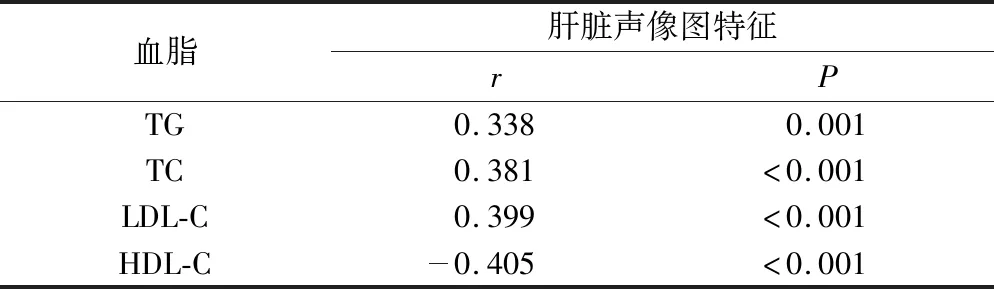
表3 血脂异常中老年NAFLD患者肝脏声像图特征与血脂的相关性Table 3 Correlation between liver sonographic features and blood lipids in middle-aged and elderly NAFLD patients with dyslipidemia
2.5 影像资料 NAFLD患者典型特征:肝脏增大,回声细密增强,后方回声衰减,见图2。
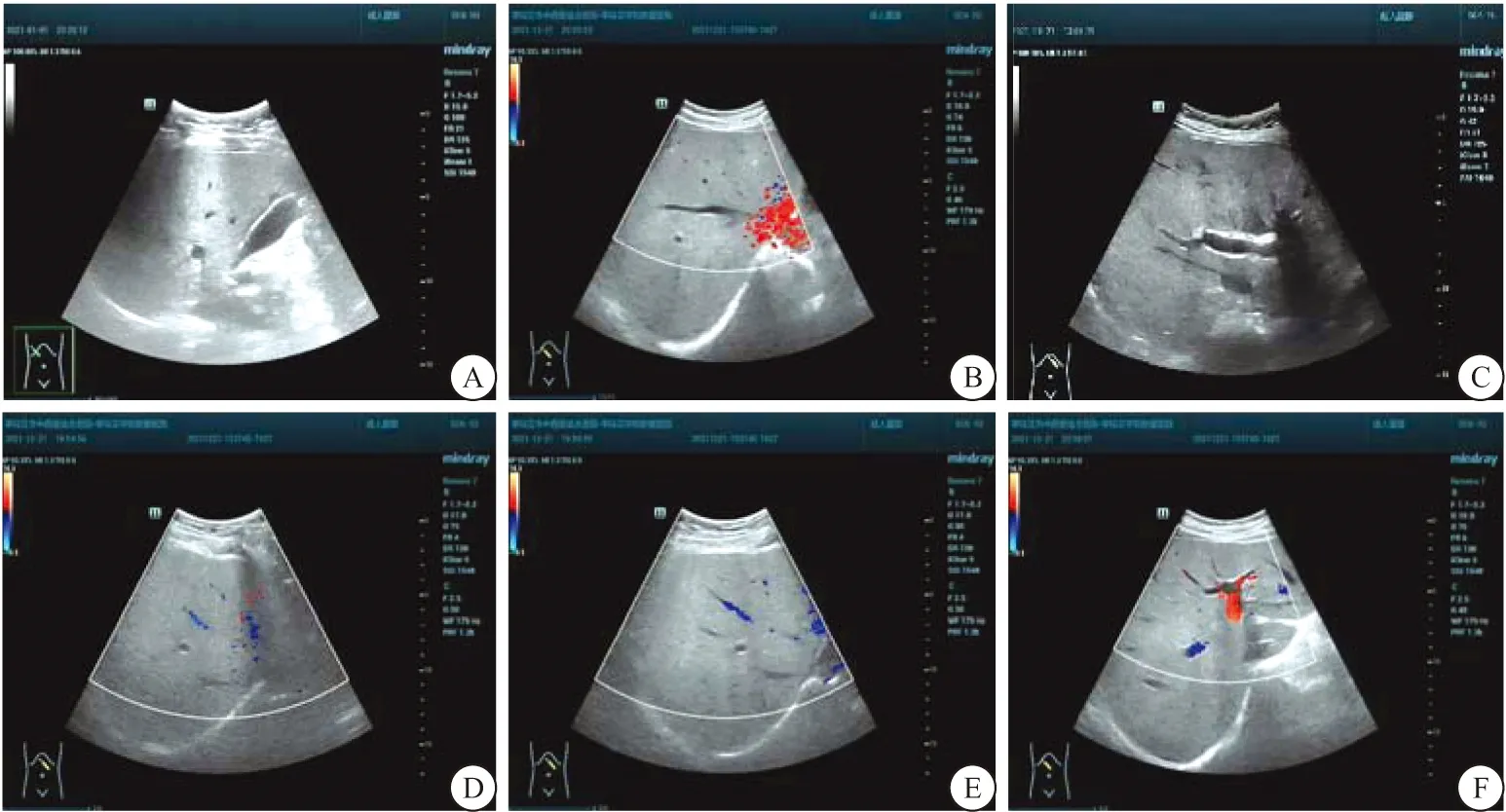
图2 NAFLD患者肝脏超声图Figure 2 liver ultrasonography of NAFLD patients注:A.女性,41岁,肝脏超声图显示肝脏形态饱满,回声细密增强;B.男性,53岁,肝脏超声图显示肝脏增大,回声细密增强;C.男性,57岁,肝脏超声图显示肝脏增大,形态饱满,回声细密增强,后方回声衰减;D.女性,49岁,肝脏超声图显示肝脏增大,回声细密增强,后方衰减明显;E.男性,58岁,肝脏超声图显示肝脏增大,回声细密增强,后方回声衰减;F.女性,48岁,肝脏超声图显示肝脏增大,回声细密增强
3 讨论
肝脏作为机体重要代谢器官,负责脂肪的合成与转运,一旦代谢机制失衡,脂肪会异常堆积,形成脂肪肝[16-17]。以往NAFLD被认为是良性病变,但NAFLD引发的一系列心血管疾病、肾脏疾病甚至癌症均表明NAFLD已经不是传统意义上的良性疾病,现已逐渐引起人们的重视。肝脏超声可以实现NAFLD无创、快速诊断,患者接受度高,临床应用非常普遍,但其依赖于医师的主观经验,图像分析结果存在误差[18]。尽管NAFLD发病机制复杂并无统一定论,但目前已经确定NAFLD的发生与血脂异常有关[19]。NAFLD患者的病情会随着脂肪变性程度加深而发展,肝脏脂质代谢能力下降,体内血脂含量会普遍升高。血脂异常的NAFLD患者超声诊断准确性低于其他人群,因此制定定量标准帮助临床评估、控制患者病情是非常有必要的。本研究主要通过比较血脂正常NAFLD患者和血脂异常NAFLD患者的肝脏超声声像图特征来获得脂肪肝定量诊断标准,提高诊断准确度,也为临床工作提供便利。
NAFLD患者的肝脏超声声像图特征包括肝脏的形态大小、肝界角度变化、回声强弱/均匀及肝内门脉系统管道变化等[20-21],非脂肪肝患者肝脏超声结果显示肝脏、脾脏大小正常,形态正常,肝缘角锐利,肝内壁回声均匀,肝静脉血管清晰、内径正常、走向自然,可见清晰血流信号,但脂肪肝患者超声结果包括肝脏增大肝缘角变钝,回声强度密集且增强,远处回声衰减,肝静脉受挤压变细不清,彩色血流信号减少或不显示等[22]。本研究发现肝脏增大肝缘角变钝、回声衰减、肝静脉变细不清及彩色血流信号减少或无明显显示均权重较大,是血脂异常中老年NAFLD患者的显著超声声像图特征,患者肝脏脂肪的大量增加会影响肝脏的大小、形态,超声声像图往往会显示肝脏增大、肝缘角变钝,增大的肝脏挤压到肝内血管,会致使肝静脉变细不清,静脉血流动力学受到影响,出现血流疏导阻碍,导致彩色血流信号减少或无法清晰显示,研究结果提示超声声像图特征对血脂异常中老年NAFLD患者病情的发生、发展具有一定参考价值,可以辅助临床诊疗。
基于Logistic回归进一步分析其声像图特征的应用价值,以中老年NAFLD患者血脂水平为状态变量,以超声声像图特征为检验变量,得到诊断模型和方程式,该模型AUC为0.925,95%CI为0.862~0.965,约登指数为0.723,临界值为0.281,其敏感度、特异度分别为90.22%、82.14%,对血脂异常中老年NAFLD患者具有较高诊断预测价值。当机体血脂出现异常时,体内游离脂肪酸会显著升高,而肝脏需要摄取一定数量的游离酸合成人体所需的甘油三酯、磷脂及胆固醇酯,超出的游离酸会导致其以三酰甘油的形式在肝脏中中过度沉积,从而引发NAFLD,导致NAFLD患者肝功能受到严重影响,因此控制血脂对NAFLD患者非常重要[23]。
为了得到超声声像图特征的定量标准,提高血脂异常的NAFLD患者临床诊断准确度,将患者声像图特征代入模型方程式,通过相关检验分析其与血脂的相关性,研究发现超声声像图特征与TG、TC、LDL-C呈正相关,与HDL-C呈负相关,提示了肝脏增大肝缘角变钝、回声衰减、肝静脉变细不清及彩色血流信号减少或无明显显示等超声声像图特征越显著,中老年NAFLD患者TG、TC、LDL-C水平越高,HDL-C水平越低,与王奎英[24]研究结果一致。
4 结论
本研究结果提示,中老年NAFLD患者的超声声像图特征与TG、TC、LDL-C、HDL-C显著相关,声像图特征量化标准可以提高血脂异常中老年NAFLD患者的诊断准确性,为中老年NAFLD诊疗提供依据。但本研究样本量有限,后续将扩大样本予以验证,并对NAFLD患者进行分级,深入探究不同程度的NAFLD声像图特征及与血脂的关系。
