肌少症对老年股骨粗隆间骨折女性患者围术期输血情况的影响
2023-02-15李娜,张凯
李 娜,张 凯
老年髋部骨折作为一个重要的公共卫生问题,据估计,到2050年,全世界约有450万例髋部骨折患者,而中国约有130万例[1]。其中,股骨粗隆间骨折是髋部骨折的主要类型之一,随着人口老龄化的形势日益严峻,此类骨折的发病率也逐年增加。由于粗隆间骨折具有高发病率、残疾率及死亡率的特点,给家庭和社会造成了沉重的经济负担[2]。大多数老年患者除患有严重的心血管疾病、呼吸系统疾病、骨质疏松症外,还可能患有造血系统疾病或功能减退,且此类骨折患者常常伴有血液的大量流失,因此贫血是这些患者围手术期最常见的并发症之一。而针对这类人群,贫血的主要治疗方法是输血,研究发现,约30%~70%的股骨粗隆间患者需要在围手术期行异体输血[3]。而输血对免疫系统具有下调作用,导致术后感染率增加,如浅表伤口感染和尿路感染等;此外,输血还可能引起输血反应(如寒战和高烧)、延长住院时间、增加治疗费用,而严重的不良反应还可能导致患者死亡[4]。因此,有必要探讨股骨粗隆间骨折输血的危险因素,以评估并给予合理的围手术期干预,从而在一定程度上降低输血率,以缓解临床用血的紧张。目前肌少症对老年女性粗隆间骨折患者输血情况是否有显著影响尚未知。因此,本研究拟通过回顾性研究探讨肌少症对老年女性粗隆间骨折患者输血情况的影响。
1 资料与方法
1.1 一般资料 选取2019年11月—2021年6月我院收治的股骨粗隆间骨折老年女性患者157例。纳入标准:年龄≥65岁,低能量损伤(从站立或低于2个台阶高度处摔倒[5])引起的首次发生的粗隆间骨折(由髋部X线及CT确诊);受伤前自主活动能力良好,骨折2 d内入院,行胸部CT扫描,最终手术方式为股骨近端防旋髓内钉(proximal femoral nail antirotation,PFNA)。排除标准:高能量损伤引起的粗隆间骨折,既往有过髋部骨折病史,病理性骨折,合并有其他脏器或部位骨折,受伤前长期卧床,受伤时间超过2 d,未行胸部CT扫描,最终治疗方式非PFNA手术。根据上述标准共纳入88例患者。本研究得到了我院伦理委员会的批准。
1.2 研究方法 通过查阅患者病历,记录其年龄、体质量指数(body mass index,BMI)、糖尿病、高血压、临床指标(术前血红蛋白、住院时间、输血量、术后1 d血红蛋白量等)、术后1年患者死亡率(电话随访询问)等资料。
肌少症的诊断标准:骨骼肌的CT值为-29~+150 HU,使用PACS3.6(飞利浦,德国)软件在胸12椎体(T12)椎弓根水平层面的CT图像上对骨骼肌的横截面积进行计算,测量的骨骼肌包括肋间内肌、肋间外肌、腹直肌、腹内斜肌、腹外斜肌、背阔肌及竖脊肌。进一步用身高进行校正,因此骨骼肌指数(skeletal muscle index,SMI)=T12层面的骨骼肌横截面积(cm2)/身高2(m2)。根据 Nemec等[6]的研究结果,本研究将SMI<30.6 cm2/m2诊断为肌少症。
1.3 统计学方法 采用 SPSS 22.0 软件进行统计学分析,计数资料以例(%)表示,比较采用χ2检验;计量资料以均数±标准差表示,比较采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 本组88例患者中,肌少症组31例,非肌少症组57例。肌少症组与非肌少症组间的年龄、BMI、高血压、糖尿病、慢阻肺及贫血率的差异无统计学意义(P>0.05)。两组围术期死亡率及1个月内再住院率差异无统计学意义(P>0.05),肌少症组的住院时间及术后1年内死亡率均高于非肌少症组,差异有统计学意义(P<0.05),见表1。
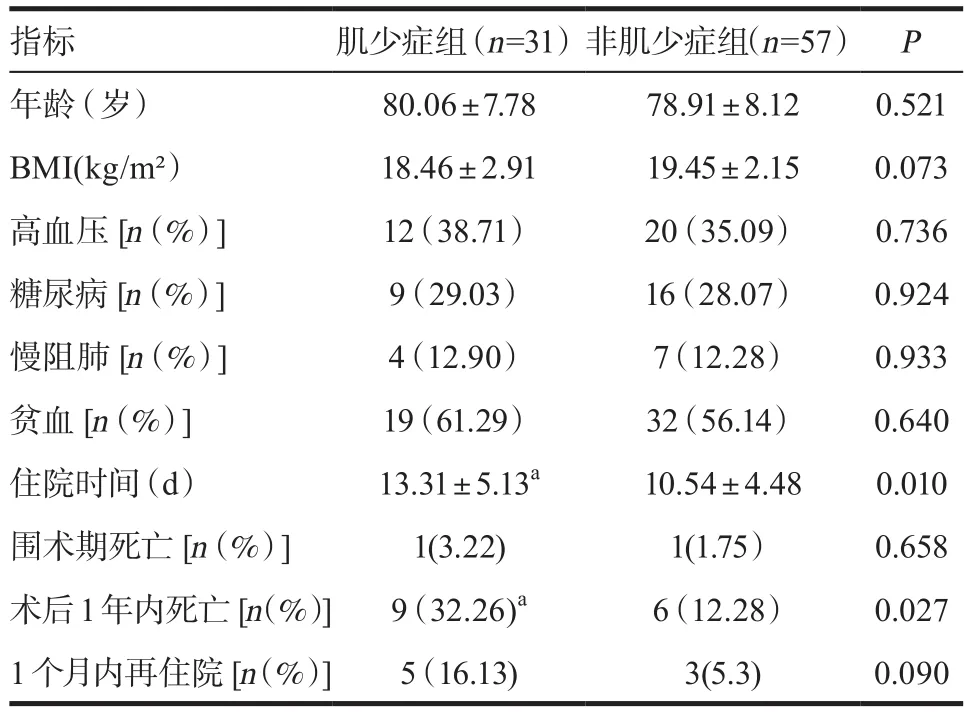
表1 两组患者一般资料及临床相关结局比较
2.2 两组输血情况及血红蛋白量比较 两组入院时血红蛋白量差异无统计学意义(P>0.05),肌少症组术后1 d的血红蛋白量低于非肌少症组,输血率及围术期输血量大于非肌少症组,差异有统计学意义(P<0.05),见表2。
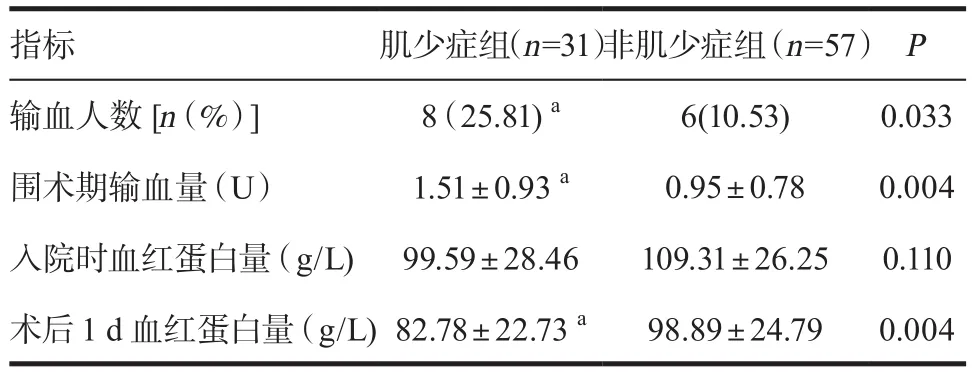
表2 肌少症与非肌少症组间输血及血红蛋白量比较
3 讨论
老年髋部骨折是全世界人口老龄化面临的一个重大临床事件,每年发生的髋部骨折数量巨大,这使得髋部骨折成为一个日益严峻的公共卫生问题。大多数髋部骨折是由骨质疏松症及日常活动时跌伤引起的,女性发病率约为男性的4倍[7]。老年髋部骨折包括股骨颈骨折、粗隆间骨折及粗隆下骨折,发病率约为40%~60%。与股骨颈骨折相比,粗隆间骨折发生在年龄更大的人群中[8]。而高龄人群由于消化及造血系统的退化,以及一些慢性病导致的长期慢性失血等原因,导致其贫血发生率较高,这无疑增加了对老年患者快速进行股骨粗隆间骨折手术治疗的难度。此外,大量文献报道了同种异体输血对患者的影响,在一般情况较差的老年患者中不良影响更为严重。尽管患有股骨粗隆间骨折的老年患者在围术期并不能完全避免输血,但其高危因素是可以预测的,对可调节的危险因素进行必要的干预可以降低输血的需求。
研究发现,年龄、血小板抑制剂的使用和术前血红蛋白较低等因素可以预测输血风险[9]。近期研究表明,作为新型老年综合征的肌少症与腹部创伤手术、择期的脊柱手术、肝细胞癌的根治性手术及头颈部肿瘤游离皮瓣重建手术的患者是否输血之间具有显著的相关性[10-12]。本研究表明,肌少症患者的术后血红蛋白量较非肌少症患者显著减少,从而导致其围术期输血量及输血率均显著升高。另外肌少症患者在PFNA术后的住院时间的延长及术后1年死亡率的增加,影响了老年股骨粗隆间骨折女性患者行PFNA手术的实际临床疗效。而大多数研究表明,患肌少症的老年人术后功能恢复显著差于无肌少症的老年人,而且肌少症与术后死亡率增高或住院时间较长显著相关[13]。
目前,肌少症患者输血量及输血率增加的确切病因尚不清楚。一种解释可能是肌少症患者体内的血量储备较少,这一现象已在体重或BMI严重不足的患者中观察到[14]。本研究显示,两组患者的BMI差异无统计学意义,但两组输血情况有显著差异,这可能是因为骨骼肌的血管供应和密度相对高于脂肪,因此肌少症患者的毛细血管密度也相应降低,这将减少患者的总血容量,并增加失血的相对危害。另一个因素可能是医生对患者是否需要输血的判断存在偏倚,因为肌少症患者的基本身体机能及功能较差,所以他们对手术这一创伤刺激的耐受性较差,并需要更长的恢复期,因此外科医生及麻醉医师都可能会更倾向对这类患者实施输血以防止严重贫血这一不良事件的发生[15]。
综上所述,肌少症可导致老年股骨粗隆间骨折女性患者在行PFNA手术的围术期输血量及输血率增加,并导致患者的住院时间及术后1年死亡率明显增加。但这一结论仍需要更大样本的前瞻性研究进一步验证。
