北京某院DRGs付费改革实施效果分析
——以经皮冠状动脉支架植入病组为例
2023-02-14杜会征焦卫平
杜会征,焦卫平
(首都医科大学宣武医院,北京 100053)
疾病诊断相关分组(DRGs)是将病情临床相似程度和资源消耗水平相似的住院病人进行分类的一种方法。其目的是为了规范医疗服务行为,不断推动临床服务标准化,进一步优化医疗资源的合理配置,保障医、保、患三方的共同利益[1,2]。国家医保局自2018年成立以来,积极贯彻《国务院办公厅关于进一步深化基本医疗保险支付方式改革的指导意见》(国办发〔2017〕55 号)精神,深入推进按疾病诊断相关分组(DRGs)付费国家试点工作,并于2019年初步形成了中国版医疗保障疾病诊断相关分组(CHS-DRG)细分组方案(1.0版)。为了加快促进医保支付方式改革向纵深推进,进一步规范医疗服务行为,提高医保基金的使用效率,2021年1月1日,医疗保障疾病诊断相关分组(CHS-DRG)(1.0版)模拟结算工作在全国试点城市符合条件的定点医疗机构范围内正式开展,其中冠脉支架植入病种组(FM19)正式进入实际付费阶段。
北京市于2011年成为国内首个推行按疾病诊断相关分组(DRGs)付费的试点城市。北京X医院作为一所大型三级甲等综合医院,于2011年成为北京市首批DRGs付费改革试点医院,并于2021年1月1日开展CHS-DRG模拟结算工作。其中,冠脉支架植入病种组(FM19)为实际付费。为保证DRG付费改革工作的顺利推进,该院成立了DRG付费工作领导小组,形成了以院长担任组长,主管副院长任副组长,相关职能部门主任为成员的领导小组。政策实施1年来,医保办利用DRG智能数据分析系统对临床数据进行实时分析,通过协同医务处、医工科、财务处、病案室、信息中心等部门形成了以数据为抓手的持续性沟通合作机制,进一步促进医疗行为的规范化和标准化。本文基于北京市正式开展CHS-DRG模拟结算工作的背景下,采用横断面研究法,考虑2020年疫情影响住院业务量因素,对比分析政策正式实施前(2019年)、实施后(2021年),北京X医院冠脉支架植入患者的住院费用及各项指标纵向比较情况,分析DRG改革对医院及医疗服务行为产生的影响,为医疗机构积极有效地应对医保支付方式改革提出建议。
1 资料与方法
采用横断面调查法,通过“北京市医疗保险医疗机构端业务组件”调取2019年和2021年在该院出院结算的北京市参保人的费用信息。并通过统计方法筛选出2019年患者出院科室为“心脏内科”,病种分组名称为“经皮心血管操作及冠状动脉药物洗脱支架植入”的病例共计827人次;2021年患者出院科室为“心脏内科”,病种分组名称为“经皮冠状动脉支架植入”的病例共计514人次,使用t检验比较政策实施前后参保人的住院费用及平均住院日指标情况,对政策实施效果进行分析。
2 结果
2.1 政策实施前后冠脉支架植入患者疾病经济负担情况
政策实施后,北京X医院冠脉支架植入患者的例均住院费用有所降低,个人疾病经济负担较政策实施前明显下降。该病种组患者的例均住院费用较政策实施前降低了18,944.73元,例均基金支付减少了9772.36元,患者的个人自付比例下降了7.85%。见表1。

表1 北京X医院冠脉支架植入患者疾病经济负担情况
2.2 政策实施前后对医院及医生医疗行为的影响
政策实施后,北京X医院冠脉支架植入患者的医疗费用结构发生了明显变化,药品及耗材成本类费用构成占比下降,而医疗技术及医疗服务类费用构成占比有所提升。政策实施后,冠脉支架植入患者的例均住院费用为54,088.35元,较政策实施前降低了18,944.73元(P<0.01),有效控制了医疗费用的增长。其中药品、耗材类费用占比下降了23.92%(P<0.01),检查、化验、手术及治疗类体现临床医疗服务价值水平的费用构成占比明显增加(P<0.01)。政策实施后该病组患者的平均住院日为6.08天,较政策实施前下降了0.34天(P<0.01),政策政策实施前后差别具有统计学意义。见表2。
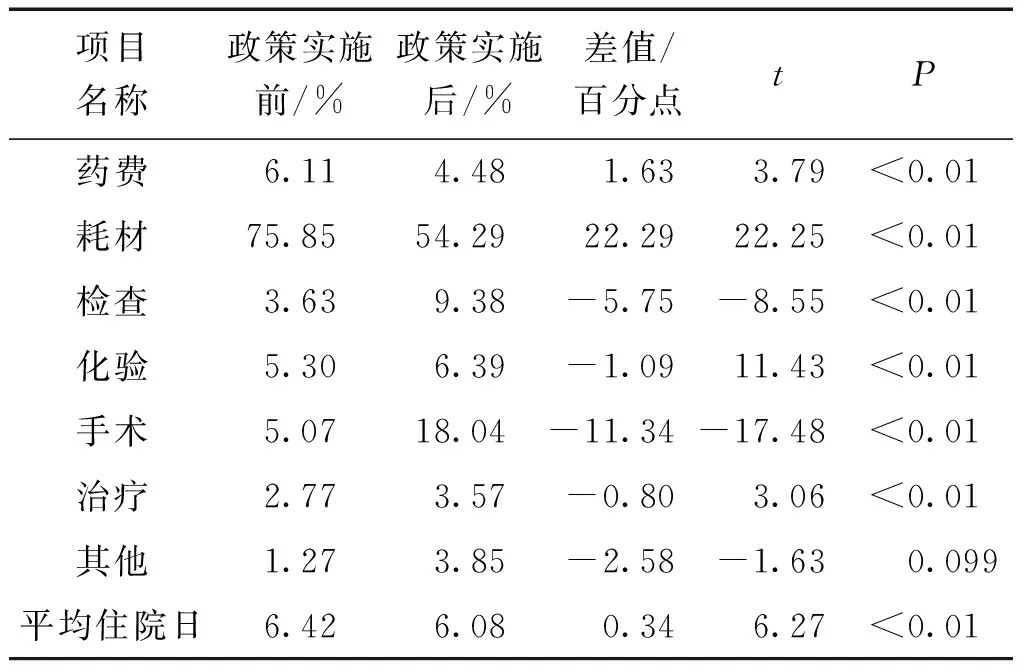
表2 北京X医院冠脉支架植入患者住院费用构成情况
2.3 政策实施前后冠脉支架植入病种组盈余情况
政策实施后,北京X医院该病组盈余状况良好,医院可支配收入明显增加。冠脉支架植入病种组的例均盈余费用为21,664.56元,较政策实施前增长了12,692.54元,例均盈余率增加了43.28%。政策实施后,该病种组的例均可支配收入为14,974.59元,较政策实施前增长了9357.19元,例均可支配收入占比增长了30.83%。政策的实施通过规范医院及医生的医疗行为,改变费用结构的同时也体现了医务人员的临床服务价值。见表3。
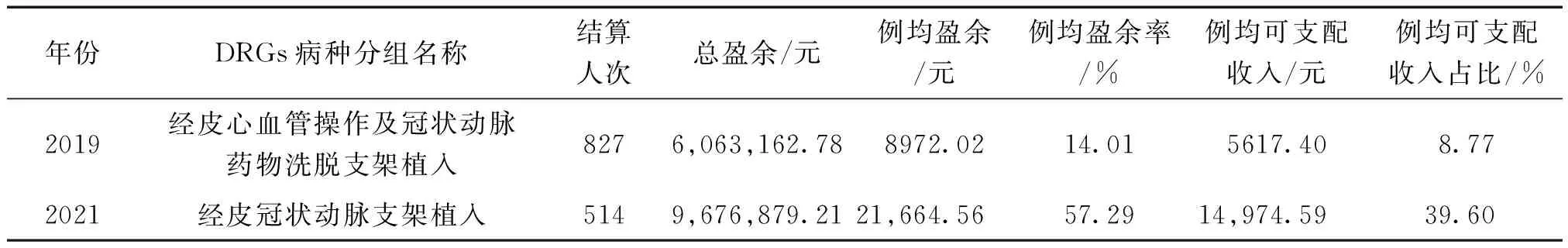
表3 北京X医院冠脉支架植入病组费用盈余情况
3 讨论
3.1 DRGs有助于控制医疗费用不合理增长,减轻参保人的就医经济负担
政策实施后,该院联合医务处、医工科、财务处、病案室、信息中心等部门进行了临床路径优化、DRG政策培训、病案质控等工作,同时与临床医生之间搭建了“病案-医保-临床”科室沟通群,方便及时对病案问题及DRG政策问题进行解答。政策实施后,2021年该院冠脉支架植入病组的参保人例均住院费用比政策实施前例均降低了18,944.73元,例均医保基金支付减少了9772.36元,例均个人负担比例降低了7.85%。政策实施后,参保人住院费用有所降低,患者个人部分负担的费用减轻。患者在享受质优价廉、安全有效的医疗服务的同时,就医疾病经济负担有所减轻。
3.2 DRGs对于规范医院和医务人员的医疗行为起促进作用
DRGs支付方式改革建立了“结余留用、超支分担”的责任共担机制,倒逼公立医院做好成本管控工作[3]。政策实施后,国家医保局通过集中招标采购、取消药品耗材加成、提升医疗服务价格以及调整定额支付标准等方式以“组合拳”的形式有序展开,进一步规范了医疗机构和医务人员的医疗行为。通过对比政策实施前后该院冠脉支架植入病组的费用构成情况,可以看出通过控制过度使用药品、耗材类成本项目,住院患者的费用结构发生了显著的改变。住院患者费用中药品、耗材等费用占比均有所下降,其中耗材费用占比降幅较明显,较政策实施前降低了21.56%。而体现医务人员价值的医疗服务类费用,包括检查、化验、手术、治疗费用占比政策实施后较政策实施前提高了20.97%。政策的实施将看病的自主权交还给医生,同时也对医院带来新的挑战,在保障医疗安全的前提下如何主动控制医疗成本,不断规范医疗行为确保医院高质量的运营成为未来医院发展面临的新课题。
3.3 DRGs推动医院重塑医务人员绩效考核指标体系
政策实施以来,该院医保办为准确了解临床医务人员对DRGs实施的认知及关注点,积极到临床科室开展DRGs付费的培训和沟通工作。通过接收临床医生的反馈发现,医务人员希望政策实施后医院内能定期开展多部门联合的针对性培训,及时与临床沟通收集并反馈问题,确保沟通反馈的时效性,帮助临床更好地开展DRGs工作。医务人员最担心的问题是DRGs付费政策实施后是否会对个人的绩效及收入产生影响以及如何影响。由于传统的绩效考核中未涉及DRGs相关指标,因此医务人员收入更多与工作量挂钩,而与DRGs工作指标的完成情况无关[4]。政策实施后,临床医生希望医院能够考虑结合DRGs病种组及科室的盈余指标情况来调整院内绩效激励机制。与绩效挂钩更能提高工作中主动控费的积极性,同时也是对医疗服务工作价值的认可。
3.4 医院应探索精细化管理模式,制定合理的激励约束机制
医保支付方式改革新形势下,对公立医院的运营管理、成本管控和医疗质量管理都带来新的挑战,医疗机构应积极探索不断改变管理理念和医院运营管理模式。首先,建议医疗机构在医保支付方式改革新形势下应开展院内精细化管理模式,院内各职能部门应紧密配合,不断探索和优化配套改革方案的制定和工作举措,全面规范院内医疗服务行为[5]。北京X医院以信息化手段为抓手,职能部门之间紧密联合,建立良好的沟通协调机制,并利用智能数据分析系统,对数据进行全流程分析。政策实施以来,该院冠脉支架植入病组患者的住院费用例均盈余率增长了43.28%,例均可支配收入提升了30.83%。例均平均住院日缩短了0.34天,提高了临床服务效率的同时也控制了成本,真正体现了临床医疗服务的价值[6-8]。其次,按疾病诊断相关分组(DRGs)付费方式下,医院要想实现高质量的运营发展,需要制定配套的激励约束机制。医院应结合DRGs指标完成情况来制定科室月度和季度的绩效分配方案,将临床医疗服务行为和临床价值直接纳入到绩效考核中,进一步激发临床工作的积极性,从而提高医院整体的运营效率[9-11]。
3.5 医院应建立多部门合作机制,促进医疗行为的规范化和标准化
按疾病诊断相关分组(DRGs)付费方式下,对医院及临床科室的运营管理都会产生深远的影响。因此,医院应积极探索建立多部门合作机制,协同促进临床提质增效工作。通过对政策实施前后,经皮冠脉支架植入这一病组的费用构成及盈余情况数据对比分析,可以看出,DRGs付费方式下,临床医疗行为的改变、药品耗材的合理使用以及病案质量的控制都至关重要。首先,医院应建立以医保管理部门为核心,协同医务处、医工科、病案室、信息中心等多部门的合作机制。基于“以数据为抓手,以问题为导向”的工作原则,由医院医保部门为主导,协同推进DRGs付费工作[12]。包括协同信息中心加强DRGs数据挖掘和费用监控的信息系统建设工作;协同医工科通过“调结构,降成本”的方式,增加医院的可支配收入,降低药品和耗材的成本来提高收入含金量;协同医务处增加临床路径的优化等。其次,医院应结合各临床科室在实际DRGs付费工作中遇到的问题,深入到临床科室,联合开展有针对性的DRGs付费政策的宣传培训,建立良好的沟通反馈渠道,持续促进医疗行为的规范化和标准化。
