血清胱抑素C联合视黄醇结合蛋白对新生儿败血症继发AKI诊断的敏感度、特异度作用分析
2023-02-14宋朝宾
张 轲 宋朝宾
郑州市中医院检验科 (河南 郑州 450007)
新生儿败血症是新生儿科常见病,临床研究指出B族链球菌、大肠埃希菌等病菌引发的感染与该疾病的发生存在密切联系[1]。该疾病发作后可累及多个身体系统,引发多种临床症状,一般无明显特异性。急性肾损伤(AKI)是新生儿败血症常见并发症,易引起肾功能衰竭,若不能及时准确诊断并进行针对性治疗,可危及新生儿生命[2]。新生儿败血症继发AKI发作早期一般无明显症状,以往临床上多通过检测新生儿尿量及血清肌酐等物质水平进行诊断,但临床研究指出新生儿出生后短期内尿量容易出现较大波动,准确搜集的难度较大,同时母体血清肌酐水平会对新生儿血清肌酐水平产生较大影响,以上因素对临床诊断AKI造成了不良影响,使漏诊、误诊发生风险明显增加[3]。胱抑素C(CysC)、视黄醇结合蛋白(RBP)是近些年来发现的能够有效反映AKI发生发展情况的新型标志物,以往相关研究显示与尿量、血清肌酐等传统指标相比,CysC、RBP能够更好地反映败血症新生儿AKI情况,提高临床诊断效果[4]。基于此,为进一步验证新生儿败血症继发AKI诊断中联合应用CysC、RBP的效果,本文以我院2016年1月至2021年12月收治的52例败血症新生儿为例进行了研究分析,现报告如下。
1 资料与方法
1.1 一般资料
本次研究共纳入52例败血症新生儿,均于2016年1月至2021年12月在我院接受治疗,根据是否继发AKI分为两组。其中,A组26例均继发AKI,胎龄37~40周,平均(39.46±0.39)周;体质量2.7~3.8kg,平均(3.41±0.31)kg;男女比例:15:11例。B组26例均未继发AKI,胎龄37-40周,平均(39.51±0.32)周;体质量2.8~3.9kg,平均(3.49±0.34)kg;男女比例:14:12例。另以同期在我院出生的26名健康新生儿为对照组,胎龄38~40周,平均(39.42±0.38)周;体质量2.8~3.8kg,平均(3.53±0.29)kg;男女比例:14:12例。三组新生儿一般资料比较无明显差异(P>0.05)。
纳入标准:A组、B组新生儿均符合败血症诊断标准[5];新生儿母亲肾功能正常;新生儿父母已签署知情同意书。排除标准:合并先天性肾功能障碍者;合并先天畸形者;合并泌尿系统疾病者;代谢功能异常;合并血液系统疾病者。
1.2 方法
三组新生儿均取1mL静脉血送检,经离心处理后使用贝克曼库尔特生产的全自动生化分析仪(型号:AU5800)进行检测,详细记录新生儿CysC、RBP水平并进行统计分析。
1.3 观察指标
(1)入院时及入院7d时CysC、RBP水平。(2)CysC联合RBP检测对新生儿败血症继发AKI的诊断效果;(3)不同肾损伤程度新生儿CysC、RBP水平,肾损伤分期标准:Ⅰ期:血清肌酐水平达到基础值的1.5倍及以上但低于2.0倍,或上升幅度达到或超过0.3μmol/L,同时连续6~12h尿量低于每小时0.5mL/kg;Ⅱ期:血清肌酐水平达到基础值的2.0倍及以上但低于3.0倍,同时连续12h尿量低于每小时0.5mL/kg;Ⅲ期:血清肌酐水平达到基础值的3.0倍,或升高至4.0μmol/L及以上,同时连续24h尿量低于每小时0.3mL/kg,或连续12h及以上未排尿。(4)有无合并症AKI新生儿CysC、RBP水平。(5)不同预后AKI新生儿CysC、RBP水平。
1.4 统计学分析
研究数据使用SPSS 26.0统计软件处理分析,计量以()表示行t检验,计数资料以[n(%)]表示行χ2检验。P<0.05表示数据对比差异有统计学意义。
2 结 果
2.1 三组新生儿不同时间点CysC、RBP水平比较
三组新生儿入院时CysC、RBP水平比较均无明显差异(P>0.05)。入院7d内较B组与对照组,A组CysC、RBP水平更高(P<0.05),B组与对照组CysC、RBP水平比较无明显差异(P>0.05),见表1。
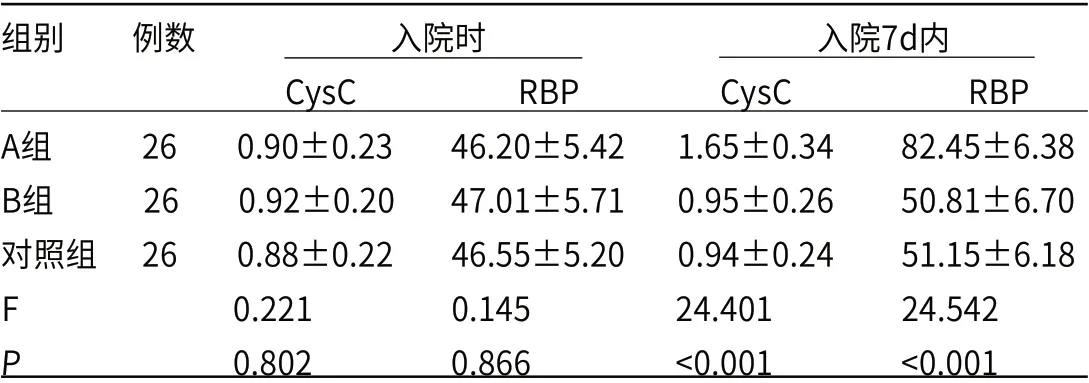
表1 三组新生儿不同时间点CysC、RBP水平比较(mg/L)
2.2 CysC联合RBP检测对新生儿败血症继发AKI的诊断效果
较CysC、RBP单独检测,联合检测准确率、特异度均更高(P<0.05),灵敏度无明显差异(P>0.05),见表2。
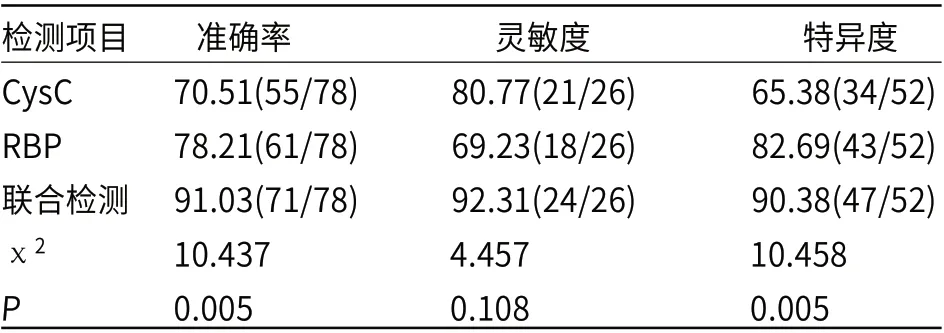
表2 CysC联合RBP检测对新生儿败血症继发AKI的诊断效果
2.3 不同肾损伤程度新生儿CysC、RBP水平比较
根据AKI分期标准,A组26例新生儿中,Ⅰ期14例,Ⅱ期8例,Ⅲ期4例。较AKIⅠ期,AKIⅡ期、Ⅲ期新生儿CysC、RBP水平明显更高(P<0.05),见表3。
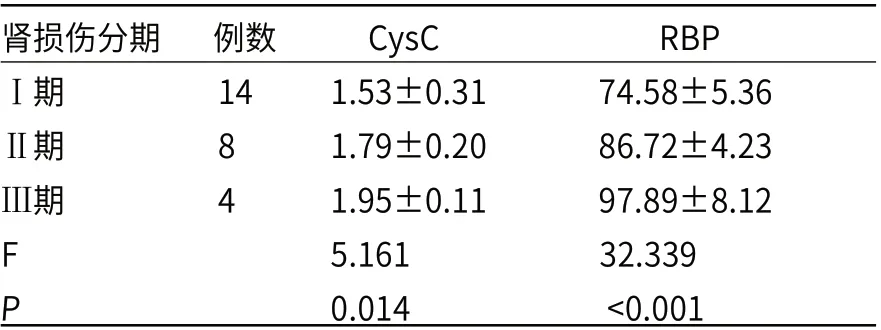
表3 不同肾损伤程度新生儿CysC、RBP水平比较(mg/L)
2.4 有无合并症AKI新生儿CysC、RBP水平比较
A组26例新生儿中,12例有合并症,包括高胆红素血症5例,化脓性脑膜炎3例,感染性休克2例,新生儿窒息2例。较无合并症者,有合并症新生儿CysC、RBP水平均更高(P<0.05),见表4。
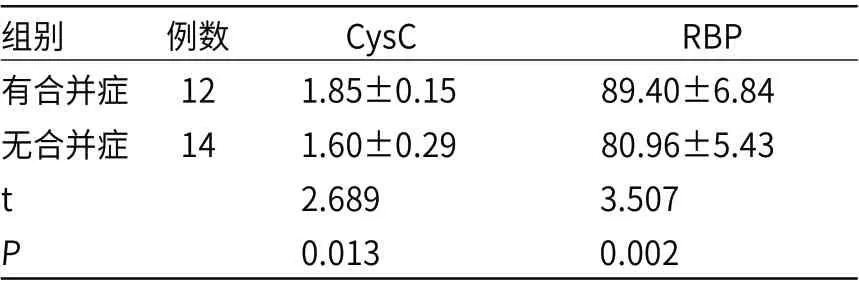
表4 有无合并症AKI新生儿CysC、RBP水平比较(mg/L)
2.5 不同预后AKI新生儿CysC、RBP水平比较
A组26例新生儿中,5例预后不良,其中因预后不良出院4例,死亡1例,其余21例新生儿预后良好。较预后良好者,预后不良新生儿CysC、RBP水平均更高(P<0.05),见表5。
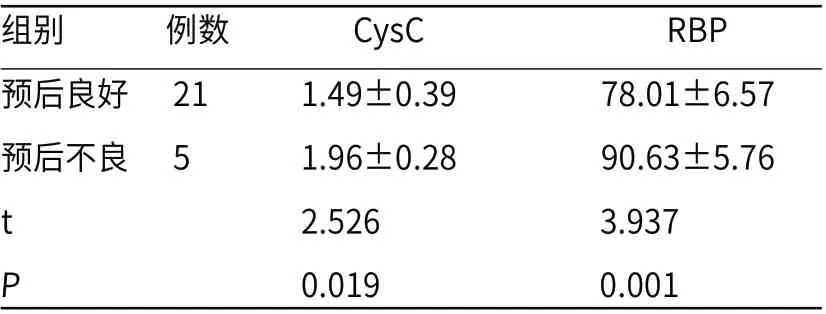
表5 不同预后AKI新生儿CysC、RBP水平比较(mg/L)
3 讨 论
败血症是新生儿常见急危重症,可严重威胁新生儿生命安全。新生儿由于尚未形成成熟、完善的免疫系统,因此感染引起的败血症发作后可在短时间内累及身体各个器官系统,而肾脏是机体进行新陈代谢的主要场所,更容易被累及并受到严重损害[6-7]。但新生儿早期肾损害发生后通常情况下不会表现出明显症状,因此临床上主要通过检测新生儿尿量、血清肌酐等指标,对新生儿肾损害程度进行评估,但临床研究发现新生儿体内外多种因素会对血清肌酐等指标水平产生一定影响,容易出现漏(误)诊等不良事件[8-9]。因此,近些年来临床上对能够更加敏感、准确反映新生儿败血症继发AKI的临床指标进行了积极探索。
CysC作为一种主要产生于有核细胞中的半胱氨酸蛋白酶抑制类物质,其大部分通过肾脏代谢并排出体外。CysC进入肾脏后首先通过肾小球滤过处理,之后通过近端肾小管时被重新吸收。临床研究指出,性别、肌肉量及饮食等个人因素并不会对血清CysC水平产生影响,而CysC水平则能够对肾小球滤过率变化情况进行准确反映,可用于评价早期肾功能损害[10-11]。RBP主要产生于肝脏,该物质由视黄醇与前白蛋白复合而成,无法通过肾小球,但若复合物中的主要物质视黄醇结合靶细胞,则可分离前白蛋白与RBP,从而使其能够通过肾小球滤过处理,并在近端肾小管被重新吸收。因此,以往临床上多将该指标用于过敏性紫癜、糖尿病等各种疾病引起的肾损伤预测与早期诊断中[12-13]。
在本次研究中,入院7d内A组CysC、RBP水平较B组与对照组均更高(P<0.05),而B组与对照组比较无明显差异(P>0.05),且AKIⅡ期、Ⅲ期新生儿CysC、RBP水平较AKIⅠ期明显更高(P<0.05),提示CysC、RBP水平升可反映肾损伤及肾损伤程度。分析原因主要是,败血症发作后可引发内毒素血症,减少肾脏血流灌注,增加肾毒性物质释放,从而影响肾小球滤过功能,导致血液中积聚大量的不同形式的CysC、RBP,因此可检出CysC、RBP水平异常升高[14-15]。从CysC、RBP对AKI的诊断效能来看,单独检测CysC的准确率为70.51%,特异度为65.38%,灵敏度为80.77%;单独检测RBP的准确率为78.21%,特异度为82.69%,灵敏度为69.23%;联合检测CysC与RBP准确率为91.03%,特异度为90.38%,灵敏度为92.31%。联合检测的准确率及特异度均高于单独检测(P<0.05),灵敏度比较无明显差异(P>0.05),提示联合检测CysC、RBP两项指标准确性更高,能够特异反映肾功能损伤情况,灵敏度无差异可能与纳入病例较少有关。CysC检测诊断AKI的灵敏度较高,而RBP检测诊断AKI的特异度较高,联合检测两项指标可优势互补,进一步提高临床诊断效果。
在本次研究中,A组26例新生儿中,12例合并有高胆红素血症、化脓性脑膜炎、感染性休克等并发症,进一步研究发现有合并症新生儿CysC、RBP水平较无合并症者均更高(P<0.05),提示CysC、RBP水平变化也能够对AKI新生儿疾病的发展与演变进行一定程度地反映。同时,A组26例新生儿中,治疗因预后不良出院及死亡者共5例,预后良好者共21例。预后不良新生儿CysC、RBP水平较预后良好者均更高(P<0.05),提示CysC、RBP水平升高会对AKI新生儿预后产生不良影响,通过检测AKI新生儿CysC、RBP水平,能够为临床评估其预后转归提供依据。
综上所述,CysC、RBP联合检测诊断新生儿败血症继发AKI具有较高的准确率、灵敏度与特异度,且能够为临床评估AKI新生儿病情发展及预后转归提供有效依据,值得推广应用。
