超声对腮腺多灶性病变的诊断价值*
2023-02-14谢海琴董理聪张屿森孙德胜
吕 衡 谢海琴 董理聪 张屿森 刘 俐 孙德胜
北京大学深圳医院超声科 (广东 深圳 518036)
超声具有经济便捷、分辨率高和无创无辐射的优势,常作为腮腺疾病首选的影像学检查。腮腺多灶性病变表现为双侧腮腺病变或单侧多发病灶。腮腺肿瘤具有广泛的组织病理学多样性,恶性和良性病变声像图上存在比较多的重叠[1]。腮腺多灶性病变和单发病变病理组成存在区别[2],可能导致多发与单发病变良恶性鉴别上存在声像图的差异。本研究通过对比腮腺多灶性病变良恶性之间的声像图差异,旨在提高超声对腮腺多灶性病变的定性诊断能力。
1 资料与方法
1.1 研究对象
回顾性分析2015年2月至2021年11月在北京大学深圳医院行超声检查发现腮腺存在多个(≥2)病灶且相互独立的患者59例,最大病灶均行穿刺或手术切除,且有明确的病理结果,其中男43例,女16例,年龄56.0(44.0~63.0)岁。
排除标准:超声显示为纯囊性病灶的患者;有腮腺手术病史的患者。
2 仪器与方法
采用Philips iU22型、Toshiba Aplio 500型等超声诊断仪,探头频率5~18MHz。记录病灶的数目、分布位置、腺体内淋巴结。以最大病灶为观察目标,观察病灶大小、形状、物理性质、实性部分“网格状”形态、纵横比、边界、后方回声改变和血流情况。病灶的数目为双侧腮腺内病灶的总数,结节最大径小于1cm或者结节有淋巴门结构的不计算入内。分布位置分为单侧和双侧。腺体内淋巴结分为有和无。病灶大小为最大结节最大切面的最大径。形状分为规则(类圆形或边缘呈波浪状)和不规则(边缘见角状突起)。物理性质包括实性和混合性,实性为结节呈高/等/低回声伴或不伴细小无回声(<5mm),混合性为结节内部存在明显的囊性区域(≥5mm)。实性部分“网格状”形态分为“细网格状”“粗网格状”和“无网格状”。“细网格状”为实性部分内存在点状/短线状细薄强回声,“粗网格状”为实性部分内存在长条状粗的高回声带,“无网格状”为实性部分内不存在“细网格状”或“粗网格状”形态。纵横比为病灶最大切面纵径(垂直于腺体长轴的径线)与横径(平行于腺体长轴的径线)测值的比值,分为≥1和<1。边界分为清晰和不清晰。后方回声改变分为增强和无增强。血流情况按照Adler半定量方法分为0级、Ⅰ级、Ⅱ级和Ⅲ级,0-Ⅰ级定义为血流稀疏,Ⅱ~Ⅲ级定位为血流丰富。
3 统计学方法
采用SPSS 25.0软件,计量资料因不服从正态分布,采用中位数(四分位间距)描述,组间比较采用Mann-Whitney U检验。计数资料以频数(频率)表示,用Fisher精确检验比较组间差异,P<0.05 表示差异有统计学意义。
2 结 果
2.1 腮腺多灶性病变的病理结果和临床特征
共入组59例腮腺多灶性病变患者,恶性9例(15.25%),其中淋巴瘤7例(11.86%)、粘液表皮样癌1例(1.695%)、淋巴上皮瘤样癌1例(1.695%);良性50例(84.75%),其中腺淋巴瘤41例(69.50%)、多形性腺瘤7例(11.86%)、基底细胞腺瘤2例(3.39%)。恶性病例中淋巴瘤占77.8%,良性病例中腺淋巴瘤占82.0%。恶性病例患者的中位年龄为41.0(28.0~51.0)岁,良性病例患者的中位年龄为57.0(48.0~64.3)岁,两组间差异具有统计学意义(P<0.05)。患者的性别、病灶数目、病灶分布位置和腺体内淋巴结在病变良恶性鉴别中均无统计学差异(P>0.05)。所有患者的临床特征见表1。
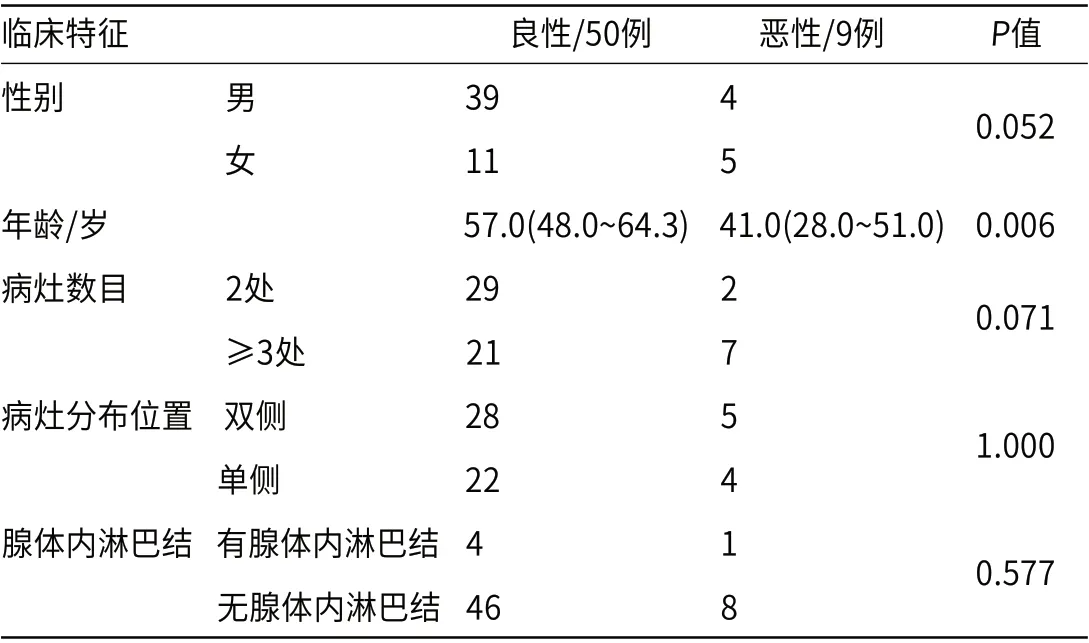
表1 腮腺多灶性病变患者的临床特征
2.2 腮腺多灶性病变的超声表现
59例腮腺多灶性病变患者,病灶大小的中位数为27.0(21.0~31.0)mm,病灶大小对于病变良恶性判断无统计学差异(P>0.05)。形状方面,恶性病例以不规则为主,良性病例以规则为主,两者间差异具有统计学意义(P<0.05);形状在病变良恶性诊断中的特异性为90.0%(45/50);以形状不规则作为判断恶性的标准,灵敏性为77.8%(7/9)。恶性病例更多表现为“粗网格状”(见图1),良性病例更多表现为“细网格状”(见图2),实性部分“网格状”形态在病变良恶性鉴别中具有统计学差异(P<0.05)。病灶的纵横比、边界、后方回声改变和内部血流在病变良恶性鉴别中均无统计学差异(P>0.05)。超声特征表现见表2。
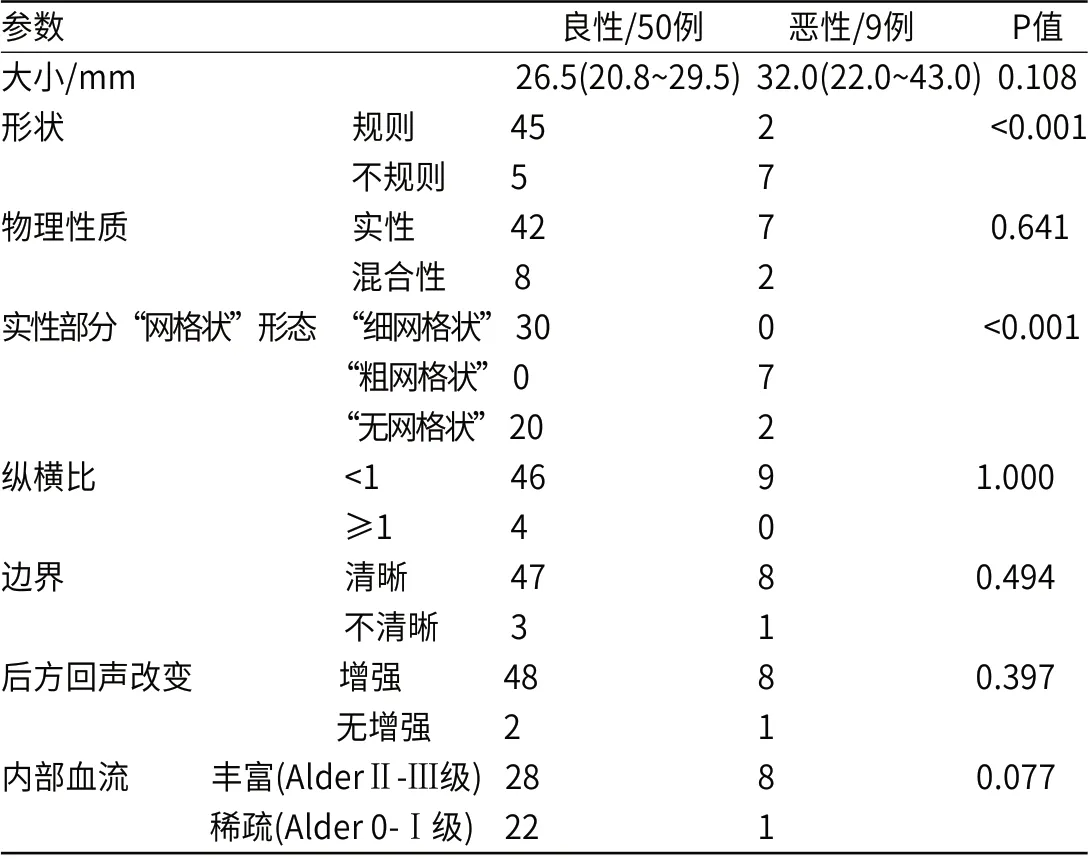
表2 腮腺多灶性病变患者的超声特征
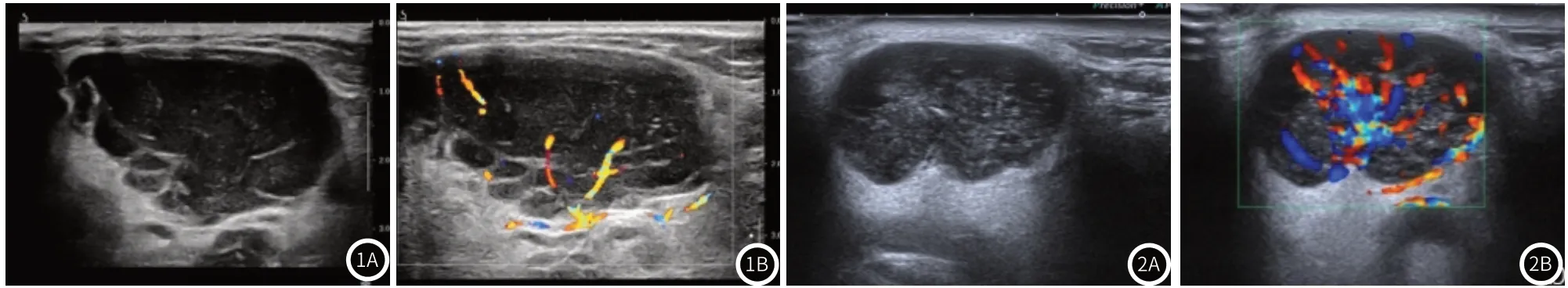
图1 腮腺淋巴瘤,图1A:形状不规则的低回声团块,“粗网格状”;图1B:团块内见丰富血流信号。图2 腮腺腺淋巴瘤,图2A:形状规则的低回声团块,“细网格状”;图2B:团块内见丰富血流信号。
3 讨 论
腮腺肿瘤病理组织类型多种多样。恶性病变以粘液表皮样癌和腺泡细胞癌为主[3-4],常表现为单发病灶[5-6]。良性病变以混合瘤最常见,腺淋巴瘤次之但具有多灶性生长的特点[7-8]。腮腺多灶性病变中,恶性病变以腮腺淋巴瘤为主[2],良性病变以腺淋巴瘤为主[8]。本研究中,恶性病例中淋巴瘤占77.8%,良性病例中腺淋巴瘤占82.0%,与既往报道相符[2]。
既往文献报道,腮腺形状在诊断腮腺肿瘤良恶性方面具有较高的特异性和准确性[9]。本研究发现形状在腮腺多灶性病变良恶性诊断中的特异性为90.0%(45/50),与既往文献相符[9]。腮腺恶性肿瘤更常表现为形状不规则,本研究形状不规则诊断恶性病变的灵敏性为77.8%(7/9),高于文献报道的44.8%[9],与本研究恶性病例以淋巴瘤为主相关,既往报道形态不规则诊断腮腺淋巴瘤的敏感性为93.3%(14/15)[10]。也有研究认为边界是判断腮腺肿瘤良恶性的最重要特征,对于恶性肿瘤诊断敏感性为69.0%,特异性为95.2%[9],因为淋巴瘤和腺淋巴瘤大部分边界清晰[8,10],所以边界对于腮腺多灶性病变良恶性的诊断价值有限。
本研究分析发现,腮腺多灶性病变中良性病变更多表现为“细网格状”,这与大部分病例为腺淋巴瘤相关,病理上腺淋巴瘤由上皮组织与淋巴组织构成,上皮组织分泌物淤积形成多发微囊状无回声,细薄囊壁及囊肿后方回声增强形成线状强回声,从而表现为“细网格状”形态[11];恶性病变更多表现为“粗网格状”,这与恶性病例大部分为淋巴瘤相关,淋巴瘤具有沿软组织浸润性生长的特点[12],病变内残存腺体结构呈粗条带状强回声,与肿瘤组织低回声交织形成“粗网格状”。彩色多普勒图像上,腺淋巴瘤和淋巴瘤均可见丰富的血流信号[10,13],因此从病灶血流情况并不能准确区分腮腺多灶性病变的良恶性。
本研究有一定的局限性:首先,多灶性病变并非所有的病灶均有对应的病理结果,多灶性病变中每个病灶的病理结果并非都一致。另外,本研究样本量小,需纳入更多的病例进行研究以进一步提高腮腺多灶性病变的诊断水平。
腮腺多灶性病变中,良性病变超声多表现为规则和“细网格状”,而恶性病变超声多表现为不规则和“粗网格状”,超声检查对于良恶性病变的鉴别诊断有重要帮助。
