临床药师主导的药学强化干预对高血压患者缺血性脑卒中风险的影响 Δ
2023-02-09刘秀梅华之卉魏炳飞刘相端葛春丽河南中医药大学第五临床医学院郑州人民医院药学部郑州450003
刘秀梅 ,华之卉,魏炳飞,刘相端,葛春丽,陈 楠 [河南中医药大学第五临床医学院(郑州人民医院)药学部,郑州 450003]
脑卒中具有发病率高、致死致残率高、复发率高、疾病负担重的特点,其致残率在世界范围内高居第一,是危害人类健康的三大“杀手”之一,也是我国患者致残和致死的首要原因。有研究指出,通过采取必要措施进行一级预防来早期积极干预脑卒中的相关危险因素,可有效预防和减少脑卒中的发生[1-2]。高血压是诱发脑卒中的首要因素,若患者血压长期处于较高水平则会导致动脉粥样硬化,从而诱发脑卒中[1-2]。研究发现,有效控制血压可使患者脑卒中的发病率降低50%[3]。可见,积极、有效并长期将患者血压控制在目标范围内,可显著降低脑卒中的发病率。
研究表明,临床药师参与高血压患者的用药管理,可改善患者的服药依从性,提高血压达标率[4]。基于此,本研究拟从临床药师角度出发,以高血压患者为对象,参考《中国缺血性脑卒中风险评估量表使用专家共识》中的改良弗明汉卒中量表,对患者未来10年的卒中发病风险进行评估[5];同时,本研究拟对卒中中高危人群实施多指标、多频次的药学强化干预措施,并探索临床药师主导的药学强化干预对改善此类人群脑卒中发病率的可行性,以实现对脑卒中中高风险人群的有效管理。
1 资料与方法
1.1 研究对象
选取2019年10月-2020年4月在郑州人民医院就诊且未经疾病和用药教育的高血压门诊患者,利用改良弗明汉卒中量表评估其卒中风险。该量表将患者年龄、治疗前后的收缩压、吸烟史、糖尿病史和心房颤动、左心室肥厚等心血管疾病史作为预测因子并赋予相应权重,建立了风险评分值与卒中发病率的数学模型,用于预测患者未来10年的卒中发病风险。其中,男性患者的风险评分值为1~30分,对应的10年卒中发病概率为3%~88%;女性患者的风险评分值为1~27分,对应的10年卒中发病概率为3%~84%。其中,10年卒中发病概率≥10%为高危,6%~9%为中危,≤5%为低危[5]。
本研究高血压患者的纳入标准包括:(1)年龄>18岁;(2)经改良弗明汉卒中量表评估,为卒中中高危风险;(3)患高血压,符合《高血压基层诊疗指南(实践版·2019年)》高血压诊断标准[6]。排除标准包括:(1)继发性高血压患者;(2)既往有脑卒中病史及新发脑卒中者;(3)有严重心功能不全[美国纽约心脏病学会(New York Heart Association,NYHA)分级Ⅳ级]者;(4)严重肝、肾功能不全者;(5)伴恶性肿瘤者;(6)有严重认知功能障碍者;(7)妊娠、哺乳期患者;(8)不愿接受随访者。
将符合上述标准的高血压患者按随机数字法分为对照组和干预组,最终每组纳入患者200例。其中,对照组患者男性119例、女性81例,年龄43~84岁,平均年龄(65.5±9.2)岁;干预组患者男性112例、女性88例,年龄41~84岁,平均年龄(67.1±8.8)岁。两组患者的年龄、性别、合并基础疾病等一般临床资料比较,差异均无统计学意义(P>0.05),具有可比性。两组患者一般临床资料比较见表1。本研究方案经医院伦理委员会审核批准(批件号KY2019011029)。
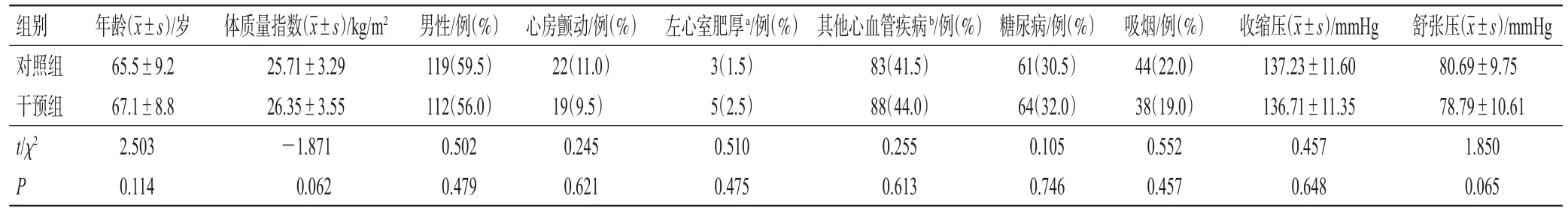
表1 两组患者一般临床资料比较(n=200)
1.2 研究方法
两组患者的用药方案(无明显差异)均由医师制定。对照组患者仅在入组和随访(频次同干预组)时由药师记录其各项指标并评估服药依从性,不接受任何教育和干预;干预组患者则接受为期12个月的由临床药师提供的涉及药物及生活方式等多指标、多频次的药学强化干预。
临床药师根据入组患者的服药依从性,采取分级管理,每3个月随访其用药情况并记录血压水平和依从性评分结果,同时开展个体化用药指导;若患者依从性不佳,则再次进行用药教育及指导。临床药师主导的药学强化干预形式包括集中宣教、面对面指导、电话宣教及微信宣教,包括如下内容。
(1)指导患者合理用药:依据药品说明书及高血压、糖尿病、血脂异常相关指南,制定标准化用药教育内容,对患者进行用药教育,交代注意事项;以图片形式向患者讲解所服药品,打印用药指导单;为患者设置手机用药提醒,避免漏服;定期开展用药趣味课堂、高血压健康讲座,提高患者对疾病和药品的认知。
(2)指导患者正确管理血压:向患者或其家属传授正确的血压测量方法和注意事项(如测量血压前患者应静坐10 min,待平静后方可测量)。根据患者个体情况制定适宜的降压目标,对于一般高血压患者,血压需降至140/90 mmHg(1 mmHg=0.133 kPa)以下;年龄>65岁者需降至150/90 mmHg以下,若能耐受可降至140/90 mmHg以下;合并糖尿病者需控制在130/80 mmHg以下[6]。
(3)指导患者正确管理血糖:告知患者血糖正常值(空腹血糖3.9~6.1 mmol/L,餐后2 h血糖<7.8 mmol/L,糖化血红蛋白<7%)[7],要求其在“健康手册”上记录血糖值并在随访时告知临床药师。
(4)指导患者正确管理血脂:要求患者定期监测血脂,并告知其低密度脂蛋白胆固醇(LDL-cholesterol,LDL-C)目标值[LDL-C<1.8 mmol/L(动脉粥样硬化性心血管疾病危险分层极高危者)或<2.6 mmol/L(高危者)或<3.4 mmol/L(中危和低危者)]和总胆固醇(total cholesterol,TC)、总甘油三酯(total triglyceride,TG)、高密度脂蛋白胆固醇(HDL-cholesterol,HDL-C)控制水平(TC应低于5.2 mmol/L,TG应低于1.7 mmol/L,HDL-C应不低于1.04 mmol/L)[8]。
(5)指导患者健康生活:发放健康教育手册,对患者运动、饮食和生活习惯进行指导,教育患者戒烟限酒。
1.3 观察指标
观察两组患者入组时(即干预前)和入组12个月后(即末次随访时)的血糖、血脂指标和血压达标率。血糖指标包括空腹血糖和糖化血红蛋白,血脂指标包括TC、LDL-C、HDL-C、TG,血压达标率=血压达标人数/总人数×100%[9]。采用Morisky服药依从性量表评估两组患者入组前后的服药依从性,其中<6分为依从性低,6~7分为依从性中等,8分为依从性高[10]。比较两组患者入组时和入组12个月后的10年卒中发病风险和脑卒中发病率。
1.4 统计学方法
采用SPSS 25.0软件对数据进行统计分析。计数资料和等级资料均以例数或率表示,组间比较分别采用χ2检验和秩和检验;计量资料以±s表示,组间比较采用t检验。检验水准α=0.05。
2 结果
2.1 入组前后两组患者血糖、血脂指标比较
入组时,两组患者空腹血糖、糖化血红蛋白、TC、LDL-C、HDL-C、TG水平比较,差异均无统计学意义(P>0.05)。入组12个月后,对照组患者上述指标与同组入组时比较差异均无统计学意义(P>0.05),干预组患者LDL-C水平较入组时显著降低,且其空腹血糖、糖化血红蛋白、TC、LDL-C水平均显著低于同期对照组(P<0.05或P<0.01)。结果见表2。
表2 入组前后两组患者血糖、血脂指标比较(±s,n=200)

表2 入组前后两组患者血糖、血脂指标比较(±s,n=200)
a:与同期对照组比较,P<0.05;b:与同期对照组比较,P<0.01;c:与同组入组时比较,P<0.05
TG/(mmol/L)1.59±1.31 1.50±1.14 1.56±1.31 1.39±0.83组别对照组干预组时间点入组时入组12个月后入组时入组12个月后空腹血糖/(mmol/L)5.98±1.58 5.83±1.35 5.81±1.48 5.51±1.26a糖化血红蛋白/%6.26±1.44 6.22±1.17 6.53±1.57 5.74±1.25b TC/(mmol/L)5.32±1.31 5.26±1.17 5.48±1.34 4.87±1.32b LDL-C/(mmol/L)2.61±0.91 2.81±0.95 2.63±0.86 2.43±0.77bc HDL-C/(mmol/L)1.30±0.35 1.29±0.36 1.35±0.33 1.33±0.31
2.2 入组前后两组患者血压达标率比较
入组时,对照组和干预组患者的血压达标率分别为51.0%、48.5%,组间比较差异无统计学意义(P>0.05);入组12个月后,两组患者的血压达标率分别升至72.5%、85.5%,干预组显著高于对照组(P<0.01)。
2.3 入组前后两组患者服药依从性比较
入组时,两组患者的依从性比较差异无统计学意义(P>0.05);入组12个月后,对照组和干预组依从性高的患者均有所增加,分别从87、75例升至107、193例,且干预组显著优于对照组(P<0.01)。结果见表3。

表3 入组前后两组患者服药依从性比较[n=200,例(%%)]
2.4 两组患者卒中发病风险预测结果比较
入组时,两组未来10年卒中发病中、高危风险的患者比例比较,差异均无统计学意义(P>0.05)。入组12个月后,对照组和干预组分别有12、15例患者转为低危,组间比较差异无统计学意义(P>0.05);两组分别有中危患者101、126例,高危患者87、59例,组间比较差异均有统计学意义(P<0.05或P<0.01)。结果见表4。

表4 两组患者未来10年卒中发病风险预测结果比较[n=200,例(%%)]
2.5 两组患者缺血性脑卒中发病率比较
入组时,两组均无患者发生缺血性脑卒中;入组12个月后,干预组患者的脑卒中发病率为1.0%,显著低于对照组的4.5%(P<0.05)。
3 讨论
脑卒中是严重危害人类身体健康的常见疾病,在有效治疗手段相对缺乏的情况下,早期预防是减少脑卒中疾病负担的最佳途径之一[2]。脑卒中的危险因素包括高血压、糖尿病、血脂异常、心脏病、无症状颈动脉狭窄、高同型半胱氨酸血症、吸烟、过度饮酒、肥胖、不良饮食等[11-13]。已有研究表明,临床能够通过控制部分可干预的危险因素(如高血压、心脏疾病、血脂异常、糖尿病、吸烟、饮酒等)来降低患者脑卒中的发生风险[14],通过提高血压控制率来降低脑卒中病死率[15],通过对患者进行健康教育来促使其认识到规律服药及血压、血脂、血糖达标的重要性[16],通过社区干预和细节管理来有效控制患者的收缩压和舒张压,提高其对高血压的知晓水平并提高治疗率和控制率,降低各类型高血压患者脑卒中的发病率和病死率[17]。以上研究多以医师或护士为主导,主要针对患者血压控制情况、患者对脑卒中早期症状的知晓情况及防治态度等进行干预,尚未见由临床药师主导的多频次药学强化干预在高血压患者脑卒中风险控制方面的实践。
药学强化干预是对常规药学干预的加强,其应用特点包括强化药师对患者的用药教育、增加药师对患者干预的频次。本研究以临床药师作为主导,根据改良弗明汉卒中量表对高血压人群进行脑卒中风险评估,以尽早发现卒中中高危人群,并对该类人群进行综合、全面的干预及管理。糖尿病是脑卒中的主要风险因素,与非糖尿病患者相比,糖尿病患者的脑卒中风险增加了2~5倍[18]。本研究结果显示,经药学强化干预后,干预组患者的空腹血糖和糖化血红蛋白水平较入组时均有下降趋势,且显著低于同期对照组。血脂异常是促进动脉粥样硬化形成和发展的重要致病因素,可增加缺血性脑卒中的发生风险[19-20]。本研究结果显示,经药学强化干预后,干预组患者的TC、LDL-C水平均较入组时有所下降,且显著低于同期对照组。这提示临床药师主导的药学强化干预可使患者的血糖和血脂水平下降,从而降低患者的脑卒中发生风险。
高血压是脑卒中的重要危险因素,血压和脑卒中的发生有较大的关系,抗高血压治疗对脑卒中一级预防有明确的益处[2]。高血压患者需要长期服药,其依从性将直接影响血压达标率。相关研究发现,药师经过电话随访干预,可提高高血压患者的服药依从性[21-22]。药师在控制患者血压方面的积极作用是肯定的[23]。本研究结果显示,经过12个月的药学强化干预,干预组依从性高的患者增加至193例(占96.5%),相较于对照组(107例,占53.5%)有明显改善;同时,干预组患者的血压达标率为85.5%,相较于对照组(72.5%)亦有明显提升,初步证实了临床药师主导的药学强化干预可提高高血压患者的服药依从性,并可改善高血压患者的治疗效果。
经过12个月的药学强化干预,本研究根据改良弗明汉量表再次评估了患者未来10年的脑卒中发病风险,结果,对照组和干预组分别有12、15例患者转为低危;同时,干预组高危患者的比例较对照组显著降低,中危患者的比例较对照组显著升高。入组12个月后,两组均有患者发生缺血性脑卒中,其中干预组患者的发病率(1.0%)显著低于对照组(4.5%),提示临床药师主导的药学强化干预可降低高血压患者的脑卒中发病风险。
综上所述,临床药师通过对脑卒中中高危人群开展包含血糖、血脂、血压、服药依从性等多项指标的药学强化干预,多次进行健康教育及生活方式指导,提高了患者的服药依从性和血压达标率,降低了其脑卒中发病风险和缺血性脑卒中的发生率,为临床药师在高血压患者缺血性脑卒中发病风险控制中的干预提供了新的切入点。本研究的局限性包括随访时间较短、随访过程中个别患者存在自行加药的情况,可能会对结果造成一定影响;另外,本研究的对象为门诊患者,未纳入住院患者,故所得结论有待进一步验证。
