基于三维分析框架的“互联网+”医疗服务医保支付政策量化研究
2023-02-01王嘉琳马骋宇张立强
王嘉琳 马骋宇 张立强
1.首都医科大学公共卫生学院 北京 100069 2.首都医科大学国家医疗保障研究院 北京 100037
“互联网+” 医疗服务是指以互联网为载体、由医疗机构和具有医疗资质的人员,通过信息技术与医疗健康服务深度融合,提供一定范围内的医疗卫生服务而形成的新型服务业态。作为医疗服务的新模式、新业态和新方向,互联网+”医疗服务将在优化医疗资源配置、改善医药服务供给侧格局、提高医疗资源使用效率等方面发挥重要作用。[1]
近年来,中央和地方各级政府围绕“互联网+医疗健康”出台了一系列政策举措推动其发展。[2]2018年4月,国务院办公厅出台《关于促进“互联网+医疗健康”发展的意见》,明确将“互联网+”医疗服务作为医疗服务体系的重要组成部分,标志着“互联网+”医疗服务进入快速发展阶段。2019年8月,为更好地满足人民群众对便捷医疗服务的需求,国家医疗保障局出台《关于完善“互联网+”医疗服务价格和医保支付政策的指导意见》,正式将“互联网+”医疗服务纳入医疗保险支付体系,从支付项目、支付价格和支付政策等方面构建了“互联网+”医疗服务的医保支付体系。2020年11月,国家医疗保障局又发布《关于积极推进“互联网+”医疗服务医保支付工作的指导意见》,进一步明确了“互联网+”医疗服务的协议管理、支付方式、经办管理和监管措施等医保支付的配套政策。在国家政策发布后,各省也陆续出台相关政策,为各地促进“互联网+”医疗服务的医保支付政策落实和推进指明了方向。截至目前,全国31个省份均已发布省级政策文件。
全民参保背景下,“互联网+”医疗服务的医保支付政策,直接影响着群众的就医选择和医疗机构、医务人员的服务供给行为,是保障群众获得优质便捷医药服务、促进新业态发展的关键。[3]“互联网+”医疗服务的健康有序发展离不开政策的科学引导,政策目标的实现离不开政策工具的科学运用。虽然国内学者已从不同视角对我国“互联网+”医疗服务的医保支付开展了丰富的研究,但对于医保支付政策的文本分析较少,缺少系统的政策分析框架。[4-5]因此,本文基于政策工具理论,从政策工具类型、参与主体、政策落点三个维度构建政策分析框架,对“互联网+”医疗服务的医保政策进行量化分析,明晰现有政策的构成、政策工具的使用现状,为互联网医疗的医保政策优化提供参考。
1 资料与方法
1.1 资料来源
本研究的政策文件文本数据主要来源于31个省份医保局官方网站,政策发布时间在2018年1月1日至2023年3月31日之间,将“互联网+医疗”“远程医疗”“互联网医院”等关键词分别与“医保支付”“医疗服务价格”等关键词组合进行查询并收集相关政策文件,同时借助北大法宝数据库(https://www.pkulaw.com/)补充查询,避免人工收集可能产生的遗漏和缺失。
1.2 纳入与排除标准
纳入标准:(1)发文单位为省级层面;(2)本省“互联网+”医疗服务医保支付的公告、通知、实施意见、管理办法等相关文件;(3)政策性质为现行有效状态。排除标准:(1)政策内容中只出现相关关键词,却无实际相关内容的文件;(2)相关政策解读、新闻报道、答疑解惑的文本内容;(3)和已纳入文件内容重复的文件。依据上述纳入排除标准,共检索到68份政策文件,排除10份不符合标准的文件,最终确定58份省级政策文件作为研究分析样本,目录示例如表1所示。

表1 “互联网+”医疗服务医保支付相关政策文件示例
1.3 研究方法
采用内容分析法,借助Nvivo 12.2.0质性分析软件,对纳入研究的所有政策文件的内容、类别、形式及重要性进行客观、系统和量化描述。分析步骤如下:(1)确立三维分析框架,将框架内容作为节点录入Nvivo软件中。(2)将纳入的所有目标文件导入到软件中,并对文本内容进行词频分析,了解文本的主旨内容。(3)将每份文件内容进行分段处理,使用软件对每项政策文本以句子或段落为单元进行编码,将符合节点要求的政策分析单元归类入各个节点,编码示例如表2所示。(4)对分类结果进行量化统计分析,最终得出结果。

表2 政策文本编码情况示例
2 三维分析框架的建立
本文构建基于政策工具(X维度)、参与主体(Y维度)、政策落点(Z维度)的三维分析框架(图1),确定每个维度的测量内容和赋值依据,深入探析 “互联网+”医疗服务医保支付政策文本的现状、特点与问题。各维度涵义和关键词如表3所示。

图1 三维分析框架

表3 各维度涵义及关键词
2.1 X维度:政策工具维度
政策工具是达成政策目标的各种手段,本研究采用Rothwell和Zegveld的政策工具分类法[6],即使用供给型、需求型及环境型三种政策工具对“互联网+”医疗服务医保支付政策进行归纳和分类。供给型工具,表现为对“互联网+”医疗服务医保支付体系建设的推动力,从政策供给层面直接推动;需求型工具,表现为对“互联网+”医疗服务医保支付建设的拉动力,从政策需求层面进行政策工具的使用,从而拉动医保支付政策的应用与落地[7];环境型工具,为“互联网+”医疗服务医保支付提供支持性环境,维持医保支付政策实施的持久性与稳定性[8]。
2.2 Y维度:参与主体维度
根据“互联网+”医疗服务医保支付过程中可能涉及到主体的不同,本研究将参与主体划分为医疗机构、医保部门、其他政府部门、医务人员、零售药店和患者六个方面。
2.3 Z维度:政策落点维度
政策落点是政策内容在“互联网+”医疗服务医保支付领域的落脚点,根据国家医保局《关于完善“互联网+”医疗服务价格和医保支付政策的指导意见》的主要内容,以及政策实施过程中涉及到的各环节,本研究将医保支付及支付相关的配套政策纳入政策落点,划分为价格项目管理、价格形成机制、医保支付机制、医保经办管理和服务监管机制五个方面。
3 结果
3.1 政策文件内容基本情况
纳入本研究的58份政策文件均为省级文件。从政策目的来看,为建立及完善“互联网+”医疗服务定价方式及医保支付政策而制定的文件40份;为推动疫情防控期间“互联网+”医疗服务应用落地出台的政策文件14份;其他相关政策文件4份。从文件类别来看,工作通知有50个,指导意见有7个,管理办法有1个。从发文量看,2020年发布的政策最为集中,占比为65.5%。
利用Nvivo 12.2.0软件中的词频查询功能,对全部入选的政策文本中的词汇词频进行统计。出现频次较高的词汇有医疗、服务、互联网、机构、价格、项目、保障、支付和管理等(表4)。

表4 政策文本中词汇及词频情况
3.2 X维度:政策工具分析
政策工具共筛选出597个文本条目,三个政策工具及其分类内容均有覆盖,但呈现不均衡分布(表5)。供给型、需求型、环境型工具的编码数分别为123(20.6%)、99(16.6%)和375(62.8%)。供给型政策工具中组织领导(8.0%)和信息服务(6.9%)的政策条目较多,培训指导(0.7%)和技术支持(0.3%)政策条目较少;需求型政策工具中服务优化(6.4%)的政策条目较多,应用试点(0.3%)和服务推广(2.5%)的政策条目较少;环境型政策工具中标准规范(34.8%)政策条目较多,考核评估(2.3%)和统计监测(3.4%)政策条目较少。

表5 各维度分布情况
3.3 Y维度:参与主体分析
参与主体共筛选出574个文本条目,覆盖6个主体的全部内容,其中医疗机构的政策条目最多(297条,占51.7%),医务人员(13条,占2.3%)和零售药店(16条,占2.8%)的政策条目较少(表5)。
3.4 Z维度:政策落点分析
政策落点共筛选出414个文本条目,覆盖5个政策落点的全部内容(表5)。其中服务监管机制和价格项目管理落点的政策条目较多,分别为121条(29.2%)和112条(27.1%)。价格形成机制和医保支付机制落点的政策条目较少,分别为44条(10.6%)和52条(12.6%)。
3.5 两两维度交叉分析
由于三个维度的信息并不互为必要条件,政策工具、参与主体和政策落点维度得到的分析单元数并不完全相等,需要进行进一步的交叉分析,以探究维度之间的关系。
3.5.1 X—Y维度交叉分析
X维度和Y维度的叠加可以了解不同政策工具对不同参与主体的实施情况,如图2所示,不同颜色代表不同交叉维度出现的频次数,颜色越深代表出现次数越多,即两维度交叉的政策内容越多。
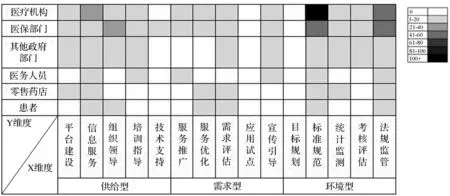
图2 政策工具—参与主体交叉维度分布
对参与主体施加的政策工具主要以环境型和供给型工具为主,频次最高的是针对医疗机构出台的标准规范类政策工具,以及针对医疗机构和医保部门出台的法规监管类政策工具。而针对其他政府部门、医务人员、零售药店和患者的政策工具出现频次较少。
3.5.2 X—Z维度交叉分析
X维度和Z维度叠加可以了解不同医保支付政策落点使用政策工具的情况,如图3所示,不同政策落点上使用的环境型和供给型政策工具较多。其中频次最高的是价格项目管理落点上的标准规范类政策工具和服务监管机制落点上的法规监管类工具。在“互联网+”医疗服务医保支付的各个环节,均运用到组织领导、服务优化、需求评估和标准规范4类政策工具,一定程度上兼顾了供给、需求和环境三方面政策工具的利用,而技术支持、应用试点、目标规划这3类政策工具则应用较少。

图3 政策工具—参与主体交叉维度分布
3.5.3 Y—Z维度交叉分析
Y维度和Z维度叠加可以了解不同参与主体分别参与了哪些政策落点。如图4所示,医疗机构参与价格项目管理和服务监管机制环节,医保部门参与服务监管机制环节的政策频次较高。除了医务人员和零售药店未参与到价格项目管理和价格形成机制两个环节外,其他政策分布相对均衡。

图4 参与主体—政策落点交叉维度分布
3.6 政策分布与地区之间的关系
从文件数上看,天津和宁夏发布文件数最多,均为4份;山西、吉林、江苏、浙江、山东和海南均为3份。表6所示,除政策落点中的价格形成机制外,东部地区的政策条目数均多于中、西部地区,中、西部地区的条目数较为均衡。三维框架中差距最大的是政策工具中的供给型政策条目、参与主体中的其他政府部门条目和政策落点中的服务监管机制条目。
4 讨论与建议
4.1 政策工具存在结构性失衡,应提升互补性和协调性
整体来看,目前各地政府对环境型政策工具的使用较多,部分政策维度甚至出现了过溢,而具有推动作用的供给型政策工具,以及具有拉动作用的需求型政策工具使用不足,政策工具总体分布不均,三类政策工具的结构有待进一步优化。
环境型政策工具中标准规范和法规监管类的政策条目使用较为全面,而绩效考核和统计监测类的政策工具使用较少。原因可能是由于我国“互联网+”医疗服务发展尚处于探索阶段,政府希望通过标准化建设促进其发展,而对于实施中、后期的监测评估尚未引起足够重视。此外,环境型政策工具中目标规划出现了56个条目,基本覆盖了每个省的文件,但由于目标规划在文件中的表述宽泛,没有具体说明某一个参与主体或某一个政策落点需要达到的具体目标,在交叉分析中,大部分目标规划的政策条目无法对应到具体的参与者和政策落点上,这将导致政策规划目标不明确、政策实施效率低等问题的出现。为此,建议政府关注规划类政策的配套落实情况,制定更加具体、明确的发展目标,提升政策效力。
供给型政策工具中组织领导、信息建设类政策工具运用频率稍高,反映出政府对人员、信息等生产要素的供给较为重视。然而,技术支持、培训指导等政策工具应用匮乏,反映出目前的政策设计仍较为宏观,在实操层面的指导性不强,可能导致执行层面的参与者对“互联网+”医疗服务的接受度较低,适应性不足[9],减缓了政策的落地与实施。建议管理者针对服务提供方需求,从互联网新技术应用、平台行为规范管理,以及线上线下结合模式等方面开展培训指导,促进“互联网+”医疗服务发展。在技术支持方面,应通过加强技术支持促进医疗机构与医保信息业务编码对接,打通互联网医疗服务平台与医院管理信息系统(HIS)之间的数据交换壁垒,协助执行主体更有效、更便捷的开展服务。[10]
需求型政策工具通过政策应用拉动需求、扩大市场,对于拓宽产业发展空间具有深远意义。目前,需求型政策工具中服务优化、宣传引导类政策的应用较充分,但应用试点和服务推广类政策工具的应用明显不足,限制了“互联网+”医疗服务的多元化发展。随着互联网技术的发展,患者对“互联网+”医疗服务的技术接受度和需求将不断提高,宣传引导是需求方使用意愿提升的有效手段。与此同时,后续政策制定应考虑在应用试点和服务推广方面加以完善,针对不同患者的需求,扩展新的服务场景和服务内容,如老年人数字医疗融入模式、“互联网+”慢病管理模式、“互联网+”家庭医生服务模式等,通过开展试点和推广,总结好的服务经验,扩大产业应用范围,让更多患者受益。[11]
综上,应进一步平衡各类政策工具的选取与使用,提高政策间的互补性。一是将环境型工具与供给型工具结合,发挥其在激发参与主体活力,整合社会资源方面的优势,例如将目标规划类政策工具嵌入供给型政策工具,为供给层的平台建设和培训指导制定更为明确的目标,有效缓解供给型政策工具使用中的不足。二是强化需求类与能力提升类政策工具的良性互动,提升政策工具间的协调性,例如将需求评估与技术支持相结合,通过使用医疗大数据等技术手段,优化医保支付流程,精准评估参保人需求,促进“互联网+”医疗服务使用。
4.2 参与主体的政策工具应用差异较大,应深化参与主体间的分工协同
在参与主体维度中,由于各参与者的自身性质存在差异,其行使的功能也不尽相同,各政策工具的使用也存在较大差异,其中关于医保部门、医疗机构和医务人员的政策最为集中,占比超过85%;而其他政府部门、零售药店和患者的政策工具较少。“互联网+”医疗服务政策需要兼顾供需双方,现行政策作用于患者的政策较少,可通过宣传引导、建立患者反馈机制等方式,体现政策的需求导向,通过关注异地医保患者互联网诊疗费用的直接结算、电子处方的跨统筹地区流转等需求,增强政策设计的针对性与政策落实的可操作性。[12]
与此同时,“互联网+”医疗服务政策的全面实施需要建立多主体的协同合作机制。[13]构建“医、药、险”三医联动的产业生态体系,打通卡点堵点,完善互联网医院服务流程,改进提升患者体验。但从目前的政策分析结果来看,医疗与医保系统的协同政策,如项目设立、项目分类、项目定价、医保定点机构管理等较为充足;而医保与医药系统的协同政策较少,关于互联网医疗的药品配送问题,线上药店的结算和监管问题均有待于进一步完善。政府应通过政策措施的完善,增强利益相关方的凝聚力,更好地为“互联网+”医疗服务的发展服务。
4.3 政策落点的实践性不强,应加强环节间的紧密衔接
目前,政策落点已覆盖了“互联网+”医疗服务医保支付的各个环节,但尚未建立起较为稳定的连接,其中服务项目管理、医保经办管理和服务监管机制方面的政策较为集中,而价格形成机制、医保支付机制的政策仍有待进一步深化,不同环节之间衔接不够紧密。“互联网+”医疗服务是新型服务业态,其价格形成机制和医保支付机制尚处于探索阶段,政策落点可操作性较弱。医保政策的设计需要适应新型服务模式的特点,一方面,对于价格形成机制,大多地区仅提出了定价原则,但未给出明确的定价方法,各地在政策实施中,缺少对线上线下人力消耗及技术劳务价值的科学评估,表现为互联网医疗服务项目在各地的定价差异大,比价关系不明确。另一方面,医保支付机制是医保政策实施的关键环节,目前政策中涉及较少,大部分地区采用了按项目支付方式,建议积极探索支付方式改革与新技术应用的衔接,如“互联网+”家庭医生的按人头支付方式、线上线下相结合的慢病按病种支付等。[14]与此同时,促进医疗机构绩效考核机制与医保支付机制相衔接,完善互联网医院运行的工作机制、分配机制、排班机制及激励机制,鼓励更多医院和医生参与互联网医院建设。
4.4 地区间政策分布不够均衡,应因地制宜优化政策设计
从政策条目数量来看,东部地区采用的供给型政策工具远多于中、西部地区。参与主体中其他政府部门的政策条目远多于中、西部地区,反映出东部地区更重视部门间协同。从各省市的政策分布均衡性来看,天津市和吉林省的政策条目分布较好,政策内容的覆盖范围较全面;相比而言,辽宁、江西、四川和甘肃等省的政策条目分布不够均衡,政策体系构建相对趋弱。从各地政策与国家政策的相似度来看,创新性政策不多,大部分省市政策只在国家政策的基础上进行了细化,少数地区对政策进行了创新,例如浙江省在服务监管方面提出建立省级集中的大数据智能监管系统。
我国的“互联网+”医疗服务仍处于起步阶段,政策的持续、有效推行,需要不同地区针对自身条件做出因地制宜的安排。[15]东部地区较中、西部地区的经济情况、信息化程度发达,有更多的人财物去支撑“互联网+”医疗服务相关政策的实现[16],而中、西部地区医疗资源相对欠缺,更需要通过政策支持,促进“互联网+”医疗服务的发展,改善地区资源配置不均衡、不充分的困境。可通过扩大医保支付范围、合理定价、优化结算流程、加强监管等政策,减轻欠发达地区群众线上诊疗的负担,实现医疗资源向中、西部地区的辐射,促进医疗资源均衡发展。[17]
作者声明本文无实际或潜在的利益冲突。
