超声引导下两种类型引流导管治疗胸腔积液的临床研究
2023-01-30张梦婷程将秦永明
张梦婷,程将,秦永明
正常人胸膜腔有少量积液起到润滑的作用。因疾病会造成积液量增多,形成病理性胸腔积液。中等量以上的胸腔积液可压迫肺组织,出现肺不张,影响肺通气,使患者出现胸闷、气短等症状。胸腔积液根据病因不同分为漏出性和渗出性[1]。渗出性胸腔积液中纤维蛋白随着病情进展成分增高,纤维蛋白沉积机化形成多个分隔光带,胸膜黏连增厚。随着胸腔积液量的增多,容易产生临床症状,如此反复恶性循环,影响疾病转归[2]。胸腔积液量增多需要进行穿刺引流,置管引流对疾病的辅助诊断和诊疗有着重要意义[3]。近年来,随着超声在胸腔积液置管中的应用,超声引导下胸腔积液置管引流因操作简单、安全性好、损伤小等优势已在临床广泛开展。目前,国内外多采用中心静脉导管和猪尾导管进行置管引流,置猪尾导管由中心静脉导管改进而来,导管前端多孔且弯曲,内有丝线牵拉,可以更加通畅引流和防止导管因弯折而堵塞。本研究比较超声引导下两种类型导管置管引流治疗胸腔积液的临床疗效。现报告如下。
1 对象与方法
1.1 一般资料 选取2021年3月—2022年5月我院急诊内科行超声引导下置管引流胸腔积液患者202例为研究对象。患者的评判根据急性生理学与慢性健康状况评分(acute physiology and chronic health evaluation Ⅱ,APACHE Ⅱ)[4]和是否有胸闷、呼吸困难等临床症状。纳入标准:(1)游离型或分隔型胸腔积液;(2)经超声确认为中等量以上胸腔积液;(3)临床资料完整。排除标准:(1)凝血功能障碍者;(2)对局麻药过敏或者不能配合者;(3)排除肿瘤性疾病引起的胸腔积液。根据随机数字表法分为2组,一组使用猪尾导管置管(102例),一组使用中心静脉导管置管(100例),猪尾导管组:男63例,女39例;年龄58~79(68.90±10.20)岁;分隔型胸腔积液49例,非分隔型胸腔积液53例;原发病胸膜炎症(肺结核、肺炎)69例,风湿性疾病1例,充血性心力衰竭19例,肝硬化10例,肾病综合征3例。中心静脉导管组:男65例,女35例;年龄59~79(69.20±9.80)岁;分隔型胸腔积液40例,非分隔型胸腔积液60例;原发病胸膜炎症(肺结核、肺炎)63例,风湿性疾病2例,充血性心力衰竭26例,肝硬化8例,肾病综合征1例。2组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究经我院医学伦理委员会批准,患者均签署知情同意书。

1A 胸腔积液呈包裹性,内见多条分隔 1B 超声引导下穿刺针准确进入胸腔 1C 穿刺针穿破分隔并置入导丝 1D 沿导丝置入猪尾导管图1 超声引导下猪尾导管治疗分隔型胸腔积液图像
1.2 仪器耗材与操作方法 采用彩色多普勒超声诊断仪(中国,迈瑞,M9),凸阵探头,探头频率为3.5 MHz。PTC介入穿刺针(日本,八光,18 G×200 mm)。一次性使用中心静脉导管穿刺包;导丝(深圳,益心达,SCW-GW-0.035in);猪尾巴导管(中国,邦特,10 Fr-25 cm)。患者取坐位,术前常规超声扫查患者胸背部,观察胸腔积液量、范围、有无分隔及肋间血管走形等情况,选择最佳穿刺点,随后进行胸腔穿刺置管。患者取坐立位或侧卧位,常规消毒、铺巾,2%利多卡因在术前定位点局部麻醉,在超声实时引导下,PTC介入穿刺针经皮精准穿刺进入胸腔,拔出针芯,沿穿刺针置入导丝,退出穿刺针,用配套的扩皮鞘扩张针道,然后沿导丝插入猪尾引流导管或中心静脉导管,拔出导丝,确定导管位置正常引流且通畅后,外接引流袋引流,最后缝线并贴膜固定引流管。对于分隔型胸腔积液,当胸腔积液引流不出后,沿着引流导管向胸腔内注射20 mL生理盐水+尿激酶5~10万IU,同时夹闭引流管12 h,嘱患者适度反复转动体位,以保证药物在胸腔均匀分布,充分发挥作用,再彻底引流胸腔积液,每周注射1~2次以达到最佳治疗效果。猪尾导管治疗分隔型胸腔积液图像,见图1。
1.3 观察指标 (1)手术相关指标比较:手术时间、引流管放置时间、总引流量、住院时间。(2)胸腔积液总体治疗有效率和分隔型治疗有效率比较,完全缓解:积液完全消失,症状消失,且持续4周以上;部分缓解:胸腔积液减少50%,症状改善,残留胸腔积液呈包裹且观察4周无增加;无效:未达到以上指标,且有并发症发生;进展:胸腔积液较原来明显增加[5]。治疗有效率=(完全缓解+部分缓解)例数/总例数×100%。(3)置管成功率:置管成功例数/总例数×100%。

2 结果
2.1 2组患者手术相关指标比较 2组手术时间比较差异无统计学意义(P>0.05);猪尾导管组的引流管放置时间、住院时间短于中心静脉导管组,总引流量多于中心静脉导管组,差异均有统计学意义(P<0.05)。见表1。
表1 2组患者手术相关指标比较
2.2 2组患者胸腔积液总体治疗有效率比较 猪尾导管组治疗总有效率为92.15% ,高于中心静脉导管组的83.00% ,差异有统计学意义(P<0.05)。见表2。
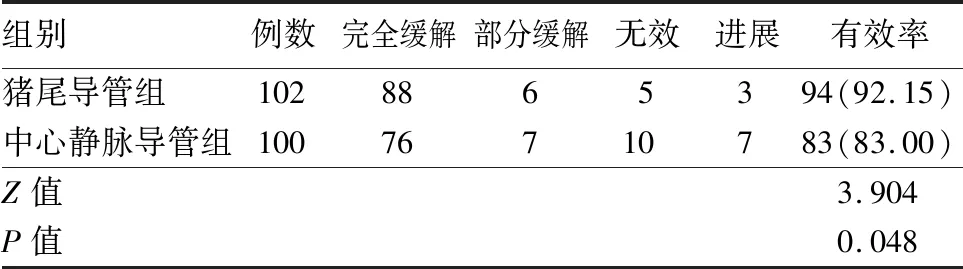
表2 2组患者胸腔积液总体治疗有效率比较
2.3 2组患者分隔型胸腔积液疗效比较 猪尾导管组治疗分隔型胸腔积液有效率高于中心静脉导管组,差异有统计学意义(P<0.05)。见表3。
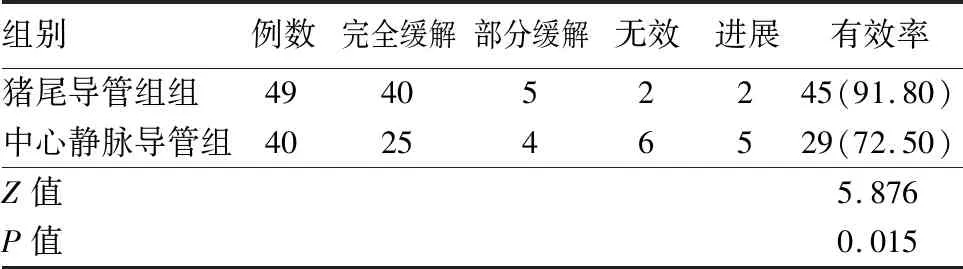
表3 2组患者分隔型胸腔积液治疗有效率比较
2.4 2组置管成功率比较 猪尾导管组和中心静脉导管组均一次置管成功,置管成功率均为100%,差异无统计学意义。
3 讨论
胸腔积液是临床常见并发病,多因胸膜或肺部疾病引起,使脏层胸膜和壁层胸膜间的液体产生或吸收失衡,逐渐积聚于胸膜腔[6]。超声对胸腔积液灵敏度高,现已常规用于胸腔积液的定位和定量。同时,超声也可观察胸腔积液有无分隔、胸膜有无增厚,辅助诊断胸腔积液性质,有研究[7]发现,若超声显示胸腔积液中有光点、分隔、胸膜增厚等征象,多提示为渗出性胸腔积液可能性大。通常,临床在积极治疗原发病的同时,会针对胸腔积液进行诊断性穿刺甚至置管引流,以期改善肺通气,对临床诊疗起有着至关重要的意义[8]。以往,临床多在盲穿下进行胸腔积液穿刺置管引流,成功率虽然较高,但是容易出现穿刺失败、导管位置不佳引起的引流不通畅或出血、脏器损伤等并发症[9]。本研究中202例胸腔积液均一次置管成功,避免了因多次穿刺给患者带来不必要的创伤和不良反应,超声引导下胸腔积液穿刺置管有以下几点优势:(1)超声可实时引导穿刺过程,高频超声清晰显示肋间血管走行和有无变异[10],避开肋间血管,低频超声可监测针尖到达胸腔,特别对于少量胸腔积液的置管引流,可在提高置管引流成功率同时又安全可控,大大减低了并发症的发生。(2)相对于其他影像学方法,超声引导有着实时动态监测,价格低廉,可重复性高,无辐射优点;(3)超声引导穿刺置管引流能在床旁开展,穿刺体位不受限[11]。
对于胸腔置管术中、术后相关并发症情况的处理:(1)血胸:多由于损伤肋间血管所致,术前常规使用高频探头观察肋间血管走行,避开肋间血管定位操作。笔者发现术中出血多见于分隔型或伴有胸膜显著增厚的胸腔积液,分析原因可能是穿刺针刺破分隔和通过增厚胸膜时,损伤脏层胸膜和黏连胸膜所致。本研究中心静脉导管组中出现1例非进行性血胸,对症处理后正常引流。(2)气胸:除穿刺损伤原因外,胸水引流量过大过快、或者引流时发生脏层胸膜撕裂都可致气胸的产生,出现之后应立即停止操作,给予吸氧并观察生命体征,如果持续加重需行胸腔闭式引流。(3)胸膜反应:穿刺过程中如果出现头晕、胸闷、面色苍白、出汗等症状,应停止操作,让患者平卧,注意监测脉搏及精神状态的变化。胸膜反应多为精神紧张和迷走神经兴奋所致,通过心理疏导或休息多能自我缓解,必要时皮下注射肾上腺素。本研究中2组均发生1例胸膜反应,均自行缓解。(4)疼痛:术中疼痛多由于局部麻醉不到位和穿刺路径有肋间神经所致。国外有学者[12]研究发现穿刺部位选择在2条肋骨间隙中部偏下进针,可避开肋间神经,减少疼痛。杨建川等[13]研究发现,相比于一步法,SELDINGER法在穿刺过程中遇到的阻力小,疼痛感轻,安全性高,患者耐受好。(5)堵管:多见于渗出性胸腔积液,由于胸水成分中纤维蛋白含量比较高,容易形成分隔和包裹,吸附于导管侧孔部分可发生堵管。轻微堵塞可通过沿引流管内注入生理盐水冲洗,严重者需要通过导丝换管甚至重新置管。
本研究结果显示在胸腔积液治疗中,2组手术操作时间无差异,但与中心静脉导管组比较,猪尾导管组引流导管留置时间短,总引流量多,住院周期短,猪尾导管置管引流较中心静脉管效率高、疗效显著,与毕名森等[14]研究结果相符。表明猪尾导管在引流治疗胸腔积液过程中,能够降低院内交叉感染,减少病人经济负担,利于疾病转归。分析原因可能是中心静脉导管为单孔且容易脱管,其末端开口处容易吸附于肺组织、胸膜,猪尾导管材质柔软,末端设计弯曲并有尼龙线相连,当导管起始端扣环拉紧后会形成圆环,可防止引流管脱落,末端有多个侧孔位于弯曲部内侧,能有效通畅引流。
本研究通过分析发现,猪尾导管治疗分隔型胸腔积液疗效高于中心静脉导管,这和张路生等[15]研究结果相符,猪尾导管在治疗分隔型胸腔积液方面有优势。对于分隔型胸腔积液置管引流,猪尾导管的末端设计使其侧孔不易吸附分隔,而且猪尾导管外径有粗细,笔者发现外径较粗的导管引流效果更好,同时在穿刺过程中,可以使用PTC介入穿刺针或者带鞘导管尽可能多的穿破分隔,连通各分隔内积液,超声引导下将猪尾导管置入最大的分隔腔内,方便通畅引流,使压缩的肺组织尽早恢复正常通气。笔者在实际操作中发现,对于胸膜显著增厚的胸腔积液患者,推荐采用猪尾导管,猪尾导管内径较粗,不像中心静脉导管容易受增厚胸膜挤压,影响引流量。分隔型胸腔积液纤维蛋白含量高,在分隔型胸腔积液临床诊疗中,闫付庆[16]研究发现单独采用胸腔穿刺引流治疗分隔型胸腔积液,虽然能够缓解症状,但会加重胸膜上皮变性以影响积液的吸收,不利于肺通气的改善。本研究发现胸腔置管联合胸腔注射尿激酶有着很好的疗效,这和姚冉等[17]研究结果一致,这表明尿激酶在胸腔内来回流动在穿刺针破坏的分隔间隙中,可最大范围发挥药效,最大限度引流胸腔积液,促进肺组织复张。尿激酶还可以使胸膜小孔与纵隔淋巴结之间的淋巴管重新开放,增加胸腔积液的重吸收,从而达到减少胸腔积液的目的。尿激酶是一种直接作用于内源性纤维蛋白溶解系统的蛋白酶,能激活纤维蛋白酶原,使其转化为纤维蛋白溶酶,分解分隔和胸膜上的纤维蛋白。本文中使用尿激酶剂量为5~10万单位,这和黄毅等[18]使用20万单位剂量不同,笔者认为在使用尿激酶之前,应保证患者出凝血时间正常,同时使用剂量不宜过大,使用次数不宜过多,以减少胸膜出血和胸痛等不良反应的发生,增加住院时间、减低疗效。
本研究不足之处:(1)样本量较少;(2)未比较胸腔积液引流后肺通气功能有无改善。下一步笔者将进一步研究不同型号猪尾导管对分隔型胸腔积液置管引流临床疗效的影响,同时研究在分隔型胸腔积液治疗中,尿激酶留置时间和具体用量。
综上所述,在胸腔积液置管引流中,与中心静脉导管相比,超声引导下猪尾巴管置管有引流时间短、引流量大、住院周期短、对分隔型胸腔积液疗效显著等优势,值得临床推广应用。
