合并骨质改变的腱鞘巨细胞瘤多模态影像诊断应用
2023-01-16陶磊祝新
陶 磊 祝 新
南京中医药大学附属医院放射科(江苏 南京 210029)
腱鞘巨细胞瘤(giant cell tumor of tendon sheath,GCTTS) 是最常见的良性肿瘤性病变之一,多起自于关节滑膜、关节囊、腱鞘及其周围软组织,某些诱因下,可恶变为恶性腱鞘巨细胞瘤(MGCTTS)。GCTTS 常表现为邻近骨皮质完整的软组织肿块,但8%~24% 的GCTTS 可发生邻近骨皮质受压及骨质侵蚀的改变,容易与骨原发肿瘤混淆。因此,术前准确定位及量化诊断、相应的术前鉴别诊断是很有必要的。研究表明伴骨质改变的GCTTS具有更高的侵蚀性及更高的术后复发率。目前对伴骨质改变的GCTTS研究报道较少,笔者回顾性抽取、分析、总结了2012年1月至2020年6月于南京中医药大学附属医院暨江苏省中医院骨科收治并住院治疗,并经过外科手术及术后病理证实的,12例腱鞘巨细胞瘤的病例,同时合并有骨质改变的病例的临床病史资料,及其完整的多模态影像学资料,以提高临床对其的认识及诊断水平。
1 资料与方法
1.1 临床资料收集11例合并有骨质改变的腱鞘巨细胞瘤患者11例,1例术后复发恶变为恶性腱鞘巨细胞瘤的患者1例,男性患者共8例,女性患者共4例,所有患者年龄范围11~68岁,平均年龄39岁。接受X线检查的患者有7例,接受CT检查的患者有5例,接受MRI检查的患者有11例。临床病史详见表1。
1.2 影像学检查X线摄影包括正位、侧位平片,曝光条件根据病变部位,采用DR设备默认参数摄影。选择美国通用电气GE公司所生产的64排螺旋CT来采集CT检查数据(lightspeed VCT,GE medical systems,milwaukee,WI,USA),扫描参数依据不同部位情况而定,获取软组织窗及骨窗数据,后利用薄层图像行2D及3D 重组。选择德国西门子公司3.0 T MR采集MRI数据(magnetom verio,siemens medical systems,erlangen,germany) 扫描仪,根据扫描部位不同选择相应线圈,采用T1WI自旋回波(spiral echo,SE) (TR 450~550ms,TE 9~20ms)、T2WI快速自旋回波(fast spiral echo,FSE) (TR3000~4500ms,TE 80~100ms)、T2WI抑脂序列(STIR) 序列采集轴位、冠状位或矢状位扫描数据。
1.3 影像学分析所有采集的X线、CT及MRI图像数据,交由2名高年资、具有10年以上影像诊断工作经验的副主任医师,各自独立进行回顾性影像征象解读,当2人诊断意见不同时,通过及时协商形成统一一致意见。影像征象解读的内容包括:病变的部位、病变的大小、病变的形态、病变的边界、病变的密度、病变的信号改变、病变周围的骨质改变情况(骨皮质受压、边缘硬化;骨皮质侵蚀破坏、囊腔形成;病灶周围骨质的溶骨性改变),及其对周围软组织相应的继发性改变。
2 结果
选取的12例本病患者中,术后病理结果提示,5例患者病灶为局限型GCTTS,7例患者病灶为弥漫型GCTTS。所有12例患者的发病部位病例都是单侧肢体/关节,其中左侧的病灶有5例,位于右侧的病灶7例。各病例详细发病部位及主诉见表1。1例患者有外伤史。11例患者为首次发病,1例患者为术后复发。
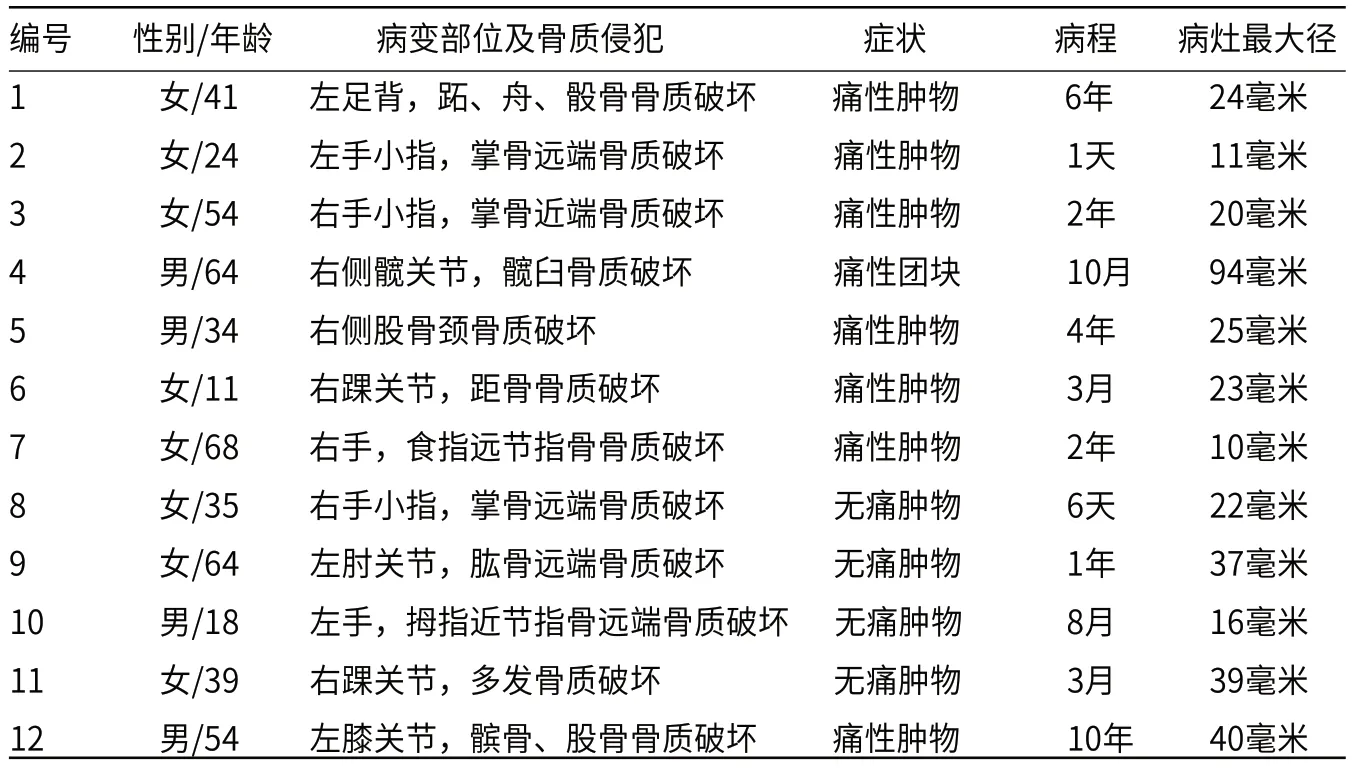
表1 各病例临床病史
2.1 X线平片、CT表现及MRI表现等线7例患者行X线检查,5例患者行CT检查,11例患者行MRI检查。所有病例均可以观察到不同程度骨质破坏表现。1例位于左足(图1A),1例位于左手拇指(图2A),可见明显硬化缘,骨旁软组织肿块形成。1例位于右侧髋关节者,骨质破坏区域未见明显硬化边,软组织肿块内见病理性钙化(图3A)。软组织病灶最小约11mm,最大约94mm,6例未见明显钙化及骨膜反应。11例行MRI检查,所有患者均可见关节旁/内软组织肿块或骨内软组织肿块,7例呈圆形、卵圆形(图2、图3),4例呈多结节状(图1、图4),4例呈浸润性生长(图3A~D)。较骨骼肌信号,11例患者于T1WI呈低-等低信号(图1B、2B、4B),2例病灶在T2WI上呈低-等低信号,6例在T2WI呈等/高信号,3例呈高低混杂信号(图1C、3B、4A),其中2例病灶内见T1WI、T2WI “双低信号”(图4A、图4B),2例病灶DWI呈高信号、ADC呈等信号为主,少量低信号(图3C、D)。8例病灶合并周围软组织水肿(图3B、4A)。。各病例影像表现详见表2。
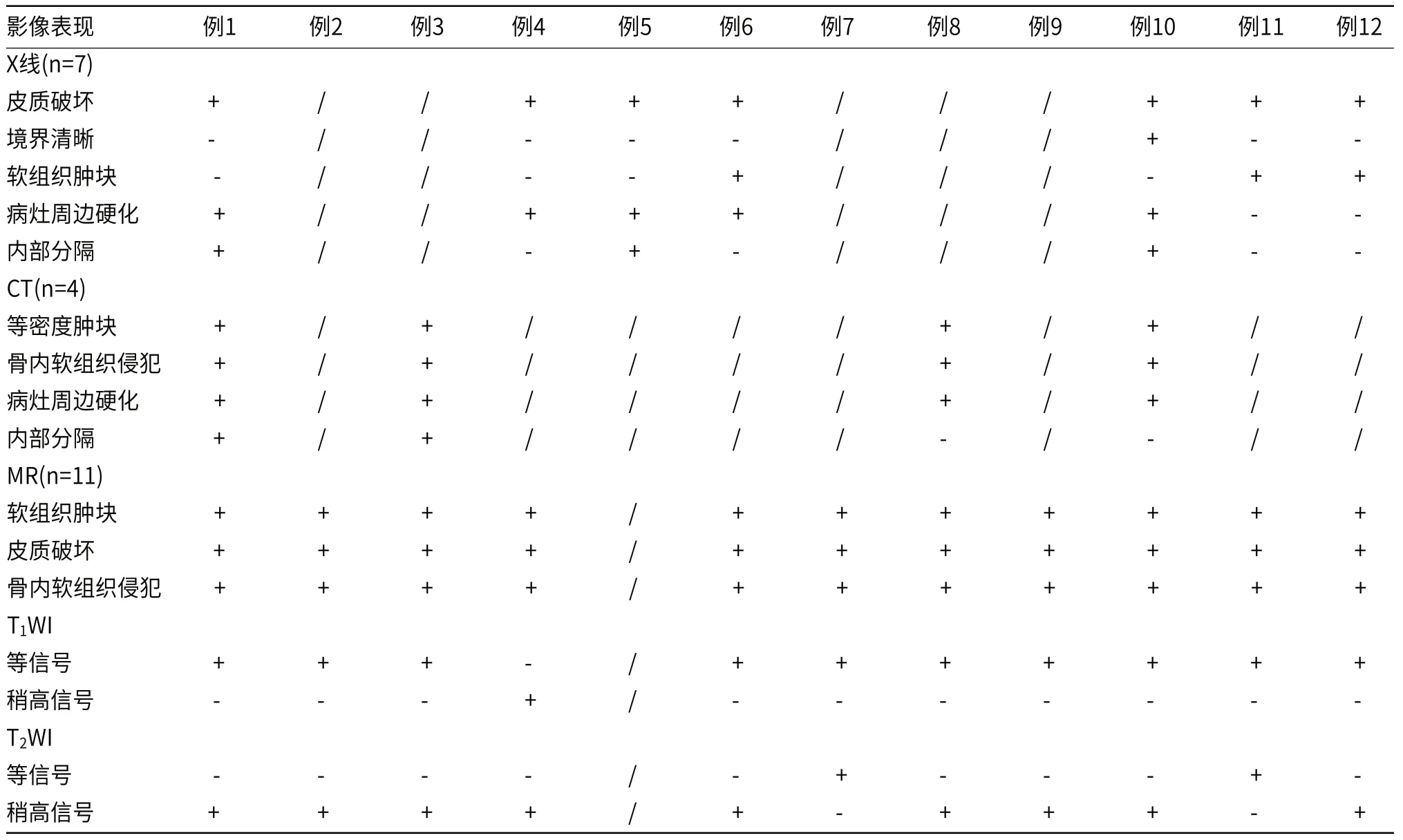
表2 各病例影像表现
2.2 手术及病理表现12例住院患者都在我院骨科接受了相应的手术治疗,手术方式均采取病灶主体切除,及周边骨质病灶刮除术。手术切除的瘤体,多呈现不规则形状,呈现灰白色、黄色或棕色,质地多较韧。显微镜下病理切片的表现多种多样,取决于单核细胞、多核细胞、泡沫样吞噬细胞、含铁血黄素巨噬细胞和基质量的构成比例,单核细胞的梭形化及裂隙样结构明显,大小形态较一致,含铁血黄素含量较少,泡沫细胞呈片、巢状 (图2E)。
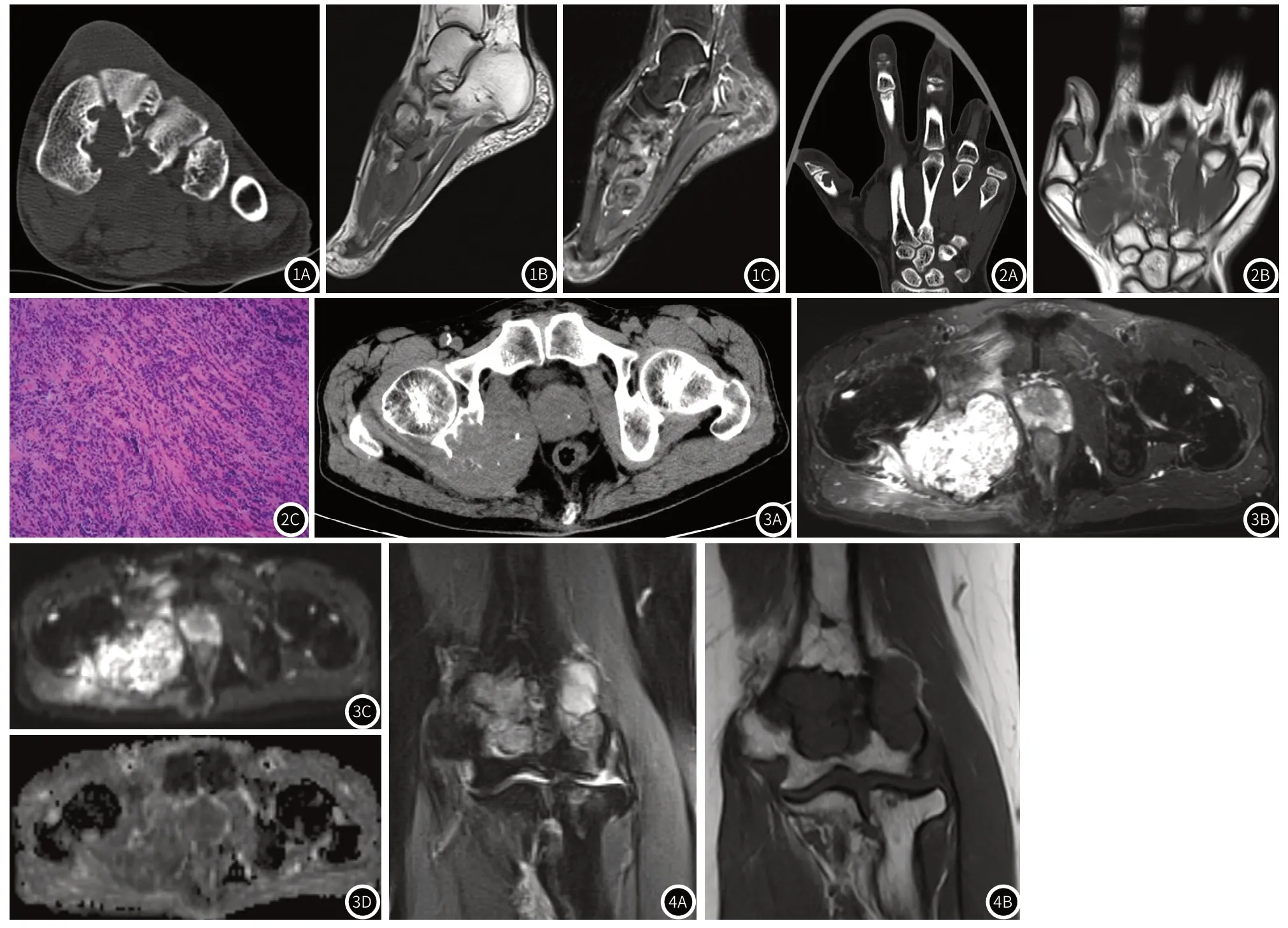
图1A~图1C 女,41岁,左足背两次肿瘤术后,左足X线平片、CT及MR平扫。图1A:左足CT平扫,左足第1、2、3楔骨近端骨质破坏,可见硬化边;图1B、图1C左足MRI平扫矢状位,骨质破坏周围软组织肿块影,境界模糊,T1WI呈等、稍低信号,T2WI呈混杂等、稍高信号。图2A~图2C 男,18岁,左手拇指肿物,左手平片及CT、MR平扫。图2A左手CT平扫冠状位重建,可见拇指近节指骨远端骨质破坏,周围可见硬化边,图2B左手MRI平扫冠状位示拇指近节指骨远端骨质破坏区域软组织肿块影,T1WI呈等信号。图2C镜下(HE ×100):含铁血黄素沉积和大量成纤维细胞、单核细胞、多核巨细胞。图3A~图3D 男,64岁,自觉右臀部包快,痛觉明显6月余,骨盆平片及MRI平扫。图3A骨盆CT平扫软组织窗轴位及图3B图3D骨盆MRI平扫可见右侧髋臼、坐骨部分骨质破坏,周围可见软组织团块影,境界模糊不清,T2WI呈混杂高信号,DWI呈混杂高信号,ADC呈等、低信号,团块周围软组织水肿.图4A~图4B 女性,64岁,左肘关节肿物,左肘关节MRI平扫。左肘关节 MRI平扫冠状位成像,肱骨远端骨质破坏,可见软组织影,境界模糊不清,T1WI呈T1WI呈等信号,T1WI呈等、稍高信号,周围肌肉组织水肿。
3 讨论
3.1 流行病学文献报道,GCTTS好发于30~50岁青壮年,女性多见。本组病例发病年龄11~68岁,平均39岁,男女比例为 1:2[1-2]。有文献报道从症状出现到确诊一般2年左右。GCTTS是最常见的手腕关节软组织良性肿瘤,约占74%左右,足和踝关节的发病率约为9%[2],也可见于四肢大关节(肩、轴、髋及膝关节),亦可发生于颞骨和颞下颌关节等处[4]。本组病例大部分发生于四肢大关节,可能与弥漫型较局限型更多发生于四肢大关节、易引起骨质改变有关。只有5%的病人在最初确诊之前有外伤病史[3-7]。
3.2 临床特点GCTTS的病因及发病机制不明确,通常认为创伤、炎症、代谢疾病及肿瘤病因学都是可能的致病因素。基于GCTTS有恶变倾向这一理论基础,大部分学者认为GCTTS是具有局部侵袭性潜能的良性肿瘤性病变,有文献报道,部分研究人员回顾性分析了复发与病灶位置之间的关系,发现原发于伸肌腱的病灶,复发率较原发于屈肌腱及关节囊的病灶高,本组病例中发生于左足者,术后病理确诊为足背侧伸肌腱的GCTTS,恶变为 MGCTTS。GCTTS早期多表现为位于关节周围、无痛性软组织结节,或者肿块,瘤体生长速度缓慢,部分病灶可继续发病变部位关节功能障碍[7-8]。手术切除是GCTTS首选治疗方法,但GCTTS生长活跃,术后容易复发。有学者认为伴骨质改变的GCTTS,具有侵袭性强的病理生理学特点,导致术后有极大概率复发,复发率约10%~50%。文献报道采用显微镜下切除病灶及其卫星灶,对于预防复发具有很好的预后效果[9-12]。
GCTTS根据发生的部位(大关节/小关节、关节内/关节外)和生长方式(弥漫性/局限性),可分为局限型和弥漫型两类[2,5]。本组病例中局限型5例、弥漫型7例,可能与弥漫型较局限型更具侵袭性,易引起骨质改变有关,文献报道,局限型多见于手指与腕关节,弥漫性多见于膝关节、髋关节、踝关节及肘关节,与本文统计相符[3,4,6]。文献报道,骨质改变主要包括外源性骨质侵蚀、骨退行性改变、囊性/囊样骨质改变、骨质硬化、骨皮质反应、骨质破坏等。其中,骨质退行性改变较为多见,超过半数病例。骨质侵蚀这一征象,下肢多见于上肢,文献报告骨质侵蚀见于60%的脚趾病例和33%的足和踝关节病例,而仅见于25%的手指病例[4-10],与本组病例相符,本组各病例中,均可见不同程度的骨质退行性改变,而骨质侵蚀破坏仅出现在足和髋关节,笔者考虑这一现象是否与下肢负重关节有关,骨质修复的速度,慢于病灶进展造成的骨质侵蚀,这一推论尚需进一步收集病例总结分析。囊性/囊样骨质改变,文献报告多于关节处的骨质侵蚀有关,多见于髋关节和踝关节[6,8,10],这一结论与本组病例不符,可能是由于收集病例较少,也需要笔者进一步收集关节病例总结分析。
3.3 病理表现手术切除的标本,肉眼观察,瘤体病灶,多表现为致密、黄色、结节或肿块样软组织。镜下肿瘤切片,可以观察到瘤体内滑膜细胞的不规则增生,组织细胞的大量聚集,多核巨细胞呈破骨细胞样改变,同时可以观察到富含含铁血黄素的巨噬细胞,纤维组织不同程度的生长为特征的透明化改变。局限型GCTTS瘤周多有包膜,而弥漫性GCTTS多由肌腱腱鞘包裹[11-12]。
3.4 GCTTS继发骨质改变的影像表现GCTTS影像学上可表现为软组织肿块及邻近骨质改变,骨质改变在手及髋关节更加明显,非承重部位的骨质破坏具有重要提示意义[12];由于含铁血黄素的沉着,使得沉积部位的软组织肿块,于CT平扫图像上,表现为稍高密度影.不同程度的骨质改变见于本组各病例中,9例表现为邻近骨皮质受压改变,边缘见明显硬化缘,这可能与肿瘤长期在狭小的空间生长,骨皮质受压有关,上述骨质改变并不意味着病程进展,只是骨质阻碍了病灶的生长;3例表现为骨皮质侵蚀破坏,这是因为GCTTS中的多核巨细胞与破骨细胞具有相似的抗原特性及功能,多核巨细胞能溶解骨皮质,最终到达骨髓腔[13-14]。在20%-30%的病灶内可以发现病理性钙化[3,6-7,11];本组一例位于髋关节的病灶(图3),病灶内部可见到病理性钙化,表现为沙砾样高密度影,境界模糊,邻近右侧髋关节的骨质中断破坏,没有明显的硬化边,病灶周边软组织广泛水肿。
X线检查在本病的诊断中,作用有限,当病灶较小,或密度与邻近软组织接近时,或无明显邻近骨质破坏时,X线检查可无阳性征象[11]。本组7例患者首次检查,X线仅提示患处可疑软组织密度影,无法明确病灶大小范围,及是否合并周边有无骨质侵犯,后续完善了CT和MRI检查。
多排螺旋CT可以很好的显示病变区域的骨质改变,具有极高的空间分辨率,并可以进行三维重建的后处理,全方位展示瘤体与骨质的关系,并且可以突出骨质病变,包括皮质穿透、骨小梁中断,骨性分隔及病理性钙化[14]。本组12例患者中,局灶性GCTTS所导致的骨质破坏,多可见骨质硬化边,提示病程缓慢,而弥漫性GCTTS所导致的骨质破坏,没有观察到明显的骨质硬化边。另外,通过查阅文献,病灶不断增大导致邻近骨质受压凹陷移位比较多见,但是溶骨性腔隙的形成却比较罕见(图1A、图2A),这一征象与肿瘤复发有较高相关性[11],本组一例发生于足背的病例,曾因相同部位软组织肿瘤接受过两次手术切除(图1)。
MRI的多方位成像可以更好地显示病灶境界、成分,具有更高的敏感性及特异性,同时,MRI通过多种成像序列及功能检查序列的成像,对提示病变的良恶性,明确病灶范围,也有利于外科手术治疗及改善预后[14]。通过对国外多篇回顾性文献研究分析,笔者认为,局限性GCTTS多表现为境界清楚的,部分或完全包绕肌腱的肿块,而弥漫性GCTTS,境界较局限性GCTTS欠光整,生长方式较前者更具有侵袭性,表现为多结节样、不规则形态。典型GCTTS由于含有含铁血黄素成分,在T1WI和T2WI呈现低信号,弥漫性GCTTS的信号更为混杂[13-16]。根据含铁血黄素、出血及胶原纤维含量的不同,T2WI可表现为低、中及混杂信号。当病灶含有较少含铁血黄素及许多胶原纤维时,T1WI及T2WI信号较骨骼肌信号略高(图1、图3、图4);相反地,当病灶含有很多含铁血黄素及较少胶原纤维时,T1WI及T2WI信号较骨骼肌信号相似或略低。
3.5 GCTTS继发骨质改变的鉴别诊断韧带样瘤:文献报道为一种多见于肌肉、腱膜、深部筋膜的低度恶性肿瘤性病变[2],本病多见于25~40岁的女性患者,并且多见于育龄期妇女,其中,需要与GCTTS鉴别的是腹外型韧带样瘤,CT平扫,较肌肉密度,病灶表现为等或略低密度,囊变、坏死及钙化表现少见,增强扫描呈不均匀中度强化,MRI平扫,T1WI序列呈等、稍高信号,T2WI序列表现为高信号为主,病灶内部可见条带样低信号,组织学上,该地信号影,提示含有纤维组织或胶原沉积。
色素沉着绒毛结节性滑膜炎:因本病与GCTTS,镜下结构均有含铁血黄素沉积,难以鉴别,部分研究人员据此认为,GCTTS与本病是发病部位不同,病变程度也不同的同一大类疾病。本病更易累及膝、髋等大关节,术中表现为特征性的、关节内滑膜弥漫性、增生呈“苔藓样”的改变,同时图像显示有大量关节腔积液,并于积液内,可见到特征性的、形态不规则、T1WI序列和T2WI序列均表现为低信号的含铁血黄素沉着[8];而GCTTS更易累及小关节。但本组病例中,1例位于膝关节、2例位于髋关节,与本病鉴别较为困难。
腱鞘纤维瘤:多见于40岁左右男性患者上肢,临床症状表现为无痛性的、生长缓慢的、活动度低的软组织肿块,可有弹响,病灶较大时,部分病例可出现神经受压体征(如腕管综合征等),MRI检查T1WI序列多表现为低到中等信号,信号不均,T2WI序列多表现为低到高信号,信号不均,增强扫描轻度或明显强化,取决于病灶组分的构成[6]。
腱膜纤维瘤:一种罕见的、良性的、具有局限侵袭性的成纤维性软组织肿瘤,男性多见于女性,好发于四肢远端,如手指、脚趾,罕见于颈部及下肢,生长分为早期(浸润性、破坏性生长,缺乏钙化)和晚期(生长致密、结节状改变,钙化明显,可见软骨形成)两个阶段,所以影像学表现多样,平片多可见软组织内肿块影,可见不同程度的点状钙化灶,邻近骨质侵蚀罕见,CT检查可以明确显示病灶的钙化区域,及其病灶与邻近骨质的关系,MR检查,T1WI序列多为等或低信号,T2WI序列为不均匀的高信号,内部钙化灶表现为低信号[14]。
滑膜结核:本病患者多有肺结核原发病史及结核中毒的临床体征(例如低热、盗汗等);滑膜结核发病部位首先多位于椎体,其次是大关节(髋、膝关节等),可表现为典型的冷脓肿,脓肿壁增强扫描明显强化,X线及CT检查病变部位多可见钙化,另外实验室检查也可以提示结核感染[9]。
结节性筋膜炎:文献报道为所种良性的、自限性的病变,多见于30~~40岁青壮年,老人儿童少见,病灶质地较硬,活动度大,与皮肤无粘连,界限不清,一般表现为单发,前臂发病多见。本病分为三型,最常见为筋膜型,其次是皮下型及肌肉型。CT检查病灶多于肌肉密度相近,MR信号与病灶构成有关,粘液/细胞型筋膜炎T1WI较肌肉呈等信号,T2WI呈稍高信号,纤维型较肌肉呈稍低信号[11]。
滑膜骨软骨瘤病,文献报道为一种生长缓慢的、良性的、滑膜病变,本病多见于中年男性,发病部位,多见于关节的滑膜、滑囊或腱鞘内,主要的病理学表现是化生的滑囊组织、滑膜内发现软骨成分或出现骨软骨结节[13,18];可以同时合并有游离体的慢性良性关节疾病,游离体是本病的特征性影像表现,游离体CT检查表现为中心密度相对较低,周围有钙化或骨化阴影。本病一般无骨质破坏。MR可见明显的滑膜增厚并强化,大量关节腔积液,累计关节囊、滑膜囊及腱鞘,特征性的软骨结节,T1WI序列呈等、低信号,T2WI序列钙化灶呈低信号,非钙化成分呈中、高信号。
痛风结节:本病好发部位位于第1跖趾关节,多呈偏心性“穿凿样”骨质破坏,部分病例CT可见痛风石,T2WI软组织肿块因炎性水肿,信号较高,实验室检查多可发现高尿酸血症,结合临床病史有助于两者鉴别[13]。
滑膜肉瘤:多见于四肢大关节,膝关节最多见,多数病例与腱鞘、肌腱关系密切,病灶体积较大,具有恶性肿瘤特征性的钙化、囊变、坏死及出血征象。伴骨质改变的GCTTS,特别是恶性的GCTTS,需要与滑膜肉瘤等其他间叶性肉瘤鉴别[16-17],后者病程较短,病灶生长速度较快,临床症状显著,T1WI呈中等信号、T2WI呈中等或高信号,增强扫描病灶多表现为不均匀明显强化,分隔多无强化表现,CT检查病灶内可见病理性钙化。
促纤维结缔组织增生性纤维母细胞瘤:文献报道是一种良性肿瘤性病变[14],多表现为无症状性肿块,肿块较大时,压迫周围血管神经,可有疼痛的表现,病灶多见于四肢,可累及筋膜,骨质侵犯罕见,T1WI序列、T2WI序列呈低信号,增强扫描表现为轻度强化。
综上所述,GCTTS是一种良性非骨源性增生性病变,伴骨质改变的GCTTS发病率极低,容易与原发性骨肿瘤混淆,借助多模态影像,可以发现一些具有鉴别诊断意义的影像特征。仔细阅片并结合临床病史,充分利用功能成像序列,后处理软件进行多方位重建,对于提高本病诊断准确率有极大的推动作用。
