新冠肺炎(COVID-19)临床信息及胸部CT影像表现的初步探讨及文献复习*
2023-01-16唐茂文雷平贵李方燕
唐茂文 雷平贵 李方燕 邹 迅 焦 俊 余 晖,*
1.贵州医科大学医学影像学院 (贵州 贵阳 558099)
2.贵州医科大学附属医院医学影像科 (贵州 贵阳 550004)
2019年12月以来,经患者气道上皮细胞分离病原体证实为一种新冠状病毒(2019 novel coronavirus,2019-nCOV)。于2020年2月7日经国家卫健委命名为“新冠肺炎”(novel coronavirus pneumonia,NCP)。于2020年2月12日,国际病毒分类委员会将其引起的肺炎命名为“冠状病毒病”(conronavirus disease 2019,COVID-19)[1-3]。近年来,人类遭受了多次的冠状病毒感染,如2003年全球流行的传染性非典肺炎(severe respiratory syndrome,SARS)、2012年发生的中东呼吸综合征(middle respiratory system,MERS)及2019年的COVID-19[4-6]。既往研究显示,COVID-19具有人传人的流行传染性证据,COVID-19平均潜伏期大约5.2天(95%置信区间:4.1~7.0天),该疾病的R0是2.2,这就意味着平均每个感染了COVID-19的患者可以传染2.2个人(95%置信区间:1.4-3.9)[6]。因此,精准诊断COVID-19感染非常重要。目前,诊断COVID-19的“金标准”是核酸检测,通过实时逆转录聚合酶链反应(real-time reverse transcriptase polymerase chain reaction,RT-PCR)检测出新型冠状病毒的DNA而确诊为COVID-19感染。但是,最近的多项研究显示,并不是所有的COVID-19最初核酸检测都是阳性,那么胸部CT影像检查则扮演着十分重要的角色[7-8]。因此,RT-PCR和胸部CT影像学检查对COVID-19感染诊断是相互印证和补充,对精准诊断COVID-19感染具有十分重要意义。因此,COVID-19具有明显人传人的特性,对COVID-19进行精准地检测及评估迫在眉睫;目前并不是所有的COVID-19患者的最初核酸检测都是阳性结果,这些最初核酸检测阴性的患者仍然具有传染性,对健康人及家庭成员造成威胁;同时,除了胸部CT影像数据信息外,COVID-19患者具有诸多的临床症状(如发热、咳嗽、腹泻、乏力等临床表现)、生化检查、疫区暴露史等信息[9-11]。本研究拟收集我院COVID-19感染的病例,初步分析COVID-19的临床生化检查及胸部影像表现,结合既往文献,探讨临床生化检查与胸部CT影像特征对COVID-19的诊断价值。
1 材料与方法
回顾性收集了我院2020年1月16日至2020年2月22日的COVID-19肺炎患者的临床生化检查及胸部CT影像数据。
1.1 临床数据收集
1.1.1 是否存在疫区暴露史:直接接触野生动物;疫区旅游或者居住;与感染者密切接触;无确切暴露史。
1.1.2 临床表现:发热;咳嗽;胸闷;乏力;腹泻;气短;头痛;喉痛;腹泻;呕吐;鼻塞等。
1.1.3 实验室检查 白细胞计数(10^9/L)、中性粒细胞百分比(%)、淋巴细胞百分比(%)、单核细胞百分比(%)、嗜酸性粒细胞百分比(%)、嗜碱性粒细胞百分比(%)、中性粒细胞绝对计数(%)、淋巴细胞绝对计数(%)、单核细胞绝对计数(%)、嗜酸性粒细胞绝对计数(%)、嗜碱性粒细胞绝对计数(%)、红细胞计数(10^12/L)、红细胞压积(%)、平均红细胞体积(fL)、平均红细胞血红蛋白含量(pg)、红细胞体积分布宽度(%)、平均血小板体积(fL)、血小板压积(%)、血小板分布宽度(fl)、凝血酶原时间(秒)(s)、活化部分凝血酶时间(比率)、纤维蛋白原(g/l)、凝血酶时间(秒)(s)、血红蛋白(g/L)、平均红细胞血红蛋白浓度(g/L)、血小板计数(10^9/L)、凝血酶原活性(%)等。同时比较与分析胸部CT结果阳性和阴性之间的差异。
1.2 胸部CT影像的评估由两位对胸部影像诊断具有丰富经验的影像科医师共同阅片,当两个人的意见不一致时,共同商议胸部CT的影像表现,内容包括如下:(1)胸部CT是否异常;(2)CT影像表现:病变分布情况(无异常、胸膜下分布、胸膜下及向心性分布)、病变累及的肺叶数、病变显著分布的肺叶、磨玻璃密度灶(有或无)、支气管血管束增粗(有或无)、纤维灶(有或无)、肺实变(有或无)、胸腔积液(有或无)、纵隔淋巴结增大(有或无)。
1.3 统计学分析采用SPSS 20.0统计软件进行统计分析。患者的性别、病变的分布、病变累及的肺叶数、病变显著分布的肺叶、是否存在磨玻璃密度灶、支气管血管束增粗、肺纤维灶、实变灶、胸腔积液及纵隔淋巴结采用N%来表示;患者的年龄、白细胞计数(10^9/L)、中性粒细胞百分比(%)、淋巴细胞百分比(%)、单核细胞百分比(%)、嗜酸性粒细胞百分比(%)、嗜碱性粒细胞百分比(%)、中性粒细胞绝对计数(%)、淋巴细胞绝对计数(%)、单核细胞绝对计数(%)、嗜酸性粒细胞绝对计数(%)、嗜碱性粒细胞绝对计数(%)、红细胞计数(10^12/L)、红细胞压积(%)、平均红细胞体积(fL)、平均红细胞血红蛋白含量(pg)、红细胞体积分布宽度(%)、平均血小板体积(fL)、血小板压积(%)、血小板分布宽度(fl)、凝血酶原时间(秒)(s)、活化部分凝血酶时间(比率)、纤维蛋白原(g/l)、凝血酶时间(秒)(s)、血红蛋白(g/L)、平均红细胞血红蛋白浓度(g/L)、血小板计数(10^9/L)、凝血酶原活性(%)采用平均值(标准差)中位数(最小值-最大值)来表示。对于COVID-19胸部CT的阳性与阴性的生化检查之间的比较采用Kruskal Wallis秩和检验。P<0.05认为差异具有显著统计学意义。
2 结果
2.1 COVID-19患者的一般资料总共入选14例患者的临床资料与影像学资料。患者的平均年龄为46.5岁,标准差为18.77,中位数为49.50岁,患者年龄范围为12.00~83.00岁。其中男性8例(57.14%),女性6例(42.86%)。8例患者具有武汉的旅行史(57.14%),6例患者具有COVID-19密切接触史(42.86%)。7例患者出现发热(50.00%),7例患者出现咳嗽(50.00%),2例患者出现头痛(14.29%),3例患者出现乏力(21.43%),1例患者出现酸痛(7.14%),3例患者出现腹泻(21.43%),无症状患者2例(14.29%)。
2.2 胸部CT影像分析了14例患者的胸部CT影像。14例患者中,其中4例的胸部CT检查结果为阴性。4例的影像表现主要在胸膜下分布(28.57%),6例影像表现分布均在胸膜下及向心性分布(42.86%)。累及4叶以上的病例有8例(57.14%),9例的影像表现累及右肺下叶(64.29%)。胸部影像表现中,主要有磨玻璃密度灶(64.29%,见图1)、支气管血管束增粗(64.29%)、纤维灶(50.00%)、实变灶(57.14%,见图2),大部分患者无胸腔积液(85.71%)及纵隔内淋巴结增大(100.00%),见表1。

表1 胸部CT影像表现结果

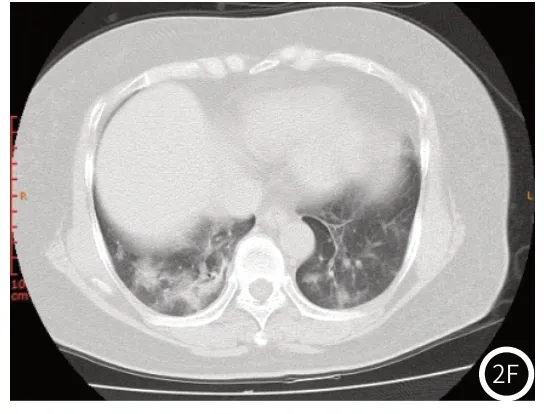
图1 图1A~图1D:女性,53岁,无发热,咳嗽2天。胸部CT表现右肺下叶胸膜下可见半瓶子磨玻璃密度灶,局部可见实变双侧胸腔未见积液征象。图2 图2A~图2F:男性,51岁,发热、咳嗽1天。胸部CT表现示双肺实质内可见多发斑片状、片状磨玻璃密度灶及实变灶,累及5个肺叶,右肺下叶病变分布较为显著,局部伴有纤维索条、支气管血管束增粗,无明显胸腔积液。
2.3 生化检查比较胸部CT检查阳性10例与胸部CT检查阴性4例的生化检查,仅纤维蛋白原在两者间差异具有显著统计学意义(P<0.05),余其它生化检查结果无显著统计学意义,见表2。
3 讨论
目前,诊断COVID-19的“金标准”是核酸检测,通过RT-PCR检测来确诊为COVID-19感染[7,11-12]。但是,最近的多项研究显示,并不是所有的COVID-19最初核酸检测都是阳性[11],那么胸部CT影像检查则扮演着十分重要的角色。COVID-19的诊断信息需要考虑到5方面的内容:COVID-19暴露史、核酸检测结果、临床症状、胸部CT影像表现及生化检查[8,13]。本研究分析了我院14例患者的影像学检查、生化检查等5方面的资料,我们的研究结果显示,发热和咳嗽是COVID-19患者最常见的临床症状,胸部CT影像表现主要为磨玻璃密度灶、支气管血管束增粗、纤维灶、实变灶,胸腔积液及纵隔内淋巴结增大少见。而在生化检查中,纤维蛋白原在胸部CT检查阳性的患者中要高于胸部CT检查阴性的患者。
新冠肺炎的精准诊断中,COVID-19的暴露史需要考虑到,包括直接接触野生动物、疫区旅游或者居住及与感染者密切接触。既往的研究显示,大约75%的患者具有疫区流行病史或者密切接触史[14]。因此,在诊断COVID-19时,需要考虑到COVID-19的暴露史,这对诊断COVID-19具有重要的作用。同时,尽管RT-PCR是诊断COVID-19的“金标准”,但并不是所有的患者的核酸检测结果均为阳性[13]。所以,胸部CT检测对COVID-19的诊断发挥着重要的作用,胸部CT与核酸检测结果对COVID-19的诊断可以相互印证与补充。在我们的研究中,14例患者的核酸检测结果均为阳性,其中4例患者的胸部CT结果阴性的。但这4例患者均有与感染者密切接触病史,后经核酸检测为COVID-19感染阳性。因此,当患者有COVID-19的暴露史时,尽管CT表现为阴性,需结合其他临床检测指标综合考虑。
新冠肺炎的胸部CT影像表现主要表现为磨玻璃密度灶、实变灶、磨玻璃与实变灶并存及间质性改变。新冠肺炎的影像表现主要包括四个阶段:早期、进展期、重症期及消散期,早期的影像表现主要为磨玻璃密度灶,发病部位最常见的位于右肺下叶[12,15]。在1-2周的发病时间,病变主要弥漫性分布双肺,特别是分布在双肺下叶,此时的胸部CT表现主要为磨玻璃密度灶夹杂着实变灶。发病大约3周以后,肺实质会出现间质性改变及纤维灶,同时会出现磨玻璃密度灶及实变灶[14]。胸腔积液及纵隔内淋巴结肿大少见。我们的研究结果显示,病变累及右肺下叶的患者达到64.29%。主要的胸部CT影像表现有磨玻璃密度灶、支气管血管束增粗、纤维灶、实变灶。
本研究具有一定的局限性。本研究样变量小,需要进一步扩大样本量来证实研究结论。既往的研究显示,淋巴细胞计数降低[14,16-17]。而在研究中,生化检查中淋巴细胞计数差异在胸部CT检查阳性与阴性间无显著统计学意义,主要跟样本量及统计学方法的有关,在以后的研究中,我们需要扩大样本量及利用不同的统计学方法来分析。新冠肺炎的诊断需要结合患者的暴露史、临床信息、生化检查、核酸检测结果及胸部CT表现,如何联合这些信息进行综合判断需要进一步分析。
综上所示,新冠肺炎的影像表现具有一定的特点,但是需要结合临床信息进行综合分析以达到精准诊断。
