3D slicer在破裂颅内动脉瘤伴血肿手术治疗策略中的应用
2023-01-11黄伟豪陈东明曾振谋
黄伟豪,陈东明,曾振谋
台山市人民医院神经外科1、放射科2,广东 江门 529200
颅内动脉瘤破裂会造成患者颅内出血,其发病率及致残致死率均较高,给患者生命健康带来严重威胁。动脉瘤破裂后,血液会流入到蛛网膜下腔中,从而引发蛛网膜下腔出血,血液进一步进入到邻近脑组织,最终造成脑内血肿,颅内动脉瘤破裂合并脑内血肿的发病率高达15%左右[1-2]。颅内动脉瘤破裂合并脑内血肿疾病常通过开颅手术来清除脑内血肿,明确动脉瘤相关解剖特征及血肿具体位置,对于提高手术成功率具有重要意义。在临床上,以往常采用传统CT定位技术确定血肿位置及体积大小,而且头颅CTA重建动脉瘤后无法与脑内血肿融合,临床应用效果一般。近年来,随着医学技术的不断发展,3D slicer定位技术及三维重建技术被越来越多地运用到临床治疗中[3-4]。本研究通过对我院收治的颅内动脉瘤破裂伴脑内血肿患者采用传统CT定位血肿及CTA重建动脉瘤和3D slicer三维重建血肿及重建动脉瘤并图像融合技术进行对比分析,以探究3D slicer三维重建技术的临床效果,现报道如下:
1 资料与方法
1.1 一般资料 回顾性分析2019年1月至2022年2 月期间台山市人民医院神经外科收治的60 例颅内动脉瘤破裂伴脑内血肿患者的相关资料。纳入标准:(l)经影像学诊断为颅内动脉瘤破裂伴脑内血肿者;(2)基底节区脑出血者;(3)病历资料完整且能随访调查者。排除标准:(1)有脑梗死、脑出血史者;(2)因外伤、动静脉血管畸形等造成脑出血者;(3)需要复杂的全面监测和处理的严重心肺疾病者;(4)有精神病史者;(5)病历资料缺失,或无法随访调查者。将60例患者按照血肿定位技术不同分为研究组和对照组各30 例。对照组中男性 14 例,女性 16 例;年龄 43~79 岁,平均(64.2±4.1)岁;平均出血量(41.14±9.57)mL。研究组中男性15例,女性15例;年龄41~80岁,平均(63.6±4.2)岁;平均出血量(41.52±10.43)mL。两组患者的一般资料比较差异均无统计学意义(P>0.05),具有可比性。本研究经我院医学伦理委员会批准,且在征得患者本人及家属的同意下进行。
1.2 研究方法
1.2.1 对照组 该组患者采用传统CT 定位及CTA 重建动脉瘤。具体方法:使患者进行CT 扫描检查,根据CT 扫描结果拟定血肿部位和CTA 重建结果了解动脉瘤位置,并做好常规开颅手术标记。
1.2.2 研究组 该组患者采用3D slicer三维重建血肿及重建动脉瘤并图像融合技术。具体方法:所有患者均进行CT 及CTA 扫描检查,具体操作步骤同对照组。将CT 及CTA 扫描结果传入到影像系统中,并将相关DCOM 数据输入到3D slicer 软件中。选择头颅CT的docm数据,打开Editor界面,Add Structure:选择两种颜色,005 blood,038 brain;选中阈值工具(Threshold Effect),阈值设置为55~100 HU,点击Apply;应用Save Island Effect 点击血肿中心区域,去除血肿周边多余染色,确定血肿具体位置;选中Make Model Effect 工具进行建模;建模完成后可在3D 视窗内看到建好的血肿Model,点选左上角调出菜单,点亮眼睛图标可以将CT 片与Model 融合,通过调节滑块(或鼠标滚轮),在3D 视窗可显示不同层面的融合效果。选择头颅CTA 的docm 数据,3D slicer 软件自动三维重建脑内血管,Volume Rendering 模块中查看,选择CT-AAA 或者CT-Coronary-Arteries,查看颅内动脉瘤情况,360°旋转,明确动脉瘤的相关解剖特征,包括动脉瘤的形态、位置、与载瘤动脉、分支血管的解剖关系。三维重建血肿及动脉瘤的图像融合,通过软件裁剪骨窗及血管,明确动脉瘤的相关解剖特征以及在血肿中的位置,制定动脉瘤显露及夹闭的最佳策略。
1.3 观察指标 比较两组患者的平均手术时间、术中平均出血量、动脉瘤术中再破裂发生率、术中大出血需输血次数等围术期指标,以及术后Rankin量表评分、术后12 h血肿清除率、血肿完全吸收时间、术后再出血率、术后颅内感染率。
1.4 Rankin 量表评分标准[5](1)0 分:症状完全消失,无任何功能障碍;(2)1 分:具有一定症状,但肢体、语言等方面无明显障碍,不影响正常工作和学习;(3)2 分:有轻度残疾,可自我照料日常生活;(4)3 分:中度残疾,可独立行走,但不可独立完成日常生活;(5)4分:中重度残疾,无法独立行走,日常生活需要他人照顾;(6)5分:重度残疾,长期卧床,大小便失禁,日常生活完全无法自理;(7)6分:死亡。
1.5 统计学方法 应用SPSS19.0 统计学软件进行数据分析。计量资料以均数±标准差()表示,多组均数比较采用方差分析,两两间比较采用t检验,计数资料比较采用χ2检验,等级资料比较采用秩和检验。均以P<0.05为差异具有统计学意义。
2 结果
2.1 两组患者的围术期指标比较 研究组患者的平均手术时间、术中平均出血量、动脉瘤术中再破裂发生率、术中大出血需输血次数明显少(短)于对照组,差异均有统计学意义(P<0.05),见表1。
表1 两组患者的围术期指标比较()
组别研究组对照组t值P值例数30 30平均手术时间(min)87.57±9.52 106.26±11.37 6.903 0.001术中平均出血量(mL)72.38±13.86 98.66±21.74 5.583 0.001动脉瘤术中再破裂发生率(%)3.35±0.75 4.64±0.81 6.401 0.001术中大出血需输血次数(次)1.23±0.43 2.42±0.61 8.733 0.001
2.2 两组患者术后Rankin 量表评分比较 研究组患者术后Rankin评分明显低于对照组,差异有统计学意义(Z=-1.645,P=0.021<0.05),见表2。

表2 两组患者术后Rankin量表评分比较[例(%)]
2.3 两组患者的预后比较 研究组患者术后12 h 血肿清除率明显高于对照组,血肿完全吸收时间明显短于对照组,术后再出血率、术后颅内感染率明显低于对照组,差异均具有统计学意义(P<0.05),见表3。
表3 两组患者的预后比较[例(%),]

表3 两组患者的预后比较[例(%),]
组别研究组对照组t值P值例数30 30术后12 h血肿清除率18(60.0)10(33.3)4.294 0.006血肿完全吸收时间(周)4.23±0.21 6.55±0.35 31.132 0.001术后再出血率0 5(16.7)3.875 0.018术后颅内感染率1(3.3)7(23.3)4.476 0.001
2.4 典型案例 患者女性,53 岁。临床诊断:(1)左侧大脑中动脉瘤破裂出血;(2)左侧额颞叶脑出血;(3)蛛网膜下腔出血;(4)脑疝形成。手术方式:左侧大脑中动脉瘤夹闭术+左额颞开颅去骨瓣、颞肌下减压+脑内血肿清除术,术前术后影像见图1~图4。急查头颅CTA示左侧大脑中动脉瘤,应用3D slicer软件对CTA 进行三维重建,制定手术预案,手术计划可以帮助手术医生术前充分了解动脉瘤的形态、位置,与载瘤动脉、分支血管及血肿的解剖关系,明确动脉瘤的相关解剖特征以及在血肿中的位置、手术预案包括开颅切口、骨窗、清除血肿顺序、载瘤动脉近端控制、避免动脉瘤手术中再次破裂大出血、动脉瘤夹选择等方面,手术顺利完成仍需术者精湛的手术技术,见图5~图9。

图1 术前头颅CT:左侧额颞叶脑出血

图4 术后头颅CT:术后恢复良好,血肿清除
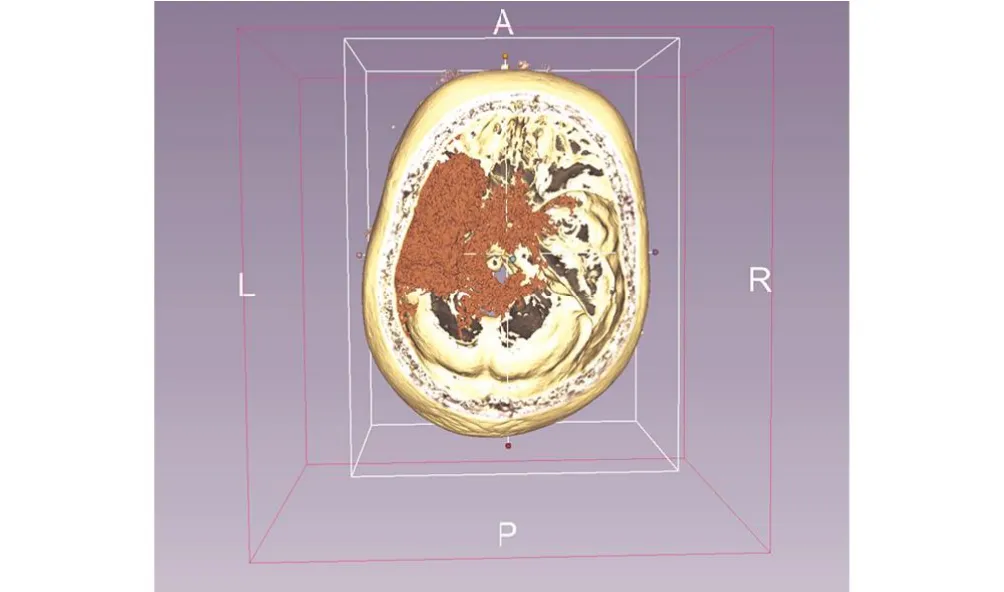
图5 3D slicer 重建左侧额颞叶脑内血肿
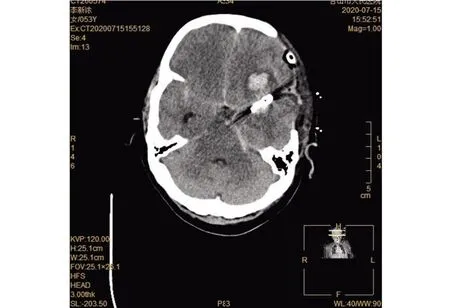
图9 术后头颅CT示动脉瘤夹闭,脑内血肿清除
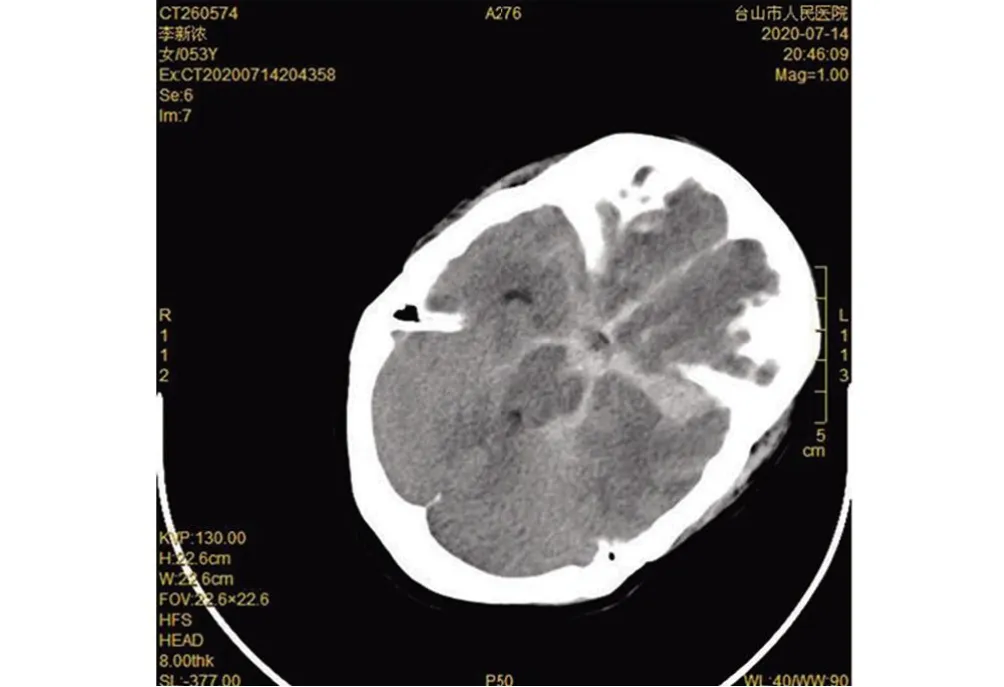
图2 术前头颅CT:蛛网膜下腔出血

图3 术后头颅CT:脑内血肿清除

图6 3D slicer 重建左侧大脑中动脉瘤360°旋转,明确动脉瘤的相关解剖特征,包括动脉瘤的形态、位置、与载瘤动脉、分支血管的解剖关系(红色箭头指示动脉瘤)

图7 3D slicer左侧大脑中动脉瘤及左侧额颞叶血肿融合
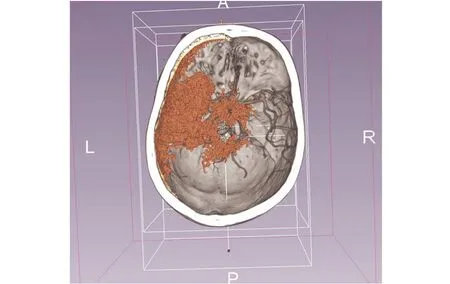
图8 3D slicer 融合颅内动脉瘤及脑内血肿后,通过软件裁剪骨窗及血管,明确动脉瘤的相关解剖特征以及在血肿中的位置,制定动脉瘤显露及夹闭的最佳策略
3 讨论
颅内动脉瘤是一种颅内动脉血壁瘤样膨出类疾病,动脉瘤极易发生破裂,在临床上常表现为蛛网膜下腔出血、脑内出血等,具有高发病率、高致残率、高致死率等特点[6-7]。颅内动脉瘤破裂形成颅内血肿后,病情相对危重,Hunt-Hess 分级通常较高,常表现为恶心、呕吐、烦躁、血压升高、头痛、意识模糊等颅高压类症状,极易造成动脉瘤二次破裂和继发性脑损伤等,给患者生命安全带来严重威胁[8-9]。
临床上,颅内动脉瘤破裂合并颅内血肿常通过显微开颅手术清除血肿和夹闭动脉瘤等方法予以治疗,术前对于明确动脉瘤的相关解剖特征以及在血肿中的位置等的准确评估对手术的成功率具有重要的意义[10-11]。早期,临床上常采用传统CT及CTA定位技术进行定位评估和出血量评估,但准确性相对较差,血肿位置及动脉瘤位置通常有一定偏差,不利于手术的准确实施,从而导致动脉瘤夹闭手术难度高,颅内血肿清除率较低[12-13]。随着医学技术的不断进步,3D Slicer三维重建技术得以广泛发展。3D Slicer是一款开源、免费和可扩展的医学图像处理和可视化的医学图像处理和分析应用平台,起源于1998年波士顿布里格姆妇女医院手术计划实验室和麻省理工学院的人工智能实验室联合发起的一个硕士论文项目,其目的在于开发一个易于使用的分析和可视化的软件。开发Slicer的最初设想是用于神经外科手术引导治疗、可视化和分析的系统,但是经过十几年的发展,Slicer 已经成为一种不仅能够应用于各种临床和临床前还能够用于非医疗图像分析的综合平台[14]。临床研究表明,目前我国医疗资源参差不齐,大多数基层医院没有立体定向及导航设备,出血动脉瘤患者又多不宜转诊,颅内破裂动脉瘤伴血肿形成增加了手术的难度和风险,应用3D Slicer对CTA进行三维重建,制定合理的手术策略,有助于手术顺利完成,降低手术风险,提高治疗效果。
本研究结果表明,采用3D slicer技术的患者,其平均手术时间、术中平均出血量、动脉瘤术中再破裂发生率、术中大出血需输血次数、血肿完全吸收时间均明显少(短)于采用传统CT 定位技术的患者,术后Rankin 得分情况也明显优于采用传统CT定位技术的患者,术后12 h血肿清除率为60.0%,明显高于采用传统CT 定位技术患者的33.3%,术后再出血率、术后颅内感染率分别为0、3.3%,明显低于采用传统CT 定位技术患者的16.7%、23.3%,与相关文献研究相符。究其原因,3D slicer 定位技术是一种在CT 影像的基础上,重建颅脑三维解剖结构,从而可以获取更加准确的参数指标,对于血肿的精准定位具有重要价值,具有操作方便、开源免费、不受体位影响、无需特殊设备等优势,血肿定位准确,血肿清除率高,穿刺次数少,对于患者术后神经及预后的改善具有重要作用[15]。
综上所述,在颅内动脉瘤破裂伴血肿手术中,3D slicer软件重建动脉瘤及脑内血肿技术更加准确直观,手术成功清除血肿和夹闭动脉瘤效果更好,治疗效果及预后更佳,术后颅内感染率和术后再出血率明显降低,具有临床应用价值。
