基于f-MRI成像研究经颅电刺激后三叉神经痛患者的脑神经元活动
2023-01-11李崖雪张薇薇李崖冰白泽妍高瑞雪
李崖雪,张薇薇,刘 潇,宣 威,李崖冰,白泽妍,高 松,高瑞雪△
(1.黑龙江中医药大学附属第一医院,黑龙江 哈尔滨 150040;2.黑龙江中医药大学,黑龙江 哈尔滨 150040)
三叉神经痛(Trigeminal neuralgia,TN),是表现为三叉神经分布区域突发电击样疼痛或刺痛的慢性神经病理性疼痛,严重时可影响患者的生活质量并产生自杀情绪[1]。据统计,全世界TN发病率为每年4.3~28.9人/10万人,发病年龄多集中于40岁以上,女性发病率高于男性[2]。现今其发病机制仍无确切定论,因此临床积极探寻其发病机制、寻求有效的治疗方法至关重要。作者前期基于PI3K/Akt信号通路[3]、电压门控性钾通道[4]、三叉神经节中P2Y2受体及Kv3.4表达[5]探讨了电针治疗三叉神经痛的作用机制,又基于f-MRI成像做进一步探究,现将基于f-MRI成像研究经颅电刺激后三叉神经痛患者的脑神经元活动的研究结果报道如下。
1 临床资料
1.1 一般资料
20例TN患者均来自2019年1月—2021年8月黑龙江中医药大学附属第一医院就诊患者,随机分为针刺治疗组和药物组,5名对照组患者为社会招募者,观察期间无脱落,各组患者一般资料经统计学比较,差异无统计学意义(P>0.05)。本研究已通过黑龙江中医药大学伦理审批(审批号:HZYLLKY202100302)。见表1。
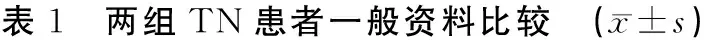
1.2 诊断标准
1.2.1 西医诊断标准 参照国际头痛学会制定的原发性TN诊断标准[6]:①单侧面部阵发性疼痛,反复发作,持续时间数秒至2 min/次;②突发剧烈的、尖锐刀割样和烧灼样疼痛;③日常活动诱发,存在扳机点;④发作后病人如常;⑤神经系统查体无阳性体征。
1.2.2 中医诊断标准 参照《中药新药临床研究指导原则》中“面痛”的诊断标准:阵发性面部剧烈疼痛,疼痛性质为烧灼、针刺或刀割样,持续时间数秒至数小时,间歇期无异常症状,可有扳机点。
1.3 纳入标准
①符合以上诊断标准;②年龄18~70岁,性别不限;③自愿参加并签署知情同意书。
1.4 排除标准
①继发性三叉神经痛患者;②因药物、手术等使神经纤维破坏和功能丧失者;③心血管、肺、肝、肾及造血系统等严重原发疾病;④备孕、妊娠与哺乳期妇女;⑤对卡马西平不耐受者或本研究应用针刺方法禁忌症者;⑥近3个月有其他临床干预者。
2 研究方法
2.1 治疗方法
2.1.1 针刺治疗组 选穴:参照《焦顺发头针》[7]确定发病对侧的运动区和感觉区下2/5部分,参照《头皮针穴名标准化国际方案》确定发病对侧额中线和额旁1线及对侧合谷穴[8]。操作:患者取坐位,常规消毒,用0.30 mm×40 mm华佗牌不锈钢针具分别在对侧运动区下2/5、对侧感觉区下2/5向下平刺2针;额中线、额旁1线分别向后沿皮刺入1针;对侧合谷穴直刺,以上进针深度均约20 mm。连接电针(电麻仪型号:BT-701型;生产厂家:上海华谊医用仪器厂),运动区下2/5两针一组,感觉区下2/5两针一组,额中线与额旁1线一组连接,合谷穴不接电针;选择密波,频率80 Hz/s,强度以患者耐受为度,连接20 min,停10 min,共留针30 min后拔针。疗程:每日早、晚各1次,20 d为1个疗程。
2.1.2 药物组 卡马西平(厂家:北京诺华制药有限公司;批号:H1022279;规格:0.2 g),服用方法:首次0.1 g,2次/d口服,每日增加0.1 g,最大用量不超过0.4 g/次,3次/d,至最佳疗效剂量维持20 d为1个疗程。
2.1.3 对照组 健康受试者无任何治疗。
2.2 观察指标
2.2.1 疼痛视觉模拟评分(Visual Analogue Scale/Score,VAS) 受试者根据自身痛感在标有0~10刻度线的尺上做标记,标记刻度越大代表疼痛越强,反之则越弱[9]。
2.2.2 发作次数 记录24 h发作次数(次/d)。
2.2.3 疗效评定标准 参考《中药新药治疗三叉神经痛指导原则》(2016)制定评价标准,根据疼痛发作频次评价临床疗效:①临床痊愈:疼痛停止,面部感觉等功能正常;②显效:发作次数减少50%以上(较治疗前);③有效:发作次数减少25%~50%(较治疗前);③无效:发作次数减少<25%(较治疗前)。总有效率为临床痊愈、显效与有效的例数之和除以总例数的百分数。
2.2.4 神经递质检测 应用放射免疫计数仪测定血浆中P物质(Substance P,SP),β-内啡肽(beta-endogenous opioid peptide,β-EP)水平,样本采集分别在治疗前和疗程结束后的清晨,取肘静脉血液3 mL左右,严格按照试剂操作说明书进行。
2.2.5 f-MRI数据的扫描与处理 本实验依托黑龙江中医药大学附属第一医院磁共振室。设备:Philips Achieva 3.0T TX双梯度多源发射磁共振机,梯度场强度40 mT/m,应用16通道并行采集头颅线圈(SENSE-NV-16),每通道为80 mHz高频模数转换器,直接数字化采样则无需模拟滤波,梯度切换率200 mT/m/ms。对照组行1次扫描,针刺治疗组与药物组受试者在治疗前后分别行1次扫描(静息态BOLD-fMRI+3DT1WI+DTI)。检测过程:检查前嘱受试者安静休息30 min,检查时将受试者头部置于头颅线圈内,用海绵垫固定头部并佩戴眼罩和防噪耳塞,尽量保持清醒且不做思维活动。扫描参数设定:功能图像采集使用FFE single-shot EPI,TR=2 000 ms,TE=30 ms,矩阵=64×64,FOV=220 mm×220 mm×143 mm,FA=90 °,层间隔=1 mm,层厚=3 mm,层数=36层,共240个时间点,扫描时间为8 min 6 s。指标处理:预处理采用基于MATLAB平台的DPARSFA软件,先去掉前10个时间点的图像,时间校正、头动矫正,再将功能图像配准到3D结构图像中,对其进行脑灰、白质和脑脊液分割。空间标准化、回归协变量、平滑、去线性漂移、去除线性趋势、去除低频生理信号和高频随机噪声。预处理后计算ALFF:用0.01~0.08 Hz带通滤波器处理每个体素去线性漂移后的时间序列,得到结果进行快速傅立叶变化后得到功率谱,开方功率谱,0.01~0.08 Hz内的功率谱平均即为ALFF,最后计算mALFF,将ALFF除以全脑所有体素的平均ALFF。
2.3 统计学处理
3 结果
3.1 两组治疗前后VAS、发作次数比较
治疗前,两组患者VAS评分、发作次数比较,差异无统计学意义(P>0.05);治疗后,两组患者VAS评分、发作次数较治疗前均降低,差异有统计学意义(P<0.05),针刺治疗组的降低程度与药物组比较,差异无统计学意义(P>0.05)。见表2。

表2 两组治疗前后疼痛强度、发作次数比较
3.2 两组疗效比较
治疗后两组总有效率均为60%,差异无统计学意义(P>0.05)。见表3。

表3 两组疗效比较 [例(%)]
3.3 3组治疗前后神经递质比较
治疗前,针刺治疗组、药物组与对照组比较,血浆SP水平升高、β-EP水平降低,差异均有统计学意义(P<0.05);治疗前,针刺治疗组、药物组患者血浆SP、β-EP水平比较,差异无统计学意义(P>0.05);治疗后,两组患者血浆SP水平降低、β-EP水平升高,与治疗前比较,差异有统计学意义(P<0.05);治疗后,针刺治疗组、药物组与对照组血浆SP、β-EP水平比较,差异无统计学意义(P>0.05)。见表4。
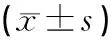
表4 3组治疗前后神经递质比较
3.4 患者治疗前后mALEF值比较
治疗前,针刺治疗组与药物组TN患者与正常受试者比较,前额叶、中央前回和中央后回脑区mALFF值升高。见表5和图1~3。图中黄红色表示正激活,由红色至黄色表示正激活程度逐渐变强。治疗后,针刺治疗组与药物组TN患者与正常受试者比较,前额叶、中央前回、中央后回脑区mALFF受到抑制。见表6和图4~6。

表5 治疗前两组TN患者与正常受试者mALFF值改变的脑区

图1 治疗前前额叶

图2 治疗前中央前回

图3 治疗前中央后回

表6 治疗后两组TN患者与治疗前mALFF值比较

图4 治疗后前额叶

图5 治疗后中央前回

图6 治疗后中央后回
4 讨论
原发性TN发病机制的研究中,有学者相继提出神经血管压迫假说[10]、电压门控离子通道[11-12]及神经递质[13]方面的学说,但至今尚无确切定论。推崇周围论的学者认为TN的发生与三叉神经区域供血血管扩张造成的机械刺激有关。另有推崇中枢论的学者,指出持续外周因子刺激可能促发三叉神经系统的中枢神经改变,从而导致TN发生[14]。研究指出,从外周感觉神经元释放的P物质(SP)参与了炎症和神经性疼痛,可将痛觉信息传入中枢,通过神经反射诱导产生疼痛,随着SP的耗竭,疼痛又消失[13]。β-内啡肽(β-EP)主要在脑下垂体前叶产生类似吗啡作用的肽,它通过血液循环,与遍布全身的特定阿片受体相互作用,这种肽通过抑制外周躯体感觉纤维的放电而产生镇痛作用[15]。自1960年代以来,抗惊厥药卡马西平成为治疗TN的首选药物,但卡马西平与剂量限制性副作用有关,尤其是长期使用时[16],但临床应用针灸治疗TN不存在口服西药的弊端,一直受到患者广泛认可,且有大量研究均证实了针灸治疗TN的有效性,因此众多学者关于其止痛的机制研究进行了深入研究。一部分学者研究指出,针刺的止痛作用是因为治疗后SP的减少和β-EP水平的增加[17]。另有一部分学者提出,针刺通过刺激脑中枢神经系统,激活下行抑制系统抑制痛觉过敏和脊髓Fos的表达[18]。本研究探究了TN患者异常大脑神经元活动区,制定了以此为靶点的经颅电刺激方案,为今后TN发病机制的研究及临床治疗提供影像学参考方向。
功能磁共振(Functional MRI,fMRI)最早于1991年美国麻省总医院研究中心利用磁共振成像生成反应脑血流变化的图像,基于血氧水平依赖的非介入技术[19]。目前,该技术已经在抑郁症[20]、帕金森[21]与失眠[22]等神经精神相关疾病的中枢神经相关改变中得到广泛应用,为无创性探究TN患者潜在的自发性神经活动的异常提供了良好平台。fMRI结合低频振幅数据处理方法,对比正常对照组及TN患者,深入探究TN患者脑内局部功能异常,为理解TN提供进一步影像学证据。
经颅电刺激是笔者临床将针刺头部功能投射区与低频脉冲电刺激结合以缓解疼痛的治疗手段,该方法结合了传统针刺技术与现代低频电治疗。有研究指出,电针镇痛时产生的强烈针感可能是通过穴位深部的感受器以类似疼痛信号的形式激活了皮层和皮层下痛觉调制系统,然后通过下行抑制系统发挥镇痛作用[23]。经颅电刺激选择《焦顺发头针》[7]的分区方法定位颜面部感觉和运动功能区的头部投射区域,又参照《头皮针穴名标准化国际方案》确定处理疼痛、认知及情感整合的前额叶功能区在头部的投射区域[8],配穴根据远端取穴原则取对侧合谷穴,是手阳明大肠经上治疗头面五官疾病的要穴,因手阳明经循行在颜面部交叉至对侧,故取对侧。针刺后连接电麻仪,选择具有促进神经元修复、镇痛作用的密波波型。
结果显示治疗后经过电针或者卡马西平治疗的患者疼痛强度和疼痛次数均得到有效缓解,与治疗前比较均有统计学意义(P<0.05),根据临床发作频次计算临床总有效率,两组均为60%,差异无统计学意义(P>0.05);神经递质方面可知,治疗前20例TN患者的血浆SP水平较对照组患者升高,血浆β-EP水平较对照组降低,差异均有统计学意义(P<0.05),治疗后针刺治疗组、药物组与对照组的两种神经递质水平比较,差异无统计学意义(P>0.05),由此推测,经颅电刺激治疗与口服卡马西平治疗均可能通过降低患者血浆SP、提高血浆β-EP水平而达到减少发作次数、减轻疼痛的目的;fMRI结合低频振幅结果得出,治疗前,20例TN患者对比健康对照组存在前额叶、中央后回和中央前回的大脑神经元活动增强,治疗后前额叶、中央后回和中央前回的大脑神经元活动减弱,由此推测,原发性TN患者的发病机制与前额叶、中央后回和中央前回的大脑神经元活动增强有关,可能因为前额叶是疼痛的处理、认知和情感整合起主导作用的脑区,中央后回下2/5是控制颜面感觉的高级中枢,而中央前回下2/5是控制颜面运动的高级中枢,该区域活动的增强与TN患者为减少疼痛抑制面部运动有关。本研究经颅电刺激治疗定位方法可有效抑制该区域的大脑神经元活动,缓解患者疼痛强度并减少疼痛发作次数,调节血浆神经递质水平,根据疼痛次数计算有效率,对比药物治疗可增强临床疗效。同时研究存在不足,本研究是作者初步探索中枢机制的小样本量研究,期盼未来能够以此为基础实现多中心合作的大样本量试验研究,探索TN的发病机制,进一步验证针刺与口服药物之间的差异性,有针对性地制定临床治疗方案,提高疗效。
