腹腔镜下根部缝扎法在梅克尔憩室切除中的应用研究
2023-01-09李钰坤叶镇彭黄荏安王立勇黄立平李泽民邓志权
李钰坤 叶镇彭 黄荏安 王立勇 黄立平 李泽民 邓志权
梅克尔憩室(meckel diverticulum,MD)又称回肠远端憩室,是胚胎期卵黄管退化不全所致的残留物,是儿童期较常见的消化道畸形。梅克尔憩室并发症是小儿急腹症常见原因之一,可引起消化道出血、穿孔、肠梗阻等,严重者可危及生命。梅克尔憩室引起并发症者首选手术切除,但偶然发现者是否进行手术切除仍存在争议[1]。目前梅克尔憩室手术方法包括传统开放手术及腹腔镜手术,后者主要包括全腹腔镜下梅克尔憩室切除术及腹腔镜辅助下经脐部拖出憩室,在体外行憩室切除及肠吻合术[2,3]。全腹腔镜下梅克尔憩室切除操作难度较大,治疗费用较高,不易于推广;腹腔镜辅助下经脐部拖出、体外切除梅克尔憩室操作相对简单,但脐部切口较明显,影响美观。基于此,自2018 年1 月本科室开始采用腹腔镜下根部缝扎梅克尔憩室,行憩室切除术,手术均顺利完成,疗效满意。现报告如下。
1 资料与方法
1.1 一般资料 收集2018 年1 月~2020 年12 月东莞市人民医院收治的经手术及病理检查确诊的小儿梅克尔憩室42 例的临床资料进行回顾性分析,男26 例,女16 例。根据手术方式不同将患儿分为研究组(20 例)及对照组(22 例)。所有患儿既往均无腹部手术史。
1.2 方法 研究组行腹腔镜下根部缝扎法切除。患儿气管内插管行全身麻醉,取仰卧位,头高脚低30°。于脐轮上缘做长约5 mm 的切口,开放下置入5 mm Trocar,建立CO2气腹,维持气腹压8~12 mm Hg(1 mm Hg=0.133 kPa),置入腹腔镜。初步探查腹腔,于左下腹及下腹正中再置入5 mm Trocar,处理原发病(如原发病为急性阑尾炎,先行阑尾切除术);引起肠梗阻者先解除梗阻。置入无损伤钳,从回盲部开始探查距回盲瓣100 cm 小肠,确定憩室位置,并充分显露(见图1)。确定梅克尔憩室供血血管并于远离憩室根部游离该血管(见图2),4 号丝线结扎后电凝勾切断。3-0 抗菌薇乔缝扎憩室根部,再以4 号丝线结扎憩室根部(见图3)。结扎完毕,检查缝扎处无狭窄、渗漏,憩室两侧肠管通畅,血运良好。于线结上方0.5 cm 处切断憩室,电凝勾灼烧破坏其残端黏膜组织(见图4)。标本置入标本袋从脐上切口取出,再次检查腹腔无异常后解除气腹拔出Trocar,可吸收线缝合切口。对照组行传统腹腔镜辅助下经脐部拖出憩室,在体外行憩室切除及肠吻合术。

图1 腹腔镜下显露憩室

图2 显露及处理憩室供血血管
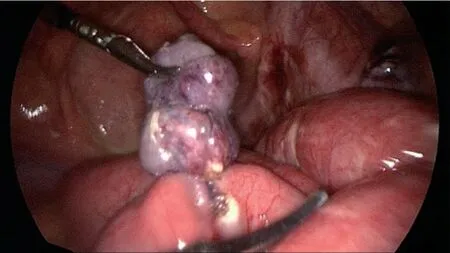
图3 缝扎憩室并结扎

图4 切除憩室后电凝勾破坏其残留黏膜组织
所有患儿切除的病变肠管常规送病理检查,术后常规随访。
1.3 观察指标 分析两组临床资料,比较两组手术时间、切口总长度、术中出血量、下床活动时间、术后肠鸣音恢复时间、开始进食时间、住院时间及术后并发症(腹部并发症、腹外并发症、切口感染)及远期治疗效果(再出血)。①术后并发症分为腹部并发症(术后住院期间有无出现肠瘘、肠粘连等)、腹外并发症(呼吸道感染、其他系统急症等)。出院后进行门诊复诊及电话定期随访,随访内容包括有无肉眼可见出血或复查粪便隐血,有无腹痛、呕吐、腹胀等粘连性肠梗阻表现等。
1.4 统计学方法 采用SPSS25.0 统计学软件处理数据。服从正态分布的计量资料以均数±标准差()表示,组间比较采用独立样本t检验;不服从正态分布的计量资料以中位数(第25 百分位数,第75 百分位数)[M(P25,P75)]表示,组间比较采用Mann-Whitney U 检验;计数资料以率(%)表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较 42 例患儿均成功实施手术。两组性别、年龄、憩室长度、憩室基底/相邻肠管直径比、憩室位置、距回盲部距离、异位组织对比,差异无统计学意义(P>0.05)。见表1。
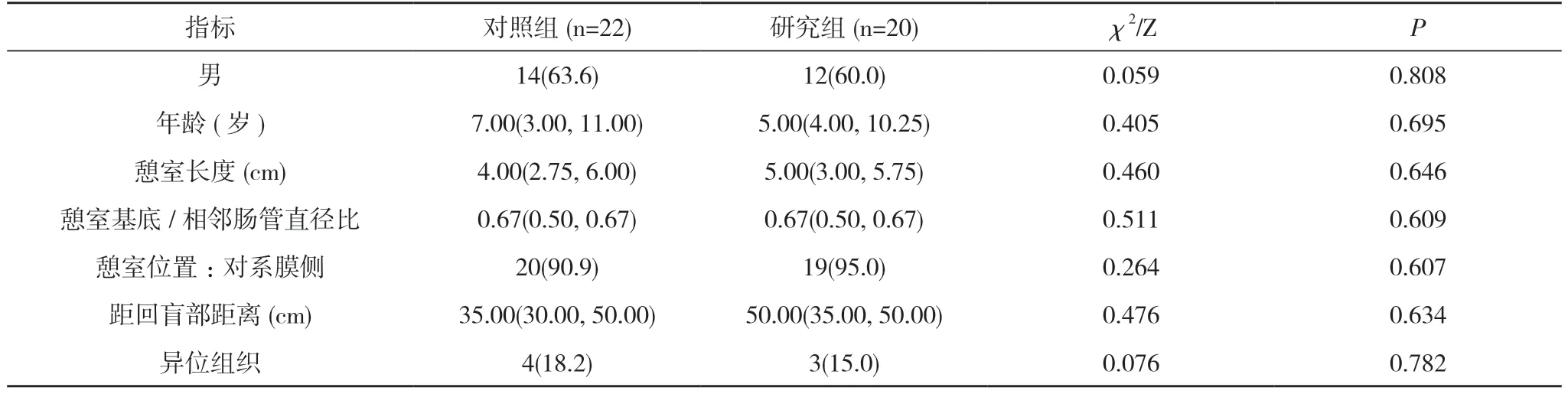
表1 两组一般资料比较[n(%),M(P25,P75)]
2.2 两组临床指标比较 研究组切口总长度、下床活动时间均优于对照组,差异有统计学意义(P<0.05);两组住院时间、手术时间、术中出血量、术后肠鸣音恢复时间、术后肛门排气时间、开始进食时间、腹部并发症、腹外并发症、切口感染及再出血情况比较,差异无统计学意义(P>0.05)。见表2。常规随访,42 例患儿均无再出血发生,无腹痛、粘连性肠梗阻等情况。
表2 两组手术资料比较[M(P25,P75),,n(%)]

表2 两组手术资料比较[M(P25,P75),,n(%)]
注:与对照组比较,aP<0.05
3 讨论
梅克尔憩室是一个真性憩室,多位于距离回盲瓣100 cm 以内的回肠末端,一般在肠系膜对侧缘,偶发于系膜与肠管侧壁的连接处[4]。由回肠或回结肠动脉分支发起的卵黄动脉供血[5]。多数为单发,少见多发憩室[6]。憩室腔较回肠狭窄,盲端游离于腹腔,顶部偶有残余索带与脐部或肠系膜相连,并引起内疝导致肠梗阻。研究指出,有症状的憩室中4.6%~71%内有异位胃黏膜组织,0~12%内有异位胰腺组织,可引起消化道出血等急腹症[7];无症状憩室中二者数据分别为0~18.2%、0~5.0%[8],其中以异位胃黏膜最为常见,多位于憩室中上部[9]。2%~6%的梅克尔憩室可出现临床症状,其中憩室内迷生组织的存在和憩室的形态特点是引起梅克尔憩室并发症及临床症状的重要因素[10]。
判断梅克尔憩室有无合并迷生组织,最常用放射性核素断层扫描(ECT)检查,异位胃黏膜显像,但其有较高的假阳性率及假阴性率[11,12]。本研究中,42 例患儿中仅1 例术前ECT 阳性,其余病例术前行ECT 检查者均为阴性,故本研究中案例亦呈现出ECT 检查较高的假阴性率。
关于梅克尔憩室的治疗方案,对已引起并发症者均应以手术切除为主。对无症状梅克尔憩室的处理目前仍有争议。有学者认为,对有明显病理依据的梅克尔憩室必须切除,研究表明,非显微镜下判断是否合并迷生组织准确率低,即目前已有的手段,如术中通过梅克尔憩室外观判断等方式并不可靠,不能通过这些方式判断梅克尔憩室有无合并迷生组织等[8]。手术方式方面,常见术式有传统开放手术、全腹腔镜下梅克尔憩室切除术及腹腔镜辅助下经脐部拖出憩室,在体外行憩室切除及肠吻合术等。目前国内应用较多的术式为腹腔镜辅助拖出憩室直视下切除吻合的手术方式[13]。2017 年Robinson 等[14]报道直线切割缝合器在全腹腔镜下梅克尔憩室切除术的临床应用;杨俊等[13]报道腹腔镜下使用超声刀切除闭合憩室,腹腔内吻合的全腹腔镜下梅克尔憩室切除术,效果满意。其优势在于避免扩大切口及提出憩室,缺点是前者内镜吻合器价格较昂贵,后者需要较高的腔镜下缝合技巧方可顺利完成手术。有学者报道采用腹腔镜下憩室根部缝扎行梅克尔憩室切除术,效果满意,具备术中创伤小、手术时间短、胃肠功能恢复快、手术费用低等优势[15]。
目前临床对腹腔镜下根部缝扎切除梅克尔憩室尚无统一的适应证[15]。本研究认为主要存在以下争议:①对宽基底憩室难以把握根部缝扎的指征;②根部可能残留异位胃黏膜导致术后出血或再出血;③是否存在合适、科学的根部结扎定位点;④缝扎后是否需要荷包缝合;⑤荷包缝合已结扎的憩室根部是否会增加憩室段肠管狭窄的风险。本研究未能针对上述问题提出有力证据及进行针对性解答。本研究综合目前文献观点并分析如下:有学者认为梅克尔憩室出血根本原因在于其供血动脉被炎症腐蚀或其他因素损伤,异位胃黏膜的存在为其诱因,故对供血动脉确切结扎,才是避免术后出血的关键。在此基础上总结其适应证为梅克尔憩室根部无明显炎症、粘连甚至穿孔等。另有研究表明异位胃黏膜多位于憩室中上部[8,9],也支持梅克尔憩室根部缝扎的安全性。本研究通过本院梅克尔憩室手术的临床体会及对比,对不同表现的梅克尔憩室实施腹腔镜下根部缝扎法,其一般资料及疗效与传统手术对比差异无统计学意义(P>0.05),证明其效果不亚于传统手术方式,且其切口长度短,疼痛感相对轻且美观,有利于患儿早期下床活动;对腹腔及肠管牵拉、损伤小,预计长期效果佳;手术操作技巧相对简单,易于掌握。作为梅克尔憩室的一种可选择的手术方式具有可行性,且效果满意。尤其对无症状梅克尔憩室,家属选择手术切除者可优先考虑本法行梅克尔憩室切除术。
总之,腹腔镜下根部缝扎法行梅克尔憩室切除术安全、有效,相对于传统梅克尔憩室手术,具有操作简单、创伤小、临床效果佳、易于推广等优势,可作为梅克尔憩室切除的一种选择术式,但仍有待进一步研究其适应证及手术相关细节。
