2型糖尿病与非糖尿病患者腰椎骨髓脂肪分数值定量比较
2023-01-05崔凤珍王世雷赵月芹曹江欣
崔凤珍,王世雷,赵月芹,张 哲,曹江欣
(1.河北省石家庄市第二医院医学影像科,河北 石家庄 050051;2.河北省石家庄市第三医院导管室,河北 石家庄 050051)
糖尿病和骨代谢疾病是影响人类生活健康的两大常见疾病,在发病趋势上都有随年龄增长而升高的特点,尤其是老年人,骨质疏松症和骨折很常见,糖尿病和骨代谢疾病之间的关系也成为近年来研究的热点[1]。流行病学调查表明,与非糖尿病患者相比,2型糖尿病(type 2 diabetes mellitus,T2DM)患者骨质疏松、骨折发生率风险较高[2],这说明糖尿病作为一种代谢性疾病,可以影响骨骼的健康状况。骨密度(bone mineral density,BMD)与骨折存在一定的关系,研究报道1型糖尿病患者BMD一般较低,骨折发生率较高,但是BMD高的T2DM患者骨折发病率仍较高[3]。这说明虽然BMD能反映骨质疏松程度,是预测骨折危险性的重要依据,但是可能不能真实反映糖尿病患者骨骼代谢状况。T2DM是一种代谢性疾病,可通过不同环节影响骨代谢过程,从而影响骨髓成分,胰岛素绝对或相对缺乏,会导致破骨细胞增多,引起骨髓脂肪含量增加,可能会导致骨质疏松,甚至引起骨折[4]。近年来,骨髓脂肪已被认为是评价糖尿病患者骨骼状况的潜在标志物。过去,对骨髓脂肪的定量检查都是有创的,是通过组织学骨活组织检查进行的。目前随着MR功能成像技术的发展,可以通过无创的方式测量骨髓脂肪含量。常用的MR脂肪定量技术有磁共振波谱(magnetic resonance spectrum,MRS)、T1-weight MR 成像。MRS是目前唯一能无创观察活体组织代谢及生化改变的技术,通过计算谱线中水峰和脂质峰下面积获得椎体骨髓的脂肪分数,被认为是定量体内脂肪的金标准。但是MRS技术难度较大,扫描时间较长,后来被DIXON技术取代。而非对称回波最小二乘估算法迭代水脂分离(water and fat with echo asymmetry and least squares estimation,IDEAL)序列是由DIXON序列改进而来的,是采用三点法水脂分离技术进行脂肪定量。最新改良DIXON技术主要包括GE公司的非对称回波最小二乘估算法迭代水脂分离智能定量(IDEAL intelligent quantification,IDEAL-IQ)技术、飞利浦的魔镜成像(mDixon Quant),和西门子的梯度回波容积内插体部检查(volumetric interpolated body examination,VIBE)。国内外很多研究采用IDEAL-IQ序列分析骨髓脂肪成分[5-6],而T2快速自旋回波(T2 fast spin echo,T2 FSE)IDEAL成像也可以通过非侵入性的方法测量骨髓脂肪分数值(bone marrow fat fraction,BMFF),定量分析腰椎骨髓脂肪成分的变化[7],目前采用T2 FSE IDEAL对糖尿病与非糖尿病患者骨髓成分的分析相对较少。本研究采用T2 FSE IDEAL序列比较T2DM与非糖尿病患者腰椎BMFF的差异,早期评价T2DM患者骨骼健康状况,以减少T2DM患者腰椎骨折发生率。
1 资 料 与 方 法
1.1一般资料 选择2021年7—10月在我院进行腰椎MRI检查的患者100例,详细记录患者的性别、年龄、身高、体重。纳入标准:①无腰椎外伤史、手术史,放疗病史;②无腰椎肿瘤、结核、感染病史;③无代谢和自动免疫性疾病;④无血液系统疾病及贫血病史;⑤无服用影响骨代谢的药物(如糖皮质激素、避孕药等)史;⑥无磁共振检查禁忌证。排除标准:①腰椎常规MRI检查发现腰椎肿瘤、结核、感染、血液疾病;②图像质量不合格。最后4例患者被排除,包括血管瘤2例,终板炎1例,骨髓瘤1例。最终96例患者纳入本研究,男性46例,女性50例,年龄25~81岁,中位年龄59.5岁。
本研究经医院伦理委员会讨论通过。所有患者在检查前均签署了磁共振扫描知情同意书。
1.2影像检查方法 采用美国GE1.5超导型MR机。信号采集选用体线圈,扫描序列包括矢状位T2WI(TR 2 005 ms,TE 120 ms,FOV 32 cm×32 cm,层厚4.0 mm,层间距1.0 mm,矩阵320×256,采集次数4);矢状位T1WI(TR 556 ms,TE 12.9 ms, FOV 32 cm×32 cm,层厚4.0 mm,层间距1.0 mm,矩阵320×192,采集次数2);矢状位STIR(TR 3 085 ms,TE 42 ms,FOV 32 cm×32 cm,层厚4.0 mm,层间距1.0 mm,矩阵288×192,采集次数4);轴位T2WI(TR 2 220 ms,TE 120 ms,FOV 22 cm×22 cm,层厚4.0 mm,层间距1.0 mm,矩阵288×224,采集次数4)。矢状位T2-FSE-IDEAL:TR 3 597 ms,TE 68 ms,FOV 32 cm×32 cm,层厚 4.0 mm,层间距 1.0 mm,矩阵 256×192,带宽41.67,采集次数 2,扫描时间 5 min 24 s。
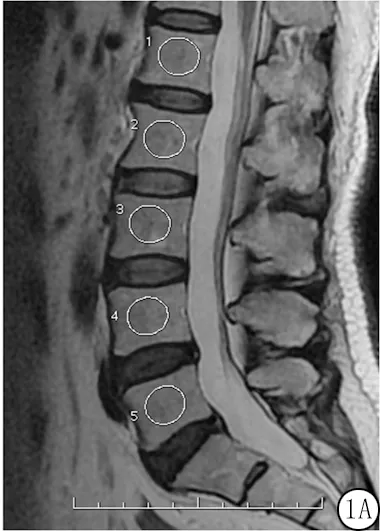
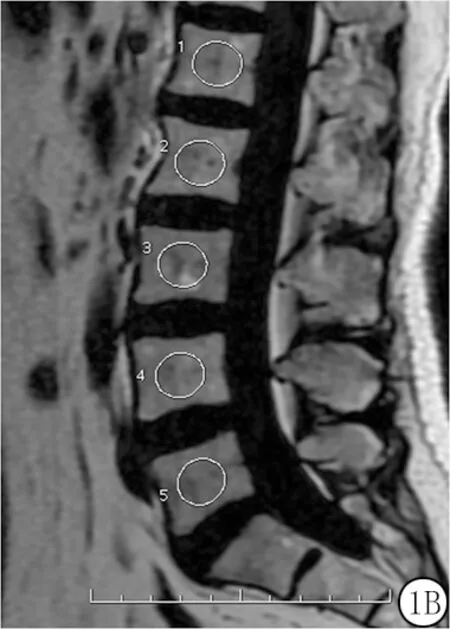
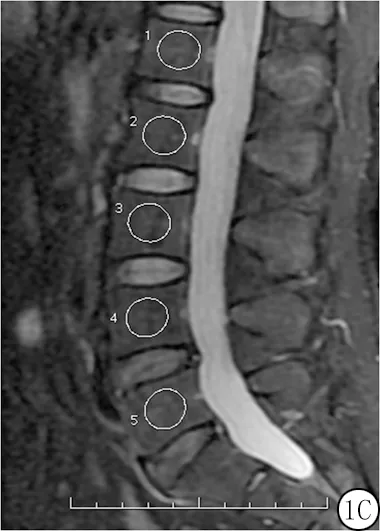
图1 腰椎椎体骨髓信号值ROI测量
1.3数据测量 由1名有10年工作经验不了解患者临床一般情况的放射科医师采用盲法进行,具体测量方法如下:测量包括L1~L5共5个椎体,测量均选取正中矢状面原始图像,感兴趣区(regions of interest,ROI)的测量面积范围为150~200 mm2。同时打开T2WI、IDEAL-fat、IDEAL-water图像,测量者在T2WI上腰椎矢状位中心层面,手动绘制椭圆形ROI,ROI手动复制到IDEAL-fat、IDEAL-water图像相同位置上。ROI尽可能包括整个椎体骨部分,避开骨皮质、终板及椎间盘及血管,并详细记录每例患者L1~L5椎体上生成的IDEAL-fat、IDEAL-water信号值(图1)。采用腰椎骨髓IDEAL-fat平均信号值、IDEAL-water平均信号信号值计算出 IDEAL图像上腰椎BMFF值(BMFFIDEAL),腰椎BMFFIDEAL值为腰椎骨髓IDEAL-fat平均信号值除以腰椎骨髓IDEAL-fat平均信号值和IDEAL-water平均信号信号值的和[8]。
1.4人体体重指数(body mass index,BMI)状况 BMI=体重(kg)÷身高(m2)。依据中国参考标准(因为专家认为WHO的标准不是非常适合中国人的情况),分为过轻:BMI<18.5;正常:BMI 18.5~23.9;偏胖:BMI 24.0~27.9;肥胖:BMI≥28;重度肥胖:BMI≥30;极重度肥胖:BMI≥40。本研究因为偏胖、肥胖、重度肥胖和极重度肥胖例数较少,都归为超重组,过轻组例数为0,所以将患者分为2组,正常组:BMI 18.5~23.9;超重组:BMI≥24。
1.5统计学方法 应用SPSS 21.0统计软件进行统计学处理数据。正态分布的计量资料比较采用两独立样本t检验、单因素方差分析和SNK-q检验,非正态分布的计量资料比较采用Mann-Whitney U检验、Kruskal-Wallis检验和Bonferroni法。相关性分析采用Spearman′s rho 检验分析。P<0.05为差异有统计学意义。
2 结 果
2.1一般资料 最终纳入患者96例,其中T2DM患者48例,病程1~30年;合并并发症患者30例,其中糖尿病神经病变30例,糖尿病血管病变18例,糖尿病视网膜病变13例,糖尿病肾病12例,糖尿病酮症3例。非糖尿病患者48例,其中男性24例,女性24例。T2DM组与非糖尿病组女性年龄差异有统计学意义(P<0.05),T2DM组与非糖尿病组男性身高差异有统计学意义(P<0.05),T2DM组与非糖尿病组其余指标差异均无统计学意义(P>0.05),见表1。
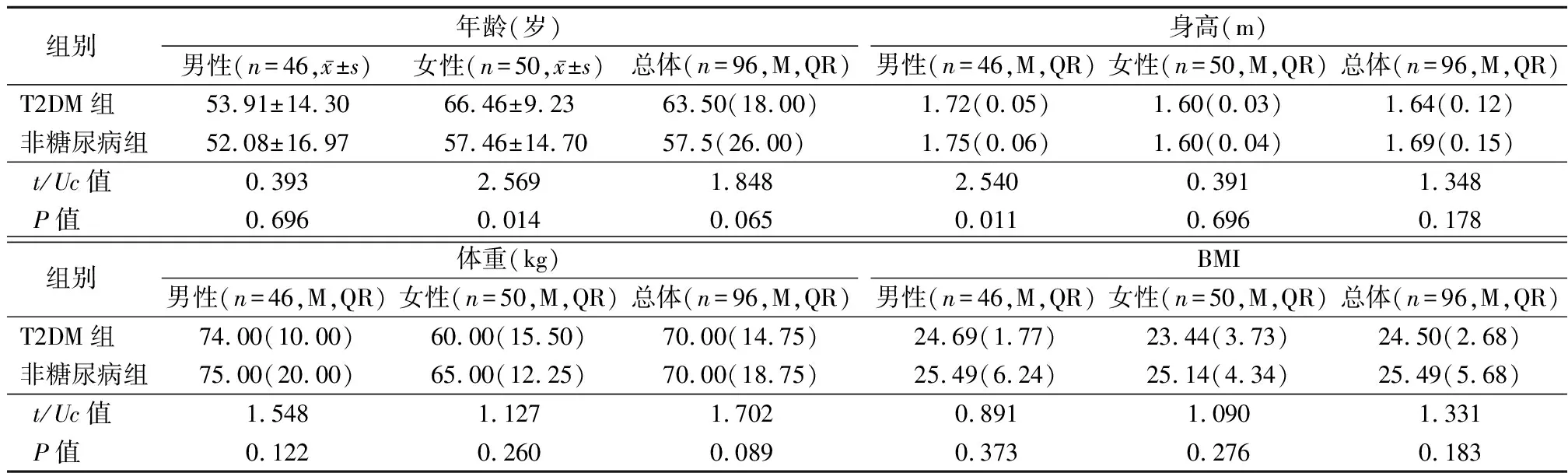
表1 96例患者一般资料Table 1 General data of 96 patients
2.2T2DM组与非糖尿病组腰椎骨髓IDEAL-fat和IDEAL-water平均信号值及BMFFIDEAL值比较 T2DM组、非糖尿病组腰椎骨髓IDEAL-fat和IDEAL-water平均信号值差异无统计学意义(P>0.05),T2DM组腰椎骨髓BMFFIDEAL值高于非糖尿病组,差异有统计学意义(P<0.05),见表2。
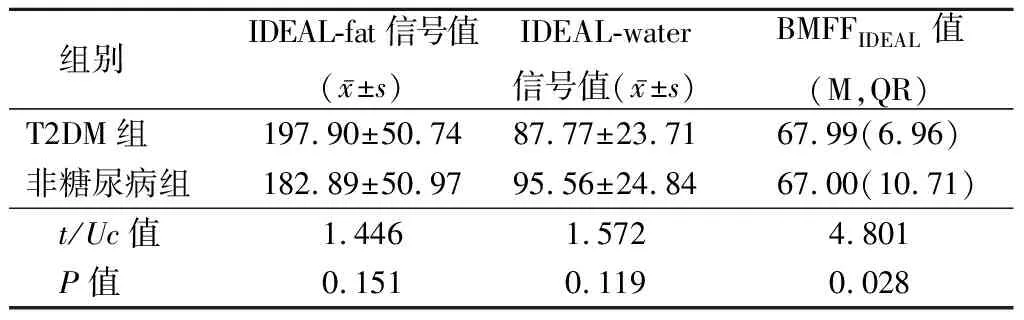
表2 比较T2DM组和非糖尿病组腰椎骨髓IDEAL-fat、IDEAL-water平均信号值以及BMFFIDEAL值比较Table 2 Comparison of the mean signal value of IDEAL-fat and IDEAL-water of lumbar bone marrow and the BMFFIDEALvalue between T2DM group and non-diabetic group (n=48)
2.3不同性别,不同BMI组腰椎骨髓BMFFIDEAL值比较 T2DM组男性与女性、体重正常组与超重组腰椎骨髓BMFFIDEAL值差异无统计学意义(P>0.05),非糖尿病组男性与女性、体重正常组与超重组腰椎骨髓BMFFIDEAL值差异均无统计学意义(P>0.05),见表3。
2.4T2DM组、非糖尿病组L1~L5各椎体间骨髓IDEAL-fat、IDEAL-water信号值及BMFFIDEAL值比较 T2DM组、非糖尿病组L1~L5各椎体间骨髓IDEAL-fat值差异无统计学意义(P>0.05)。T2DM组、非糖尿病组L1~L5各椎体间骨髓IDEAL-water信号以及BMFFIDEAL值差别有统计学意义(P<0.05);进一步两两比较发现,T2DM组L1骨髓BMFFIDEAL值低于L3椎体,差异有统计学意义(P<0.05),非糖尿病组L1骨髓IDEAL-water信号值高于L3椎体(调整后P=0.040),L1骨髓BMFFIDEAL值低于L3(调整后P=0.034)及L4椎体(调整后P=0.038),差异有统计学意义(P<0.05)。其余腰椎椎体骨髓IDEAL-water信号值以及BMFFIDEAL值差异无统计学意义(P>0.05)。见表4。
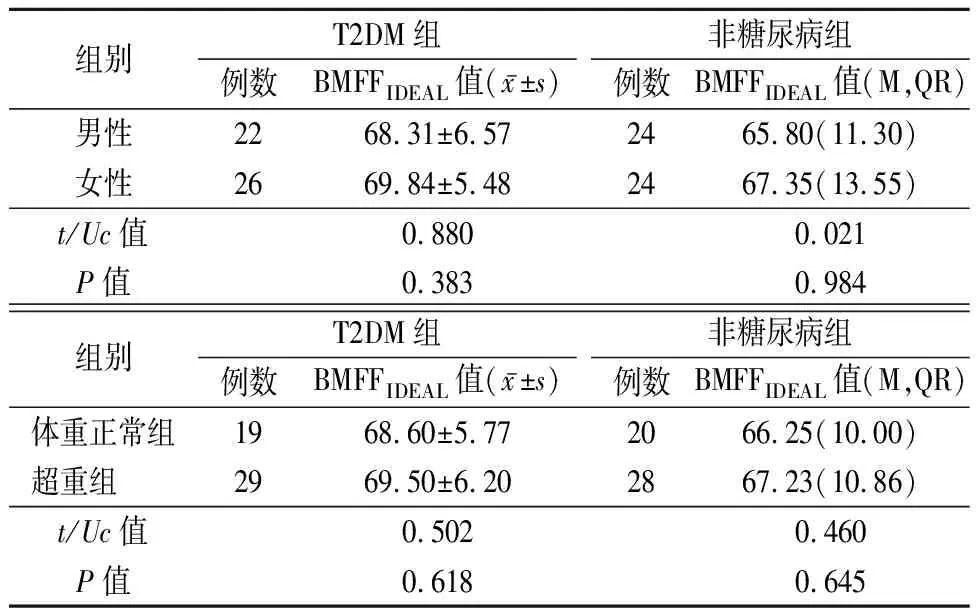
表3 T2DM组、非糖尿病组男性与女性、体重正常组与超重组腰椎骨髓BMFFIDEAL值比较Table 3 Comparison of the lumbar marrow BMFFIDEAL value between male and female groups, as well as between normal weight group and overweight group in T2DM group and non-diabetic group
2.5相关性分析 T2DM组腰椎骨髓BMFFIDEAL值与年龄呈正相关(r=0.311,P=0.031,图3);非糖尿病组腰椎骨髓BMFFIDEAL值与年龄呈正相关(r=0.464,P=0.001,图4)。T2DM患者腰椎骨髓BMFFIDEAL与糖化血红蛋白(glycated hemoglobin A1c,HbA1c)呈正相关(r=0.347,P=0.016,图5)。
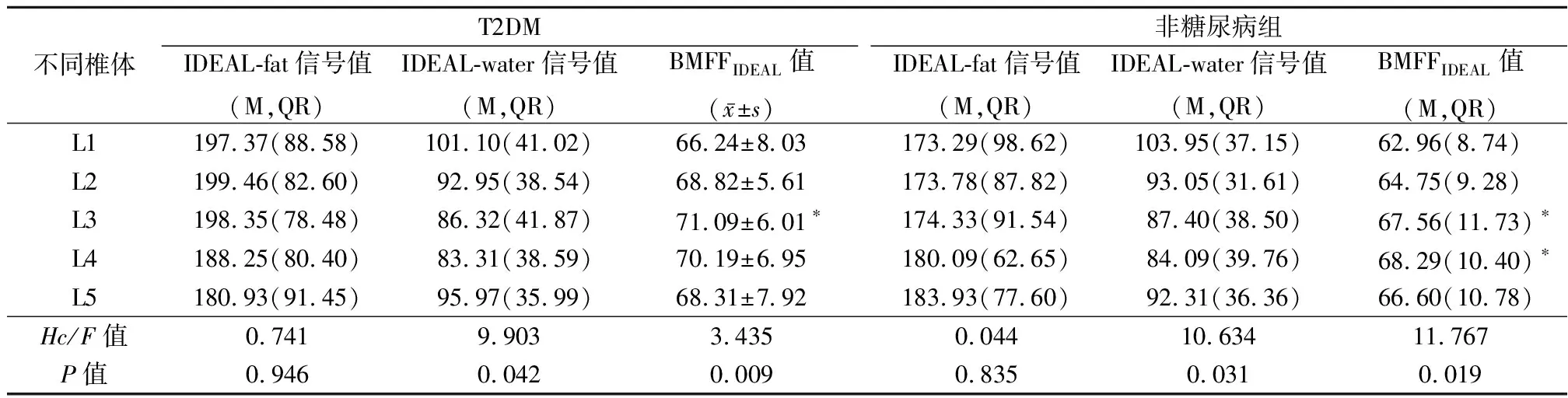
表4 T2DM组、非糖尿病组L1~L5椎体骨髓IDEAL-fat、IDEAL-water信号值以及BMFFIDEAL值比较Table 4 Comparison of IDEAL-fat signal value, IDEAL-water signal value and BMFFIDEAL value in L1-L5 between T2DM group and non-diabetic group (n=48)
3 讨 论
本研究采用T2 FSE IDEAL序列分析了T2DM患者与非糖尿病患者腰椎骨髓脂肪含量的差异,及其相关影响因素。
骨髓是人体最大的器官之一,主要由脂肪细胞和造血细胞组成,这些细胞被血管窦包围并填充骨髓腔。在骨髓中,成骨细胞和脂肪细胞都来源于间充质干细胞(mesenchymal stem cell,MSC),许多骨质疏松状态,包括老年人、一些药物的影响、经常静止不动和神经性厌食等都与骨髓脂肪细胞增多有关[9]。MSC分化为脂肪细胞或成骨细胞以及其他细胞(内皮细胞、成纤维细胞、软骨细胞)的倾向相同,MSC向成骨细胞和脂肪细胞的分化过程由多种因素决定,包括氧化应激、脂联素、糖皮质激素等,其中相当重要的一个因素是过氧化物酶体增殖物激活受体γ2(peroxisome proliferator-activator receptor-γ2,PPARγ2)[10]。目前对T2DM患者骨髓脂肪细胞增多的原因并不十分清楚。研究指出,在糖尿病患者中,游离脂肪酸和三酰甘油增加,会激活PPARγ2,从而促进骨髓中的脂肪细胞分化,导致骨髓中脂肪细胞增多[11]。
本研究结果显示,T2DM患者腰椎骨髓BMFFIDEAL值高于非糖尿病组。Lin等[12]对25例绝经后T2DM患者和26例年龄相近的健康对照组骨髓脂肪含量进行MRS分析,结果显示,T2DM患者骨髓脂肪含量高于非糖尿病患者[(66.3±7.2)%vs.(58.9±7.5)%,P<0.001]。Sheu等[13]对156例男性(74~96岁)骨质疏松性骨折患者进行MRS成像,分析L1~L3椎体骨髓脂肪含量,结果发现,38例糖尿病患者的椎体骨髓脂肪含量高于118例无糖尿病患者(58.9%vs.54.6%,P=0.003 5)。de Araujo等[14]采用MRS序列对28例T2DM患者,24例健康对照组及26例肥胖患者进行了骨髓脂肪含量比较,结果发现,T2DM(36.5%)、健康对照组(35.9%)及肥胖组(31.8)腰椎骨髓含量差异无统计学意义,这可能与选取的样本含量较少有关。骨髓脂肪含量与T2DM状态之间的关系仍需要进一步研究。
T2DM与非糖尿病患者腰椎骨髓BMFFIDEAL值与年龄均呈正相关。与红黄骨髓的转化有关,随着年龄的增长,红骨髓逐渐向黄骨髓转化,骨髓脂肪的比例发生显著变化,首先发生在外周骨发生相关的脂肪含量增加,然后在中轴骨[15]。Burian等[16]对103例健康志愿者(女性72例,男性31例)腰5椎体、骶骨外侧块的骨髓质子密度脂肪分数与年龄进行相关性分析,结果显示,腰5椎体、骶骨外侧块的骨髓质子密度脂肪分数与年龄呈正相关(骶骨:男性:r=0.58,P<0.01;女性:r=0.54,P<0.01;L5:男性:r=0.58,P<0.01;女性:r=0.54,P<0.01)。Ning等[17]对60例健康志愿者的骶髂关节进行了IDEAL-IQ成像,结果显示,骶骨侧骨髓脂肪含量与年龄(≥51岁组)呈正相关(r=0.453,P=0.008),而与<50岁人群的年龄无相关性。Aoki等[18]采用IDEAL-IQ序列分析了31例患者的骨髓脂肪含量,结果显示,腰椎(r=50.77,P=0.001)、髂骨(r=50.80,P=0.001)、股骨粗隆间骨髓脂肪含量(r=50.63,P=0.001)与年龄均呈正相关性。
本研究结果显示,男性和女性腰椎骨髓BMFFIDEAL值差异无统计学意义。Dieckmeyer等[19]报道,矫正年龄后腰1~腰4椎体骨髓脂肪含量女性(37.13±11.63)%与男性(37.17±8.67)%差异无统计学意义(P=0.199)。Baum等[20]研究显示,20~29岁及30~39岁年龄段腰1~腰4椎体骨髓脂肪含量女性与男性差异有统计学意义[(27.2±6.0)%vs.(32.0±8.0)%,P=0.041;(27.3±6.2)%vs.(35.3±6.7)%,P=0.008)],而40岁及以上年龄段差异无统计学意义。这可能是因为20~39年龄段女性月经失血刺激造血,女性比男性有更多的造血组织。本研究大部分患者年龄大于50岁,绝经后女性骨质疏松,骨髓脂肪含量增多,因此男性和女性腰椎骨髓BMFFIDEAL值差异无统计学意义。
T2DM与非糖尿病患者不同BMI的腰椎骨髓BMFFIDEAL值差异无统计学意义。BMI与腰椎骨髓脂肪分数无相关性[21]。目前对于肥胖对人体骨骼产生的是积极影响还是消极影响仍存在争议,越来越多的数据表明,肥胖对骨骼健康有害,尽管体重增加会对骨骼产生潜在的积极影响。肥胖导致的骨量减少可能是由于骨髓脂肪生成增加而导致成骨细胞减少,和(或)由于促炎细胞因子的上调产生破骨细胞生成增加,和(或)瘦素分泌过多,或脂联素生成减少,和(或)与高脂肪摄入相关的钙吸收减少[22]。本研究结果显示,T2DM组L1骨髓BMFFIDEAL值低于L3椎体,非糖尿病组L1骨髓IDEAL-water信号值高于L3椎体,L1骨髓BMFFIDEAL值低于L3及L4椎体,这可能与腰椎生理曲度及力学承重有关。而目前对于不同椎体骨髓脂肪含量的研究相对较少,还有待于后期进一步进行研究。
T2DM患者腰椎骨髓BMFFIDEAL值与HbA1c呈正相关。对于骨髓BMFFIDEAL值与HbA1c的相关性研究并不多,机制目前还不是十分清楚。Baum等[23]报道,L1~L3椎体的骨髓脂肪含量与HbA1c呈正相关(r=0.825;P<0.001),这也说明了T2DM与骨髓脂肪含量之间存在这一定的联系。T2DM患者HbA1c水平和椎体骨髓脂肪含量的相关性可能进一步加深对这种代谢性疾病的理解。
综上所述,本研究定量分析了T2DM与非糖尿病患者腰椎骨髓脂肪含量及其影响因素,发现T2DM患者腰椎骨髓脂肪含量较非糖尿病患者高。T2DM与非糖尿病患者男性和女性、体重正常组和超重组腰椎骨髓脂肪含量差异无统计学意义。T2DM与非糖尿病患者腰椎骨髓脂肪含量与年龄均呈正相关。T2DM患者腰椎骨髓BMFFIDEAL与HbA1c呈正相关。了解腰椎骨髓脂肪含量及其相关影响因素,有助于临床医生降低T2DM患者腰椎骨折风险。
