3D打印技术辅助微创治疗骨盆骨折
2023-01-05顾怀志徐希仕
顾怀志,徐希仕
1.如东县人民医院骨科,江苏如东 226400;2.如东县人民医院急诊科,江苏如东 226400
骨盆骨折属于临床常见病之一,病因相对复杂,且易造成血管神经损伤、下肢深静脉血栓等,对患者的健康及生命安全均造成危害[1]。人体骨盆呈不规则几何状,周围分布重要内脏、血管及神经,因此对骨折复位固定治疗的要求极高,如何保障治疗效果,降低术后并发症发生率成为临床深入研究的课题。随着医疗技术水平的不断提高,3D打印技术不断发展,将其与微创技术相结合,极大程度提高了治疗效果及安全性,用于治疗骨盆骨折倍受认可及好评[2]。本文选择2021年4月—2021年12月如东县人民医院收诊骨盆骨折患者30例,接受3D打印技术辅助微创治疗;选择2020年10月—2021年3月本院收治骨盆骨折患者30例,接受常规切开复位内固定术治疗,对比分析3D打印技术辅助微创治疗的临床效果及价值,现报道如下。
1 资料与方法
1.1 一般资料
选择2021年4月—2021年12月本院收诊骨盆骨折患者30例纳入观察组,男15例,女15例;年龄22~64岁,平均(41.5±1.4)岁;根据TILE进行骨折分型,9例患者诊断为B1型骨折,6例患者诊断为B2型骨折,4例患者诊断为B3型骨折,4例患者诊断为C1型骨折,4例患者诊断为C2型骨折,3例患者诊断为C3型骨折。选择2020年10月—2021年3月本院收治骨盆骨折患者30例纳入 对照 组,男16例,女14例;年龄23~63岁,平 均(41.6±1.5)岁;10例患者诊断为B1型骨折,5例患者诊断为B2型骨折,5例患者诊断为B3型骨折,3例患者诊断为C1型骨折,3例患者诊断为C2型骨折,4例患者诊断为C3型骨折。两组患者一般资料对比,差异无统计学意义(P>0.05)。具有可比性。研究经医学伦理委员会审批。
1.2 纳入与排除标准
纳入标准:①确诊为骨盆骨折;②同意参与本次研究。排除标准:①手术禁忌患者;②抵触配合者。
1.3 方法
1.3.1 术前准备术前两组患者均需实施常规血容量补充、补液等操作,有效抑制休克症状和相关并发症,同时开展各类常规检查,以CT扫描的方式确认盆骨骨折和位移情况。其中为对照组患者采用常规骨折复位联合内固定手术,需充分暴露骨折端和周围相关骨骼,明确骨碎片位移情况,再根据实际对其进行复位和内固定干预。观察组患者则需开展3D打印联合微创手术治疗方案,将CT扫描后的影像结果导入3D打印设备内,采用医用特殊型材料在1:1的比例尺下打印仿生骨折模型,在科室内以专家会诊方式对模型中展示的骨折类型进行分析,借此确定微创手术的入路方式、复位顺序和固定器械,同时对固定器械的预弯给予调整,标记相应的固定位点。
1.3.2 手术操作方法①内固定操作。选择在近耻骨联合位置沿耻骨向上约1 cm位置作3~5 cm的小切口,同时在髂前上棘位点向外侧的髂嵴部作同样长度的小切口。取根据3D打印模型情况预先塑型的钢板经由切口沿皮下通道进入,需穿过髂腰肌群、股血管神经丛、精索等组织,将其固定在髂前上棘和耻骨部位,对骨盆的前环区域进行固定。再分别于两侧髂后缘作4~5 cm的弧形小切口,在预塑型钢板的两段分别固定3枚螺钉,以确保内固定器械后路的稳定性。②外固定操作。选在在髂前上棘的后缘2~3 cm处和髂骨的侧面,使用规格为5 mm的半螺纹钉打入骨内,要求角度和髂骨平面保持20°即可,深度控制在4~6 cm。使用外部牵引方式复位,并拧紧支架,以辅助内固定,提升盆骨稳定性。在手术结束后的1~2个月内实施部分负重训练,3个月后对外固定支架进行拆除,并开展完全负重训练。③经皮骶髂螺钉操作。使用曲臂X线机对髂前上棘和髂后上棘部位进行扫描,确认二者间连线,由连线的后1/3位置作为穿刺点,使用规格为2.5 mm的克氏针刺入骶椎。要求入针后正位X线观察针尖处于中线周围,侧位观察则位于骶椎第一椎体的前侧。退出穿刺针后置入空心钻对骶椎进行钻孔,并沿钻孔置入规格为6.5 mm的螺钉,对骶髂关节和骶骨进行固定。同时在第1枚螺钉下侧1.5 cm位置打入第2枚螺钉,应位于骶椎第二椎体部。
1.3.3 术后处理两组患者术后均开展同样的抗生素预防性干预,需连续给药1~2 d,术后24 h拔除引流管,并同时指导开展早期坐位屈髋、屈膝训练。术后4周指导患者实施双拐无负重行走训练,8周开展部分负重行走训练,12~60周实施X线检查,根据骨折面恢复情况决定是否过渡至完全负重行走训练。
1.4 观察指标
对比两组临床治疗效果,分为显效(术后骨盆骨折处最大位移不足4 mm)、有效(术后骨盆骨折最大位移4~10 mm)、无效(术后骨盆骨折最大位移超过10 mm),总有效率=显效率+有效率。记录围术期指标且比较,即手术用时、切口长度、出血量、总住院用时。利用Majeed对两组患者治疗前后功能进行评估,包括疼痛、工作、坐、站、性生活,各方面评分0~20分,分数越高,功能越佳,反之越差。记录且对比并发症情况。
1.5 统计方法
采用SPSS 24.0统计学软件处理数据,符合正态分布的计量资料以(±s)表示,组间差异比较进行t检验;计数资料以[n(%)]表示,组间差异比较进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者治疗效果比较
治疗后,观察组显效19例,占比63.33%;有效10例,占比33.33%;无效1例,占比3.33%,总治疗有效率为96.67%。对照组显效18例,占比60.00%;有效10例,占比33.33%,无效患者2例,占比6.67%,总治疗有效率为93.33%。观察组治疗总有效率高于对照组,但差异无统计学意义(χ2=0.000,P>0.05)。
2.2 两组患者围术期临床指标比较
观察组患者手术时长、住院时间、切口长度均短于对照组。术中出血量少于对照组,差异有统计学意义(P<0.05),见表1。
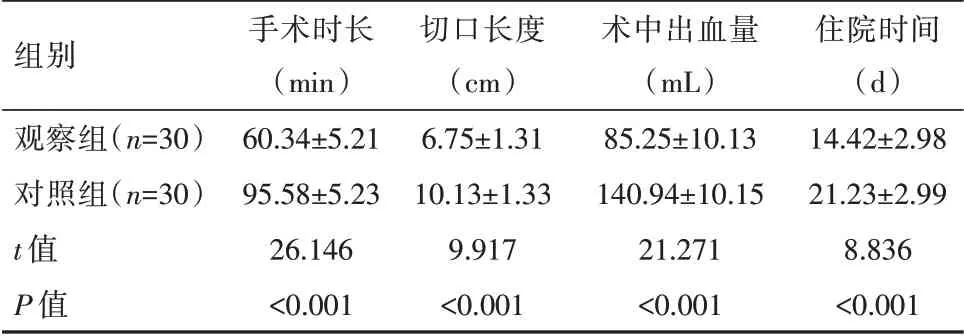
表1 两组患者围术期临床指标对比(xˉ±s)Table 1 Comparison of the perioperative clinical indicators between the two groups of patients(xˉ±s)
2.3 两组患者治疗前后功能评估比较
经3D打印技术辅助微创治疗后,观察组功能评分高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者治疗前后功能评估对比[(s),分]Table 2 Comparison of functional assessment before and after treatment between the two groups of patients[(,points]
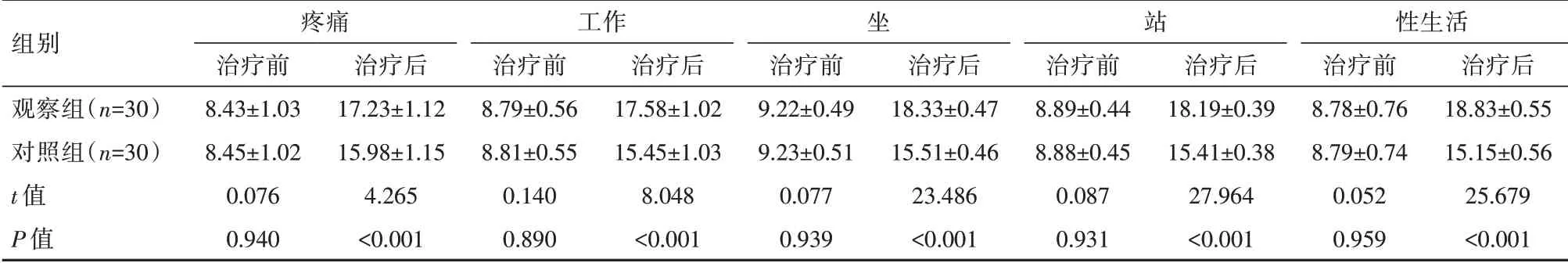
表2 两组患者治疗前后功能评估对比[(s),分]Table 2 Comparison of functional assessment before and after treatment between the two groups of patients[(,points]
组别观察组(n=30)对照组(n=30)t值P值疼痛治疗前8.43±1.03 8.45±1.02 0.076 0.940治疗后17.23±1.12 15.98±1.15 4.265<0.001工作治疗前8.79±0.56 8.81±0.55 0.140 0.890治疗后17.58±1.02 15.45±1.03 8.048<0.001坐治疗前9.22±0.49 9.23±0.51 0.077 0.939治疗后18.33±0.47 15.51±0.46 23.486<0.001站治疗前8.89±0.44 8.88±0.45 0.087 0.931治疗后18.19±0.39 15.41±0.38 27.964<0.001性生活治疗前8.78±0.76 8.79±0.74 0.052 0.959治疗后18.83±0.55 15.15±0.56 25.679<0.001
2.4 两组患者术后并发症发生率比较
术后观察组并发症发生率0.00%低于对照组,差异有统计学意义(P<0.05),见表3。
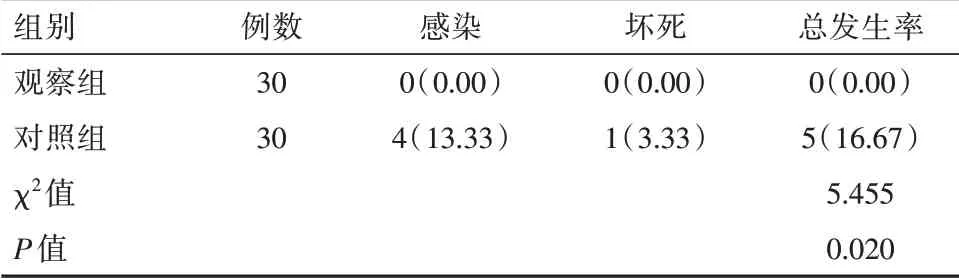
表3 两组患者术后并发症发生率对比[n(%)]Table 3 Comparison of the postoperative complication rates between the two groups of patients[n(%)]
3 讨论
不稳定型骨盆骨折主要是由于巨大外力挤压或剪切方向应力引起的骨科病变,以骨盆环旋转、垂直结构失衡等特点为主,如外部作用力相对较大时可能引起周围骨骼损伤,并可能伴有大量内出血,临床病死率相对较高[3-4]。传统保守复位方式无法应对这种病变,除有较高概率导致畸形愈合、双侧下肢不等长等情况外,还会使感染、炎性病变等概率进一步提升。目前我国对于骨盆骨折的损伤机制研究正在不断深入,外科手术方式干预的效果也在稳步提升,越早完成盆骨的复位和内固定越有利于患者骨骼生物力学稳定性的恢复,越有利于并发症的控制,也有利于降低患者的致残率和病死率[5-7]。
盆骨骨折属于较为严重的骨科创伤,且大多情况下存在周围脏器损伤,且多发性骨盆骨折患者的临床死亡率可以超过50%。多发性盆骨骨折的稳定性相对较差,其手术干预的效果取决于对骨骼位移的复位程度和操作过程,由于人体盆骨结构和空间存在的特殊性,使得临床诊断难度进一步提升[8-9]。常规X线检查虽然操作简便,但需要患者通过不同体位的配合实现多角度观察,耐受度和配合度均相对较低。CT扫描虽然无需患者特殊体位配合,但也存在一定的局限性,需综合多角度影像数据进行参考,容易出现信息缺失的情况,加之评估影像数据的主观性相对较高,如医生工作经验欠缺,很容易出现漏诊或误诊的情况,使得术前复位方案确定难度进一步提升。而术中如临时更改手术方案,则不仅会对患者造成更多的损伤,也会使手术结果向不可预期的方向发展[10-11]。
3D骨盆骨折模型打印技术属于现代医学影像技术和3D打印技术的优势融合,可直接将所有影像数据输入打印机内,再经由3D快速打印的方式获取骨盆骨折的模型。该模型将以往影像资料由二维转变为三维,使得各数据更加直观可见,并对骨折位面的相对空间位置有了更加准确的展示[12-14]。科室内的临床医生可根据模型进行会诊和手术模拟操作,继而手术方案设计更加符合患者特点,使骨折位面复位顺序更加准确。也能对钢板进行预弯塑型处理,避免了术中微调浪费的时间,也可更好地配合微创手术操作,有利于快速内固定和后续操作。加之本研究中所运用的微创技术,可有效降低手术过程中形成的创伤,配合3D打印技术可更好地提升对骨折面的定位,有效控制手术操作时间,也可降低对骨折点周围组织的不必要损伤,为术后患者恢复提供良好的基础条件。
本次研究结果显示,观察组患者术后并发症总发生率0.00%明显低于对照组(P<0.05),本结果与陈向波等[15]研究中观察组术后并发症发生率5.1%低于对照组25.6%相一致。
综上所述,骨盆骨折患者采取3D打印技术辅助微创治疗具有确切效果,能够有效促进患者功能恢复,安全性佳。
