老年骨质疏松性脊柱骨折微创术后患者再发骨折的危险因素
2022-12-30朱赤,高峰
朱 赤,高 峰
(东南大学医学院附属盐城医院 盐城市第三人民医院骨科,江苏 盐城 224000)
骨质疏松多发于老年群体,患者由于骨微结构受损、骨质含量降低引起患者全身骨脆性增加,可导致全身性骨骼系统疾病,患者骨折发生的风险升高。脊柱是机体最终的骨骼结构之一,其承担着支持躯干、保护内脏、保护脊髓及运动的功能,脊柱骨折在老年骨质疏松患者中的发生率较高,经皮椎体形成术是临床治疗老年骨质疏松性脊柱骨折患者的主要方法,其为微创手术,具有手术创伤小、术中出血少、术后并发症少的优点,临床应用于老年骨质疏松性脊柱骨折患者的治疗效果较好,但患者术后再发骨折发生的风险较高,导致患者再次手术,对患者生活质量造成严重影响[1-2],目前临床关于老年骨质疏松性脊柱骨折患者微创术后再发骨折发生的危险因素尚未明确,故设立本研究,旨在分析老年骨质疏松性脊柱骨折患者微创术后再发骨折发生的危险因素,为预防患者术后再发骨折的发生提供参考和依据。
1 资料与方法
1.1一般资料:回顾性收集2018年1月~2021年6月我院收治的130例老年骨质疏松性脊柱骨折微创术后患者临床资料,根据患者术后是否再发骨折将其分为再骨折组(24例,X线检查显示患者原骨折部位或其他脊柱节段出现骨结构连续性完全或部分断裂情况)和无再骨折组(106例)。纳入标准:骨质疏松性脊柱骨折诊断标准符合《现代骨科学》[3]中的相关标准者;年龄≥60岁者;临床资料完整者;均首次发生脊柱骨折,并经微创术治疗者等。排除标准:多发性骨髓瘤等造成病理性脊柱骨折者;合并其他部位骨折者;暴力原因所致的脊柱炎、椎体肿瘤破坏、腰肌劳损、腰椎间盘突出以及脊柱骨折者等。本研究获本院医学伦理研究委员会审核批准。
1.2手术方法:所有患者均进行经皮椎体形成术治疗。术前通过影像学检查定位患者骨折部位,并做标记;全身麻醉后患者取俯卧位,穿刺建立工作通道,在到达椎体前80%时停止穿刺,后经过工作通道向伤椎注射骨水泥,后止血包扎,若术中发生骨水泥渗漏则立即停止手术。
1.3观察指标:①老年骨质疏松性脊柱骨折微创术后患者再发骨折发生情况及其单因素统计老年骨质疏松性脊柱骨折微创术后患者再发骨折发生情况。根据患者临床资料,统计患者性别、年龄、体重指数(BMI)、是否合并糖尿病、是否合并高血压、是否合并高脂血症、是否合并钙吸收障碍、围术期是否营养不良、是否有骨折病史、骨折节段、术前骨密度T值(患者入院后,采用通用电气医疗系统有限公司提供的DPX BravoX射线骨密度仪检测患者骨密度T值)、骨水泥注入体积、是否发生骨水泥渗漏、是否使用激素治疗、是否进行抗骨质疏松治疗等一般资料进行统计。②老年骨质疏松性脊柱骨折微创术后患者再发骨折发生的危险因素,将单因素分析有差异的结果纳入多因素分析,采用多因素Logistic回归分析老年骨质疏松性脊柱骨折微创术后患者再发骨折发生的危险因素。
1.4统计学方法:数据分析使用SPSS 21.0统计软件进行,以P<0.05表示差异具有统计学意义。计数资料使用率(%)表示,χ2检验进行比较。老年骨质疏松性脊柱骨折微创术后患者再发骨折发生的危险因素分析采用多因素Logistic回归分析进行。
2 结果
2.1老年骨质疏松性脊柱骨折微创术后患者再发骨折发生情况及其单因素分析:130例老年骨质疏松性脊柱骨折微创术后患者再发骨折患者24例,再发骨折发生率为18.46%。单因素分析结果显示,再骨折组女性、年龄>80岁、合并钙吸收障碍、术前骨密度T值≤2.5 SD、发生骨水泥渗漏、使用激素治疗、未进行抗骨质疏松治疗患者占比高于无再骨折组,差异具有统计学意义(P<0.05)。见表1。

表1 老年骨质疏松性脊柱骨折微创术后患者再发骨折发生情况及其单因素分析[n(%)]

续表1 老年骨质疏松性脊柱骨折微创术后患者再发骨折发生情况及其单因素分析[n(%)]
2.2老年骨质疏松性脊柱骨折微创术后患者再发骨折的多因素Logistic回归分析:将单因素分析有差异的指标作为自变量,将老年骨质疏松性脊柱骨折微创术后患者再发骨折发生情况作为因变量,多因素Logistic回归分析结果显示,女性、年龄>80岁、术前骨密度T值≤2.5 SD、发生骨水泥渗漏、使用激素治疗、未进行抗骨质疏松治疗均为老年骨质疏松性脊柱骨折微创术后患者再发骨折的独立危险因素(OR=2.445、2.469、2.954、3.010、2.396、2.469),差异具有统计学意义(P<0.05)。见表2。
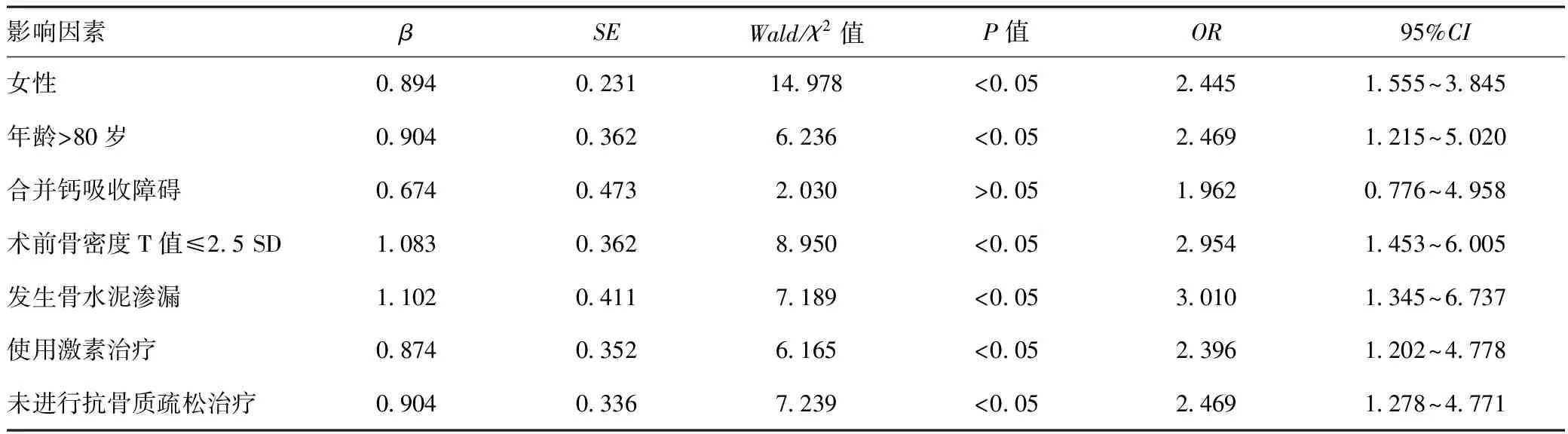
表2 老年骨质疏松性脊柱骨折微创术后患者再发骨折的多因素Logistic回归分析
3 讨论
近年来随着我国社会老龄化严重程度增加,骨质疏松发病率逐年升高,同时骨折发生率随之升高,脊柱骨折为骨质疏松骨折的主要类型之一,其主要是由于骨质疏松患者脊柱受到外力影响或间接打击导致患者脊柱结构部分断裂导致的结构连续性被破坏,主要发生于老年患者,可严重影响患者日常生活工作。微创手术是目前临床治疗骨折疾病的主流趋势,其可在很大程度上降低手术对患者机体的损伤,尤其是对于老年患者可大大缩短患者术后康复时间,但对于老年骨质疏松脊柱骨折患者,进行微创术治疗后患者再发骨折的风险较高,不利于患者术后康复[4]。本研究结果与临床相关研究[5]结果(18%)接近,进一步说明老年骨质疏松脊柱骨折患者微创术后再发骨折发生率较高,因此通过分析老年骨质疏松脊柱骨折患者微创术后再发骨折的危险因素对于预防再发骨折的发生具有重要意义。
本研究结果显示,女性、年龄>80岁、术前骨密度T值≤2.5 SD、发生骨水泥渗漏、使用激素治疗、未进行抗骨质疏松治疗均为老年骨质疏松性脊柱骨折微创术后患者再发骨折的独立危险因素。相较于老年男性患者,老年女性患者由于性激素和孕激素合成降低而对患者机体骨代谢情况产生影响,导致患者骨质疏松严重程度增加,因此患者在进行微创术治疗后再骨折发生的风险增加[6]。因此对于老年女性患者,临床应进行重点监护,通过加强抗骨质疏松治疗、术后合理进行康复训练等降低患者术后再发骨折发生的危险。随着患者年龄的增加,机体各器官功能退化,新陈代谢能力和抗氧化能力降低,维生素D吸收能力降低,术后患者机体恢复能力下降,而手术可导致患者机体创伤,引起患者机体炎症反应和氧化应激反应升高,其可直接影响患者骨细胞功能,骨吸收作用进一步增强,导致患者骨质含量进一步降低而加重患者骨质疏松严重程度,进而导致患者术后再骨折的发生[7]。因此对于高龄患者,临床应加强患者抗骨质疏松治疗,同时通过补充钙剂、合理加强患者术后康复训练等促进患者术后恢复,预防术后再发骨折的发生。骨密度低的患者骨脆性增加,可导致患者伤椎的临近椎体发生骨折而导致患者术后再骨折发生的风险增加。相关研究[8]结果显示,骨密度每降低1个单位,患者椎体骨折的风险升高1.6倍。因此对于骨密度较低的患者,应积极给予抗骨质疏松治疗及骨密度支持治疗,促进钙吸收,同时进行适当的康复运动训练,叮嘱家人陪伴患者多接受阳光照射,患者康复期间进行足量的营养供应等,预防患者术后再发骨折的发生。骨水泥渗漏可导致患者脊柱退化加快,同时可导致脊柱内部的骨水泥分布不均匀,使上、下骨皮质偏向相邻椎体,造成脊柱力学分布不均,伤椎高度增加,对应力的缓冲作用和机械性下降,引起脊柱矢状位生物力学不平衡使得相邻椎体骨折发生的风险升高,进而导致患者再发骨折的发生[9]。因骨水泥在椎体内的分布呈致密型和弥散型,骨水泥注入量较多使得其在椎体中的分布主要为致密型,发生骨水泥渗漏的风险更高此术者术中应合理控制骨水泥注入量,促进骨水泥在椎体内部的合理分布,通过降低骨水泥渗漏的风险而预防患者再发骨折的发生。目前临床普遍认为激素的使用可影响成骨细胞的生成,抑制钙磷沉着而导致患者骨密度降低,进一步增加患者骨质疏松的严重程度,进而增加患者术后再发骨折发生的风险。因此对于老年骨质疏松脊柱骨折微创术后患者,在进行治疗的过程中应合理控制激素的用量,尽量避免激素的使用,预防患者骨密度进一步降低,进而预防患者再发骨折的发生。骨质疏松发生的主要病理机制在于患者成骨细胞和破骨细胞活性失衡,而抗骨质疏松药物可通过调节成骨细胞和破骨细胞相关的代谢通路而对其活性产生影响,进而提高患者骨质含量和骨密度,改善脊柱承重而可有效预防患者再发骨折的发生[10]。因此临床应加强老年骨质疏松性脊柱骨折微创术后患者的抗骨质疏松治疗,改变患者骨密度而降低患者术后再发骨折发生的风险。
综上,老年骨质疏松性脊柱骨折微创术后患者再发骨折的独立危险因素包括女性、年龄>80岁、术前骨密度T值≤2.5 SD、发生骨水泥渗漏、使用激素治疗、未进行抗骨质疏松治疗,临床可据此对有以上特征的患者进行针对性治疗或干预,降低患者术后再发骨折发生的风险。
