偏头痛患者前庭功能的临床研究
2022-12-29杨森石敏黄远张运伟赵春蓉
杨森石敏黄远张运伟赵春蓉*
1遂宁市中心医院耳鼻咽喉科(四川 629000)
2遂宁市中心医院神经内科(四川 629000)
偏头痛是一种常见的发作性疾病,其特征是中度至重度的单侧头痛反复发作并伴有搏动性疼痛,常伴先兆、听力损失、耳鸣、畏光和畏声[1]。研究发现,偏头痛在男性中的发病率是9.4%,女性中是20.2%[2]。目前偏头痛的发病机制尚不完全清楚,根据国际头痛疾病分类第3版(ICHD-3)[3],对于偏头痛的诊断提出了既定的临床标准,并指出有部分类型的偏头痛患者可能存在短暂的耳蜗功能障碍,而伴随眩晕症状的产生提示可能具有前庭功能的异常。本研究通过全面的神经电生理检查来研究偏头痛患者的前庭状态。
1 资料与方法
1.1 研究对象
本研究分为实验组与对照组,实验组纳入2019年1月至2021年6月由神经内科医师按照2018年国际头痛学会(IHS)头痛分类委员会修订的《国际头痛疾病分类》诊断标准筛选出137名成年偏头痛患者,对照组为听力中心建立本实验室正常值参考范围时完善了全套前庭功能检查的137名正常受试者。纳入标准:诊断为无先兆偏头痛、有先兆偏头痛、慢性偏头痛、很有可能的偏头痛患者。排除标准:患有眼部疾病的患者;患有中内耳及前庭器质性疾病患者;精神异常者;有全身系统疾病者;可能与偏头痛相关的周期综合征患者;研究周期内确诊为前庭型偏头痛的患者。
1.2 方法
1.2.1 病史采集及耳部专科查体
由神经内科医师详细的病史采集包括患者基本信息、主诉、现病史(包括偏头痛发作的类型、是否伴有先兆症状、发作持续时间、诱因、伴随症状、病程)、既往史、长期服用药物史及睡眠、精神状况;经签署知情同意书后转诊耳鼻咽喉科,免费对所有入组的受试者进行前庭功能检查。所有偏头痛患者的前庭检查均在发作间期进行;均行电耳镜检查、颞骨CT、纯音听阈检查等排除外耳和中耳疾病。
1.2.2 视频头脉冲试验
视频头脉冲试验是采用丹麦国际听力公司生产的视频头脉冲仪进行测试(型号:EyeSeeCam)。受检者取坐位、头前倾30°,测试者面向受试者,双手固定其头部,要求受试者双眼固视前方,以测试者鼻部为视靶。水平方向测试时角速150°-300°/s,垂直方向测试时角速度50°-200°/s,甩头角度为10°-15°,尽可能使受试者无法预测头部甩动方向和试验开始时间。测试顺序为先进行水平半规管测试,测试人员随机向左或右甩头,再进行垂直半规管测试,随机向上或下甩头,记录每个方向10-20次有效甩头的平均增益值。
1.2.3 冷热试验
眼震视图的记录是采用美国MMT生产的眼震记录设备(眼震视图型号:Visualeyes,双温型号:Air FX)。受检者戴上暗罩平卧位于检查床上,头抬高30°,然后分别用50℃热气和24℃冷气分别对双耳外耳道灌注60s,灌注间隔时间>5 min,观察灌注后诱发的眼震现象,同时记录眼震情况,半规管轻瘫(canal paresis,CP)值≥25%表示异常,提示同侧水平半规管功能减弱。
1.2.4 前庭诱发肌源性电位
前庭传导途径电生理检查采用丹麦国际听力生产的前庭肌原性诱发电位记录仪检测(型号:Eclipse)。患者取仰卧位,嘱受试者头部抬高20°-30°,暴露胸锁乳突肌,并且尽量保持不动。两个记录电极分别放置在双侧胸锁乳突肌中点处,参考电极放置在胸骨上,接地电极放置在前额正中。采用丹麦国际听力前庭诱发肌源性电位仪进行检测,标准插入式耳机,刺激短声为0.1ms,强度为100dB,刺激频率5次/秒,带通滤波范围为0.01kHz-1 kHz,共叠加100次。在潜伏期13ms左右出现一个正波记为P13波,在潜伏期23ms左右出现一个负波记为N23波,两波的峰值即为cVEMP的振幅。根据吴子明等提出的判断标准,如双侧振幅比>1.16、双侧不对称性>29%或cVEMP未引出,被视为cVEMP异常,提示双侧球囊功能或球囊-颈反射通路存在不对称性[4]。
1.3 统计学方法
采用SPSS22.0处理数据,计量资料采用均数±标准差()表示,比较用t检验;计数资料以率表示,比较用χ2检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 一般资料
两组检查对象的一般情况和临床资料见表1。实验组男性34例,女性103例,对照组男性56例,女性81例,两组相比P<0.05,差异有统计学意义;实验组平均年龄40.60±14.22岁,对照组平均年龄38.77±16.64岁,两组比较差异无统计学意义;实验组25例有既往史,高血压14例,糖尿病11例,对照组31例有既往史,其中高血压18例,糖尿病13例,两组比较差异无统计学意义;实验组11例有可疑眩晕家族史,对照组1例可疑有眩晕家族史,两组相比P<0.05,差异有统计学意义;偏头痛患者中,有9例发作时出现了先兆症状、13例伴恶心或呕吐、11例出现了短暂的耳部症状,如耳鸣、复发性低频型听力损失。
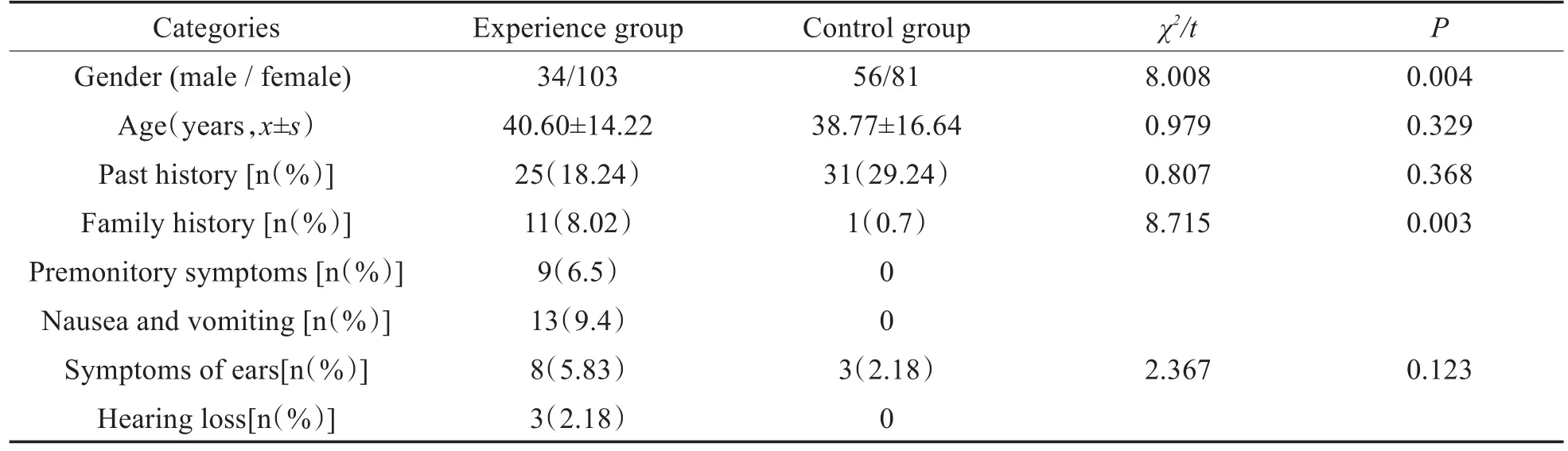
表1 两组基线资料比较及偏头痛患者的临床特征Table 1 Comparison of baseline data between the two groups and clinical characteristics of migraine patients
2.2 前庭检查结果
实验组中11例(8.02%)出现vHIT异常,19例(13.86%)出现冷热试验异常,8例(5.83%)出现cVEMP异常。对照组中,无vHIT及cVEMP异常者,3例(2.18%)出现冷热试验异常。总的来说,21例(15.32%)偏头痛患者至少在某个水平半规管功能试验中出现异常,而异常率最高的检查是冷热试验,其次是vHIT,两组患者vHIT、冷热试验及cVEMP比较差异有统计学意义(P<0.05),见表2。

表2 实验组与对照组vHIT、冷热试验及cVEMP情况比较[n(%)]Table 2 Comparison of vhit,hot and cold test and cvemp between experience group and control group[n(%)]
3 讨论
偏头痛是临床最常见的原发性头痛类型,世界卫生组织将偏头痛疾病列为世界上第三大最常见的疾病和第二大致残神经系统疾病,对社会和患者的日常生活有极大影响[5]。偏头痛的典型症状包括畏光、畏声、皮肤异常性疼痛和胃肠道症状(如恶心和呕吐)。此外,患者还可能有多种其他神经系统症状,例如眩晕、头晕、耳鸣和认知障碍[6]。众所周知,眩晕反复发作给偏头痛患者带来了极大的苦恼,甚至使患者遭受意外伤害。目前对偏头痛患者的前庭功能的研究相对较少,所以本研究通过全面的前庭检查,研究偏头痛患者的前庭功能,从而达到预防眩晕发作的可能性。
皮质传播抑制(Cortical spreading depression,CSD)被认为是偏头痛先兆期存在的潜在发生机制[7]。CSD是因为神经元细胞膜的去极化,导致细胞内外产生钾离子浓度梯度,释放谷氨酸后导致脑血流量减少,而细胞内钙离子流入介导谷氨酸盐的大量释放在CSD的发病机制中起重要作用[8]。偏头痛的皮层反应性增强是由于兴奋性增强还是抑制受损是有争议的。电生理证据表明兴奋性和抑制性网络之间的不平衡是由于丘脑和其他皮层下区域之间的功能断开引起的丘脑皮质网络的活动不足。如果该系统特别脆弱,则潜在的触发因素,如压力性生活事件、视觉刺激、荷尔蒙变化、低血糖或睡眠不足,都可能导致发作。因此,兴奋性的异常调节,可能是导致偏头痛发作的关键潜在因素。
本研究中,实验组女性患病人数为103例,为男性患者的3倍,女性患者的发病率明显高于男性,差异有统计学意义,这与Charles等[2]研究具有一致。Power等人发现偏头痛患者的发病年龄高峰在40-50岁之间,本研究实验组患者年龄40.60±14.22岁,与Power等人研究一致[9]。对于这种现象的发生推测可能是因为女性患者常染色体中缺乏与前庭通路相关的离子通道基因,由此导致前庭功能低下,在受到生理性或病理性的刺激后便会出现眩晕、眼震、失衡、自主神经反应等一系列症状[10]。在Bethea的研究中发现女性患者发病年龄高峰主要集中在围绝经期,这可能是因为围绝经期女性患者卵巢类固醇激素水平紊乱导致中枢疼痛与镇痛通路功能障碍[11],从而出现偏头痛症状。所以我们在临床工作中,多关注围绝经期女性偏头痛症状,因为女性围绝经期间出现的偏头痛症状很容易被误诊为是由于女性更年期所产生的心理原因导致。
本研究发现实验组中,13例出现恶心、呕吐等自主神经功能失调反应。因前庭神经核与其相邻的自主神经纤维紧密相连,当前庭神经受到刺激时,就可激活前庭-自主神经通路,引起一系列的自主神经反应。11例出现耳部症状,如耳鸣等,内听动脉血管痉挛内耳的血流量减少,此时患者可能会发生头晕、视物旋转、失衡等前庭功能损伤的症状,也可能会出现一些耳蜗症状,如耳鸣、听力损伤等。本研究发现,部分偏头痛患者在研究周期内会出现复发性低频听力损失,大部分患者能自愈,这与康厚墉、沈航等研究者的研究发现相一致[12,13]。因此,偏头痛患者的耳蜗及其传导通路情况也需要一步观察及研究。
本研究观察到实验组有3例在研究周期内出现了眩晕发作。回顾这3例患者的前庭功能检查,发现vHIT及冷热试验均为异常。但需要长期观察才能明确是否发展为前庭型偏头痛。从临床症状上来讲,偏头痛的发作可能会出现先兆症状及眩晕等,不同的偏头痛患者产生眩晕的机制也不尽相同,如神经核联络机制、神经递质作用、离子通道异常、遗传因素及内听动脉痉挛等机制均可存在[15]。前庭系统中的球囊是VEMP反射通路上应对强音刺激的第一环节,本研究中实验组患者cVEMP的异常率显著高于正常组,提示偏头痛患者球囊功能的异常及球囊-颈反射通路的异常。
在临床上,偏头痛患者出现眩晕与前庭型偏头痛(Vestibular Migraine,VM)有时很难区别。很多学者认为偏头痛可能是VM的主要诱因,有4种假说被提出:皮层扩布学说、三叉神经血管学说、离子通道学说、中枢信号整合异常,致使两种疾病都有可能存在先兆症状[3]。临床需要经过详细的检查和长期的观察才能最终确诊。偏头痛的诊断依据是前庭型偏头痛的基础。本研究结果与孙素芬等学者的研究相符印证了这一点[16]。在偏头痛患者出现视觉先兆、头晕、步态不稳等症状时,需要关注偏头痛患者的前庭功能状态。
综上所述,偏头痛患者的前庭功能可能存在异常,提示以后在临床工作中,需要关注偏头痛患者前庭功能状态,预防眩晕发作导致意外。
