MCP―1、CEPPIS评分和应激性高血糖水平在重症监护病房VAP患者中的检测及相关危险因素
2022-12-27齐连振郭会莉贾玉凤代兆华
齐连振 郭会莉 贾玉凤 李 欣 代兆华*
(1.邢台医学高等专科学校第二附属医院重症医学科,邢台 054000; 2.邢台市人民医院重症医学科,邢台 054001)
呼吸机相关性肺炎(ventilator associated pneumonia, VAP)是机械通气常见的并发症,其是指通气治疗48h后至停止通气期间出现肺实质性感染疾病,增强撤机困难程度,延长ICU停留和住院时间,增加医疗成本,甚至造成患者死亡,因而VAP的早期干预和降低发生率尤为重要[1,2]。相关研究指出[3],VAP的发生与病原菌感染、基础疾病及抗生素滥用等相关,而ICU内及早预防和针对性干预治疗是临床治疗VAP的主要原则。单核细胞趋化蛋白1 (monocyte chemoattractant protein-1, MCP-1)是指由白色脂肪细胞分泌的趋化因子,可介导单核细胞和T细胞作用,调节机体免疫和炎症反应[4]。改良临床肺部感染评分(improved pulmonary infection score, CEPPIS)是基于常规临床肺部感染评分,将超声检查替代床边胸片、降钙素原替代白细胞计数,可辅助VAP的诊断[5]。应激性高血糖是指机体受到手术、急性心肌梗死及重度烧伤等刺激下血糖快速上升的病理症状,其与感染性疾病相关[6],三者均与炎症疾病相关,但具体应用VAP的研究相对较少,本文探讨MCP-1、CEPPIS评分和应激性高血糖水平在重症监护病房VAP患者中的检测及相关危险因素,旨在为临床提供依据。
1 资料与方法
1.1 一般资料
本院伦理委员会知情同意本研究,选择2017年10月至2020年12月邢台医学高等专科学校第二附属医院重症监护病房收治的341例机械通气患者,根据机械通气期间是否发生VAP,符合以下诊断标准[7]:① 胸部X光线片提示斑状浸润性阴影、片状,或伴有胸腔积液;② 呼吸道脓性分泌物;③ 体检显示肺部出现肺实变体征;④ 发热;⑤ 白细胞计数>10×109/L,VAP符合①和②~⑤的任一条件;将患者分成VAP组(n=139)和非VAP组(n=202)。入选标准:① 所有患者均首次在重症监护病房行机械通气,时间至少48h;② 年龄≥18岁;③ 近期未服用抗生素等药物,病例资料齐全者;④ 患者及其家属知情同意本方案,并签署知情同意书。排除标准:① 合并自身免疫疾病、血液系统疾病者;② 糖尿病患者;③ 合并患有恶性肿瘤者;④ 合并颅脑损伤、腰麻术后特殊手术体位者;⑤重症肌无力危象者;⑥ 治疗前存在呼吸道感染或免疫功能缺陷者;⑦ 不配合治疗和基线资料采集者。
1.2 方法
1.2.1 细菌培养
VAP患者确诊后,常规禁饮禁食,次日清晨取黏膜分泌物行病原学检测,即拭子法采集鼻咽喉部黏膜的分泌物,并将拭子放置于无菌杯中,常规培养方法:制备鼻粘膜分泌物振荡液,接种在流感嗜血杆菌分离平板和哥伦比亚血平板上,培养温度为37℃,培养时间36~48h;细菌鉴定:应用德国西门子MicroScan WalkAway-40型号全自动分析仪鉴定细菌菌属,并详细记录菌种数量。
1.2.2 血清MCP-1和CEPPIS评分
血清MCP-1:于机械通气48h时采集患者空肘静脉空腹血2mL,加入抗凝管中,应用德国IKAG-L型号离心机,具体参数:3000r/min,半径:10cm,时间10min,温度−4℃,上清液为目标产物。应用BioTek Synergy H1MF全自动酶标仪检测MCP-1,所有操作均严格按照说明书进行。
CEPPIS评分[8]:该评分系统包括体温、降钙素原、气管分泌物、氧合指数、肺部超声浸润影、气管吸取物定量培养等方面,具体计分方式:①36.0≤体温<38.4℃,0分;38.5≤体温<38.9℃,1分;体温<36.0℃或≥39.0℃,2分。②降钙素原范围,<0.5ng/mL,0分;0.5~1ng/mL,1分;>1ng/mL,2分。③ 气管分泌物,非脓性0分;脓性,2分。④ 氧合指数>240mmHg,0分;氧合指数≤240mmHg;⑤ 肺部超声浸润影,阴性0分,阳性2分。⑥气管吸取物定量培养≤104CFU/mL,0分;>104CFU/mL,2分,各维度评分之和即CEPPIS总评分。
1.2.3 基线资料收集
研究小组成员自行设计基线调查表,问卷内容涉及性别、年龄、民族、体质量指数、机械通气时间、肠饲营养时间、入住ICU时间、总住院时间、应激性高血糖[9](通气前未见糖尿病指征,机械通气后2次出现空腹血糖数值>7.0mmol/L)、抗菌药物使用时间、原发疾病、平均床头抬高角度、饮酒史、吸烟史及基础疾病等参数,双人复核,确保收集数据的可靠性和准确性。
1.3 统计学分析
2 结果
2.1 VAP患者病原学分布
139例VAP患者鼻黏膜分泌物共分泌152株细菌,其中革兰氏阴性菌105株,占比为69.05%,以鲍曼不动杆菌和肺炎克雷伯菌为主;革兰阳性菌47株,占比为30.92%,以金黄色葡萄球菌和溶血葡萄球菌为主,见表1。
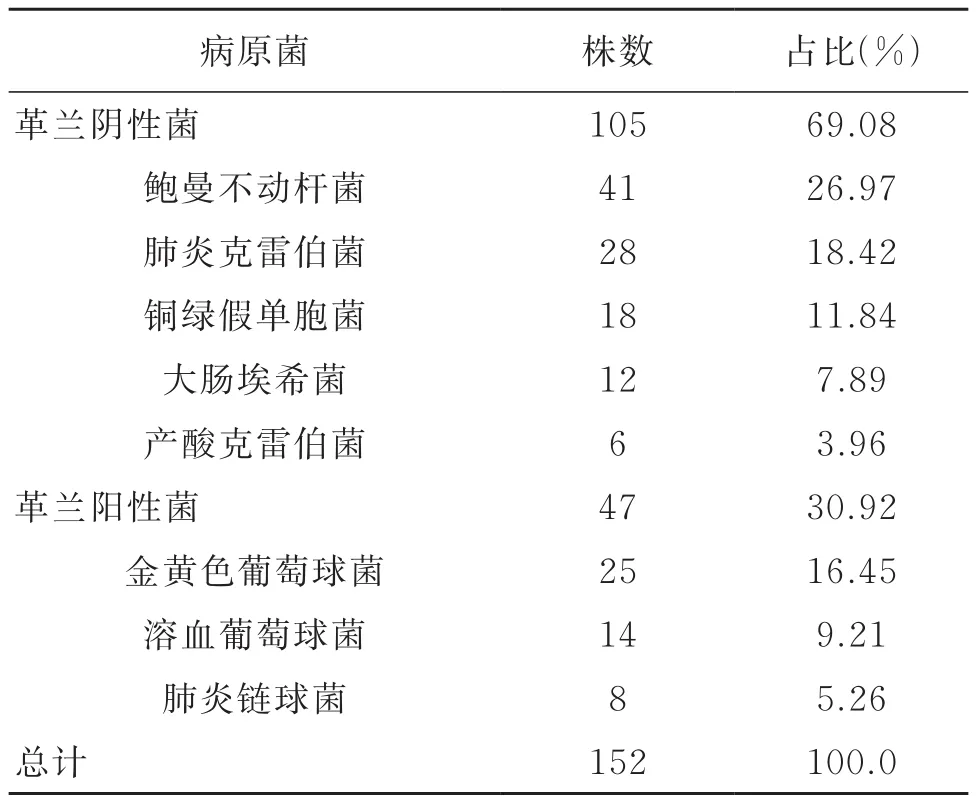
表1 VAP患者病原学分布
2.2 两组患者血清MCP-1和CEPPIS评分
VAP组患者血清MCP-1和CEPPIS评分明显高于非VAP组(P<0.05),见表2。
表2 两组患者血清MCP-1和CEPPIS评分比较(±s)
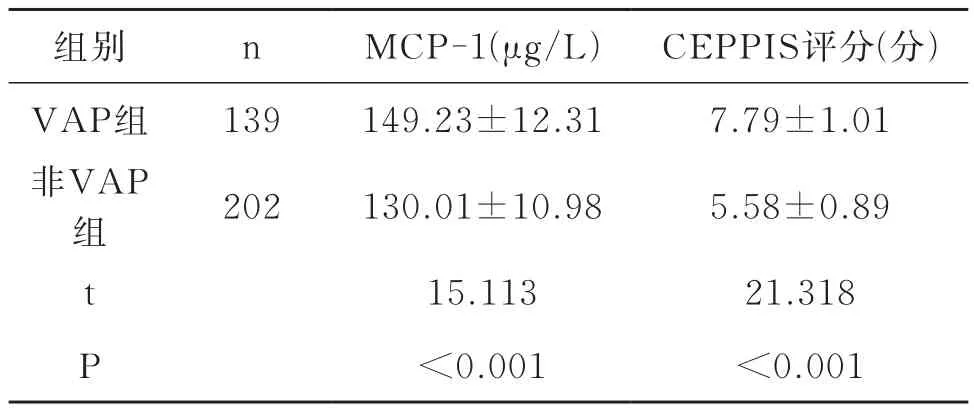
表2 两组患者血清MCP-1和CEPPIS评分比较(±s)
组别 n MCP-1(μg/L) CEPPIS评分(分)VAP组 139 149.23±12.31 7.79±1.01非VAP组 202 130.01±10.98 5.58±0.89 t 15.113 21.318 P<0.001 <0.001
2.3 诊断效能
以MCP-1、CEPPIS评分和应激性高血糖作为检验变量,以是否发生VAP为状态标量,以“敏感度”为Y轴,以“1-特异性”为X轴绘制得ROC曲线(见图1)。根据ROC曲线可得,MCP-1诊断的临界值为140.23μg/L,其对应的敏感度为65.47%,特异性为62.87%,AUC为0.801(95%CI:0.750~0.852);CEPPIS评分诊断的临界值为6.10分,其对应的敏感度为59.71%,特异性为59.90%,AUC为0.760(95%CI:0.707~0.812);应激性高血糖在最佳临界切点时,其敏感度为54.68%,特异性为57.92%,AUC为0.631(95%CI:0.564~0.698),有预测价值。
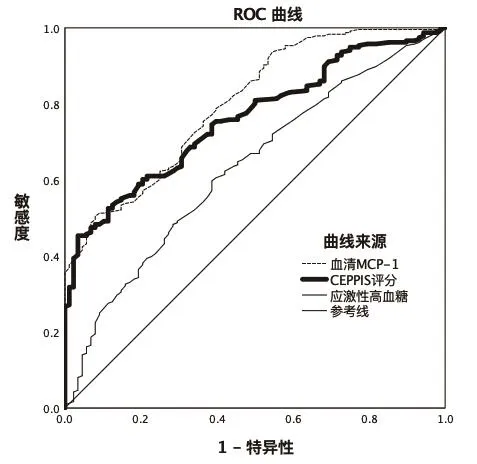
图1 ROC曲线图
2.4 单因素分析
两组患者在年龄、机械通气时间、应激性高血糖、抗菌药物使用时间及平均床头抬高角度等参数差异有统计学意义(P<0.05),见表3。

表3 机械通气发生VAP单因素分析
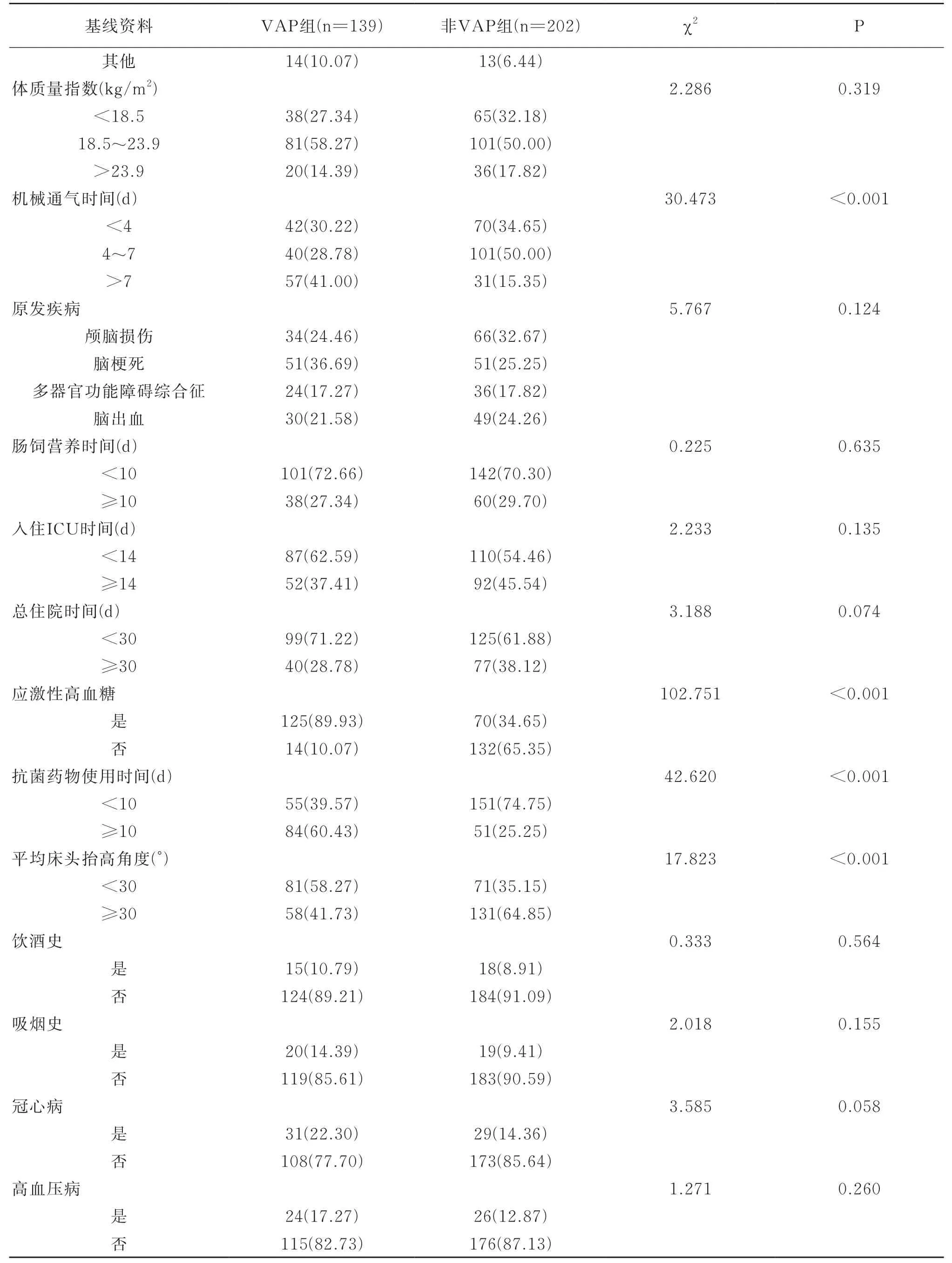
续表3
2.5 Logistic回归分析
以差异有统计学意义的指标为自变量,以是否发生VAP为因变量,行Logistic回归分析,结果显示,机械通气时间(>7d) (OR=2.392,95%CI: 1.038~5.512)、应激性高血糖(OR=1.831,95%CI: 1.237~2.710)、抗菌药物使用时间(≥10d)(OR=1.495, 95%CI: 1.032~2.165)、平均床头抬高角度(<30°) (OR=2.052, 95%CI: 1.120~3.761)、血清MCP-1 (OR=1.354, 95%CI: 1.093~1.676)和CEPPIS评分(OR=1.831, 95%CI: 1.433~2.340)是影响患者发VAP的独立影响因素(P<0.05),赋值,见表4,Logistic回归分析,见表5。
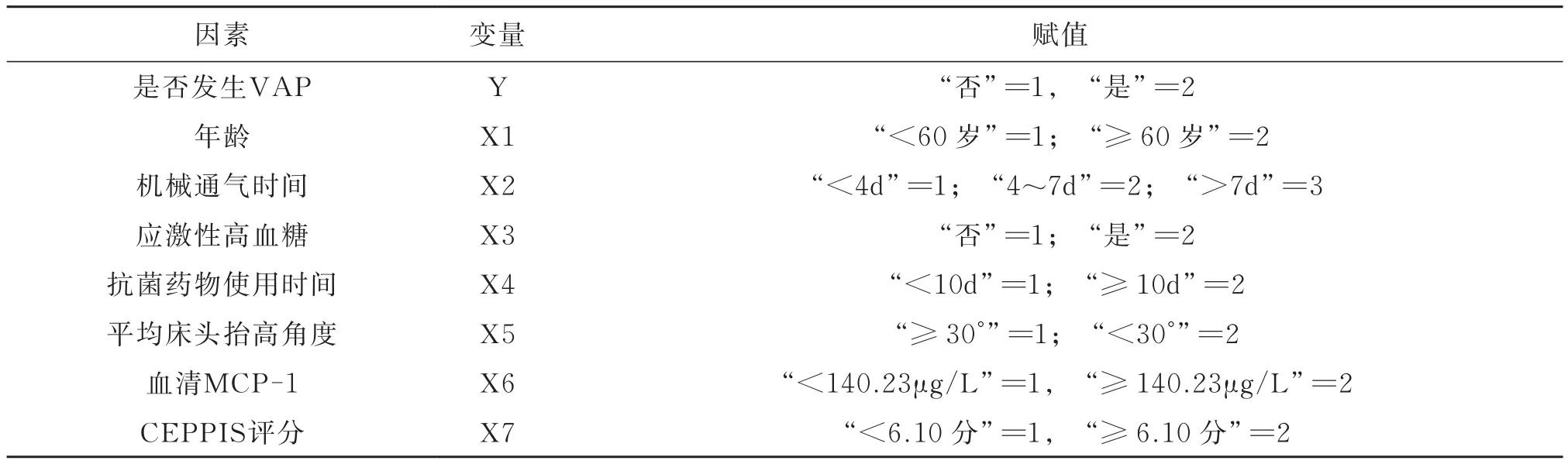
表4 变量赋值

表5 机械通气VAP发生的Logistic回归分析
3 讨论
机械通气是挽救呼吸衰竭等重症疾病患者生命的重要方式,可有效降低重症监护病房的病死率,但仍存在并发症影响机械通气的正常进行,其中VAP最为常见[10]。VAP是目前主要的院内获得性肺炎,约占85%,临床通常表现为发热、气管分泌物、肺部超声浸润影等,而VAP将会造成延长机械通气时间、增加治疗费用及影响预后等不良事件,已成为临床关注重点[11]。现阶段临床尚无诊断VAP的金标准,仅能根据影像学、血清指标、临床症状及细菌培养等方式综合评估,在预防和治疗VAP方面存在一定的局限性[12],研究VAP的预测方式和危险因素,旨在为临床降低和控制VAP发生率提供依据。
本研究结果表明,341例机械通气患者根据是否发生VAP,将患者分成VAP组(n=139)和非VAP组(n=202),VAP的发生率为40.76%,略高于范蓓蓉等[13]研究的35.38%,可能与原发疾病和样本量相关,同时对VAP组患者行鼻粘膜分泌物细菌培养,以鲍曼不动杆菌、肺炎克雷伯菌、金黄色葡萄球菌和溶血葡萄球菌等病原菌为主,临床需根据上述细菌培养结果针对性给予抗菌药物,避免抗生素滥用增加耐药性。VAP组患者血清MCP-1、CEPPIS评分明显高于非VAP组,且VAP组应激性高血糖发生率明显高于非VAP组,进一步比较三者指标ROC曲线结果,MCP-1诊断的临界值为140.23μg/L,其对应的敏感度为65.47%,特异性为62.87%,AUC为0.801(95%CI:0.750~0.852);CEPPIS评分诊断的临界值为6.10分,其对应的敏感度为59.71%,特异性为59.90%,AUC为0.760(95%CI:0.707~0.812);应激性高血糖在最佳临界切点时,其敏感度为54.68%,特异性为57.92%,AUC为0.631(95%CI:0.564~0.698),有预测价值;同时Logistic回归分析证实其是VAP发生的独立危险因素。分析认为,MCP-1归属于趋化因子,在介导机体炎症反应和免疫功能方面具有重要作用,研究发现[14,15],MCP-1可参与机体多重生理过程,如促进炎症反应而加快动脉粥样硬化进程,增强癌细胞的增殖、分化作用,而针对VAP患者,中性粒细胞数量急促升高,调节巨噬细胞功能,而MCP-1可增强巨噬细胞分泌白细胞介素等炎性因子,加重病情,因而MCP-1可作为机体炎症反应和VAP感染发生的重要指标。临床肺部感染评分是目前评估VAP的重要工具之一,可依据体温、白细胞计数、气管分泌物、氧合指数及胸片等维度综合确诊VAP,但床边胸片受限于放射暴露、图片质量及临床医师读片能力等因素,而白细胞计数特异性弱,易影响VAP的评估,而CEPPIS评分将上述不利因素替代为客观、系统的评分,以提高VAP诊断准确率[16,17]。机械通气是有创性治疗方式,患者因创伤、感染、脏器官功能不全等因素刺激机体,使其处于高应激状态,提高机体血糖水平,增强胰岛素抵抗,诱发机体感染,即应激性高血糖加重机体感染,而感染又会刺激血糖紊乱的发生、发展,形成恶性循环,增加ICU治疗难度[18]。此外,Logistic回归分析表明机械通气时间(>7d) (OR=2.392,95%CI: 1.038~5.512)、抗菌药物使用时间(≥10d)(OR=1.495, 95%CI: 1.032~2.165)及平均床头抬高角度(<30°) (OR=2.052, 95%CI: 1.120~3.761)是影响患者发VAP的独立影响因素(P<0.05),即医护人员根据患者实际病情,严格规定撤机标准,降低机械通气时间;在机械通气时抬高床头角度,改变体位,同时根据细菌培养结果选择适宜的抗菌药物,避免抗生素的滥用。
综上所述,呼吸机相关性肺炎以鲍曼不动杆菌、肺炎克雷伯菌、金黄色葡萄球菌和溶血葡萄球菌为主,MCP-1、CEPPIS评分和应激性高血糖可预测VAP的发生,且机械通气时间、抗菌药物使用时间、平均床头抬高角度、MCP-1、CEPPIS评分和应激性高血糖是重症监护病房发生VAP的独立影响因素,宜根据上述诸因素制定临床干预方案,以降低VAP发生率,优化患者生活质量。
