血清ω-3PUFAs、ox-LDL、NO对产后出血的预测价值*
2022-12-26安秀丽刘国芳张金娥
安秀丽,刘国芳,张金娥,严 淼
秦皇岛军工医院妇产科,河北秦皇岛 066001
产后出血(PPH)是引发产妇死亡的重要原因[1],因此,积极寻找影响PPH的因素及预测PPH的指标甚为重要。研究认为,PPH的发生、发展与凝血功能异常、平滑肌异常舒张、子宫收缩乏力等有关[2-3]。研究发现,ω-3多不饱和脂肪酸(ω-3PUFAs)可抑制血栓形成,影响内皮细胞一氧化氮(NO)合成,且具有抗炎作用[4];氧化型低密度脂蛋白(ox-LDL)可通过升高溶血磷脂酰胆碱水平,促进凝血过程,进而影响高胆固醇血症发展进程[5];而NO在PPH患者中水平较高,可能是预测PPH的辅助指标[6]。但ω-3PUFAs、ox-LDL对PPH的预测价值及二者与NO的关系尚未明确。基于上述研究,本文通过初步测定ω-3PUFAs、ox-LDL、NO在PPH患者血清中的水平,比较ω-3PUFAs、ox-LDL、NO预测PPH的价值及ω-3PUFAs、ox-LDL与NO的相关性,以期为临床防治PPH提供依据。
1 资料与方法
1.1一般资料 选取2020年2月至2022年1月于秦皇岛军工医院分娩的产妇228例为研究对象,年龄22~39岁,平均(31.14±6.80)岁。纳入标准:(1)胎儿头正位、足月、单胎;(2)胎儿肝、肾、心功能无重大异常;(3)母体卵巢功能无异常、不伴有产科合并症,凝血功能正常。排除标准:(1)合并凝血功能异常、过敏体质者;(2)有PPH史者;(3)子宫下段撕裂导致的PPH;(4)近1个月内有使用影响凝血功能药物者;(5)先天畸形者。
根据分娩后出血情况[7]将产妇分为出血组(n=72)和未出血组(n=156)。另外,收集所有研究对象的产次、分娩方式、妊娠并发症、分娩孕周、前置胎盘、胎儿体质量、胎盘粘连、胎盘早剥等资料。
本研究获得了受试者及其家属知情同意,并获得医院伦理委员会批准(批准编号:LSZ2019-095)。
1.2方法
1.2.1标本收集 收集受试产妇分娩前24 h内外周血6~7 mL,静置28~32 min,分离血清(4 300 r/min离心5 min),分装,-80 ℃冰箱中保存。
1.2.2高效气相色谱法测定血清ω-3PUFAs水平 解冻适量血清,加到甲基化玻璃瓶里,之后依次加14%三氟化硼、正己烷各1 mL,混匀,利用高纯氮除去氧气,100 ℃加热1 h,冷却到室温,加1 mL去离子水,离心(8 000 r/min离心10 min),正己烷层移至样品瓶,使用高纯氮吹干。利用0.1 mL正己烷溶解血样,将其移到0.1 mL内衬管内,高纯氮密封。上样,高效气相色谱分析仪(日本岛津公司,型号:GC-14C)测定血清样品,依据面积归一法计算血清ω-3PUFAs水平。
1.2.3酶联免疫吸附试验(ELISA)检测血清ox-LDL、NO水平 按人ox-LDL ELISA试剂盒(南京森贝伽生物科技有限公司,批号:SBJ-H0046)、NO ELISA试剂盒(上海古朵生物科技有限公司,批号:GD-hj0386)说明书配制ox-LDL、NO的标准品溶液,酶标仪(美国BIOTEK公司,型号:ELX800)测定ox-LDL、NO标准品溶液及血清标本在450 nm处的吸光度,绘制ox-LDL、NO的标准品回归曲线。结合ox-LDL、NO的标准回归方程,计算血清ox-LDL、NO水平。
1.3统计学处理 采用SPSS25.0软件分析数据。计数资料以n(%)表示,比较采用χ2检验;非正态分布的计量资料以M(Q1,Q3)表示,组间比较采用Mann-WhitneyU检验;采用Pearson相关分析PPH患者血清ω-3PUFAs、ox-LDL水平与NO的相关性;采用多因素Logistic回归分析PPH发生的影响因素;绘制受试者工作特征(ROC)曲线评估血清ω-3PUFAs、ox-LDL、NO水平预测PPH的价值。以P<0.05为差异有统计学意义。
2 结 果
2.1出血组、未出血组一般资料比较 与未出血组相比,出血组产妇年龄≥35岁、产次≥2次、剖宫产、有妊娠并发症、分娩孕周<37周、有前置胎盘、胎儿体质量≥4 000 g、有胎盘粘连、有胎盘早剥的比例升高(P<0.05)。见表1。

表1 出血组、未出血组一般资料比较[(%)]

组别n分娩孕周(<37周)有前置胎盘胎儿体质量(≥4 000 g)有胎盘粘连有胎盘早剥未出血组1567(4.49)5(3.21)10(6.41)9(5.77)16(10.26)出血组7211(15.28)9(12.50)39(54.17)15(20.83)18(25.00)χ27.8887.38566.59011.8708.441P0.0050.007<0.0010.0010.004
2.2出血组、未出血组血清ω-3PUFAs、ox-LDL、NO水平比较 与未出血组相比,出血组产妇血清ω-3PUFAs、NO水平升高(P<0.05),ox-LDL水平降低(P<0.05)。见表2。

表2 出血组、未出血组血清ω-3PUFAs、ox-LDL、NO水平比较[M(Q1,Q3)]
2.3PPH患者血清ω-3PUFAs、ox-LDL与NO水平的相关性 Pearson相关分析显示,PPH患者血清ω-3PUFAs与NO水平呈正相关(r=0.581,P<0.001),见图1;PPH患者血清ox-LDL与NO水平无明显相关性(r=-0.135,P=0.871)。
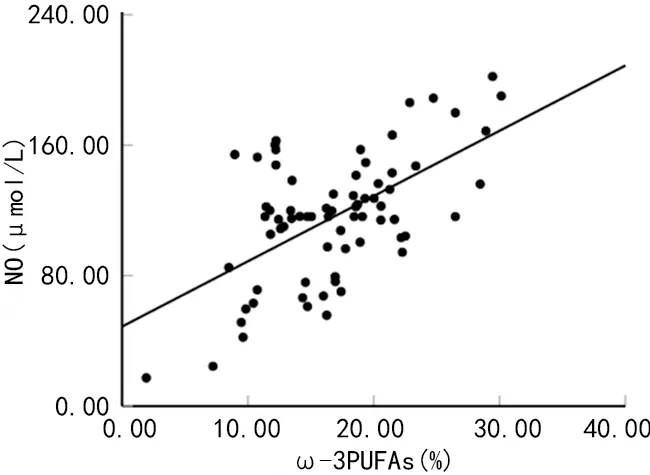
图1 PPH患者血清ω-3PUFAs与NO水平的相关性
2.4血清ω-3PUFAs、ox-LDL、NO水平对PPH的预测价值 ROC曲线显示,血清ω-3PUFAs、ox-LDL、NO水平预测PPH的曲线下面积(AUC)分别为0.883、0.886、0.835;血清ω-3PUFAs、ox-LDL、NO联合预测PPH的AUC为0.967,灵敏度为97.2%,较单一指标均有所提高。见表3、图2。
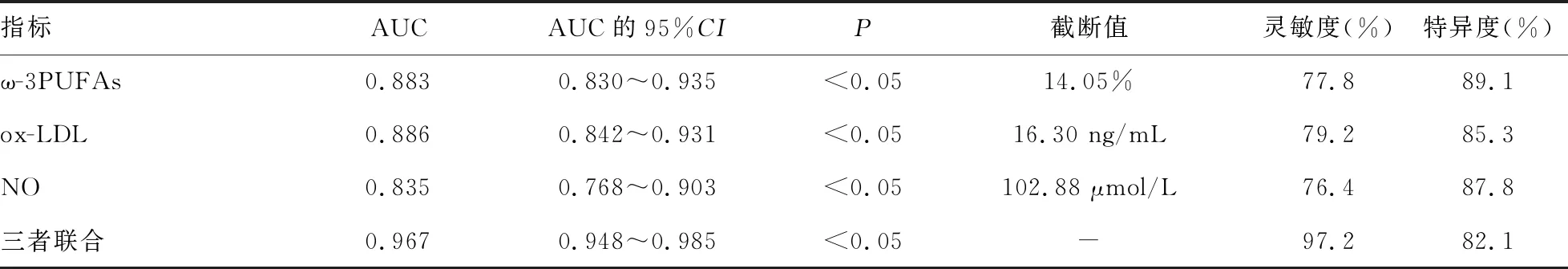
表3 血清ω-3PUFAs、ox-LDL、NO水平对PPH的预测效能
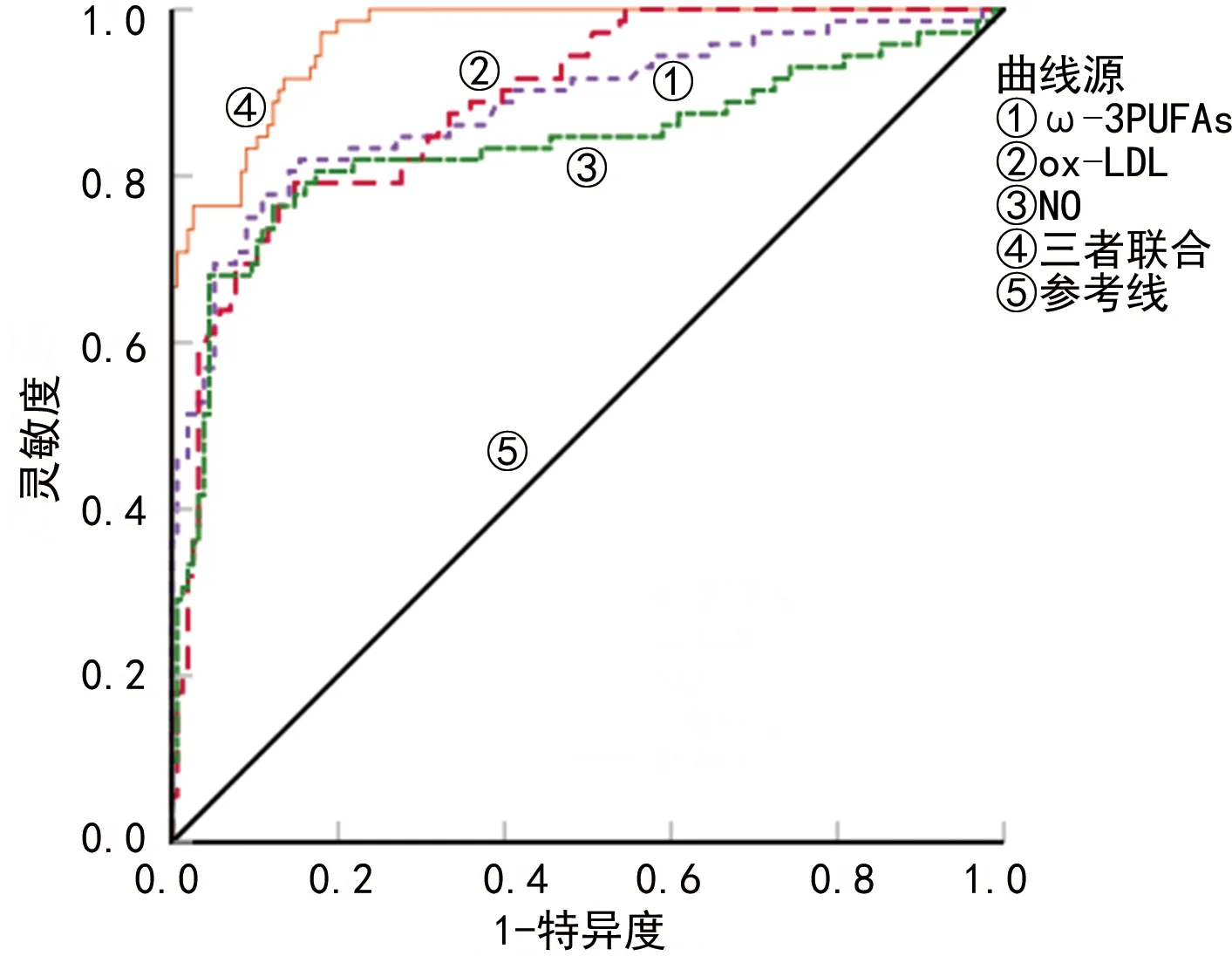
图2 血清ω-3PUFAs、ox-LDL、NO水平预测PPH的ROC曲线
2.5影响PPH发生的多因素Logistic回归分析 以年龄、产次、分娩方式、妊娠并发症、分娩孕周、前置胎盘、胎儿体质量、胎盘粘连、胎盘早剥、ω-3PUFAs、ox-LDL、NO为自变量,以PPH为因变量(未发生=0,发生=1),结果显示,剖宫产分娩、有妊娠并发症、有前置胎盘、胎儿体质量≥4 000 g、有胎盘粘连、有胎盘早剥、ω-3PUFAs≥14.05%、NO≥102.88 μmol/L是PPH发生的危险因素(P<0.05),而ox-LDL>16.30 ng/mL则是PPH发生的保护因素(P<0.05)。见表4。
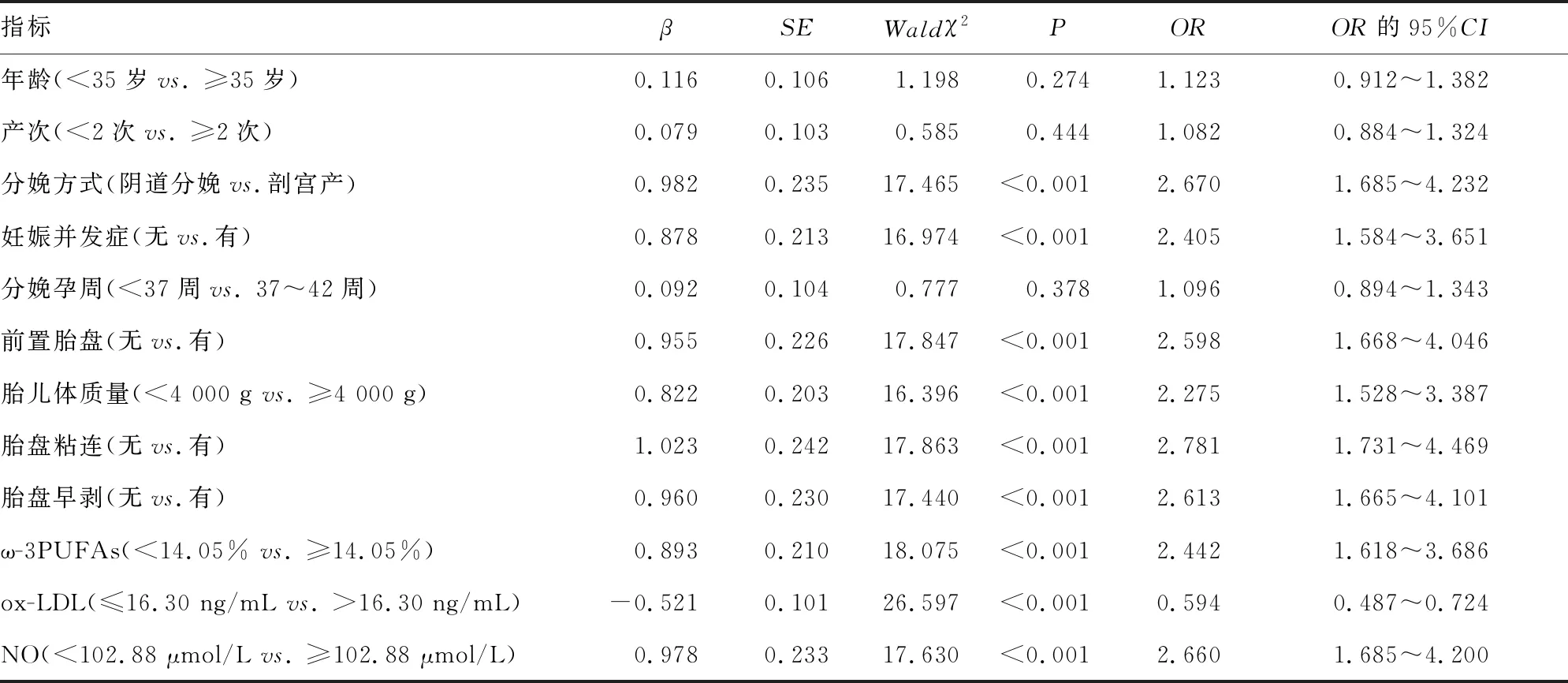
表4 Logistic回归分析PPH发生的影响因素
3 讨 论
PPH是产妇产后的危重并发症,其多发生在产后2 h内,可短时间内引发产后贫血、失血性休克,甚至死亡[8-9]。尽早识别PPH的影响因素且可有效预测PPH的标志物,对预防、干预PPH,降低PPH发生率、病死率有积极意义。
ω-3PUFAs是人体必需的脂肪酸,其可改善机体营养状况,调节免疫功能,降血脂,抗动脉粥样硬化(AS),影响认知功能,抑制炎症反应,改变细胞膜流动性,促进内皮细胞NO合成,降低血压,还可影响血小板聚集,发挥抗血栓作用,与心血管疾病相关[10-11]。既往研究显示,ω-3PUFAs可减少炎症介质的释放,通过抑制免疫炎症反应,进而影响脓毒症病变进展[12];另外,ω-3PUFAs在非酒精性脂肪性肝病中水平较低,增加ω-3PUFAs可改善肝细胞损伤,缓解病情[13]。目前,大多研究是关于ω-3PUFAs与炎症的关系[14-15],很少有ω-3PUFAs与凝血关系的研究。本文比较了PPH与产后未出血产妇血清ω-3PUFAs水平,结果显示,出血组产妇血清ω-3PUFAs水平高于未出血组,提示ω-3PUFAs可能影响PPH发生、发展,推测高水平ω-3PUFAs通过促进内皮细胞NO合成,调节血小板聚集,影响血栓形成,造成凝血异常,引发PPH,但具体机制仍需深入探讨。此外,本研究显示血清ω-3PUFAs预测PPH的AUC为0.883,当ω-3PUFAs水平≥14.05%时,产妇发生PPH的概率较大,提示ω-3PUFAs对PPH有一定预测价值,ω-3PUFAs有望成为预测PPH的潜在指标。
ox-LDL不仅可损伤内皮血管,影响炎症反应,引发AS,也可与血小板表面的受体结合,影响胞内信号转导,活化血小板,促进血栓形成,其还可升高钙离子水平,影响子宫平滑肌细胞收缩力,促进凝血[16-17]。研究发现,血清ox-LDL在脑梗死患者中呈高水平,ox-LDL可作为预测动脉狭窄程度的辅助标志物[18]。本研究显示,PPH患者血清ox-LDL水平较低,提示ox-LDL水平降低可能与PPH发生密切相关,推测低水平ox-LDL活化血小板强度降低,使机体出现凝血障碍,引发PPH,或低水平ox-LDL通过影响钙离子水平,进而使子宫平滑肌细胞收缩力降低,影响机体凝血功能,增加PPH发生风险。另外,本研究显示血清ox-LDL预测PPH的AUC为0.886,当ox-LDL水平<16.30 ng/mL时,产妇发生PPH风险较高,提示ox-LDL可能是防治PPH的靶标,测定血清ox-LDL水平有助于临床预测PPH。
NO是体内的一种效应分子,可参与免疫反应,调控血管张力,影响血压、血流,调节血管平滑肌,影响卵巢功能和子宫收缩[19-20]。本研究中PPH患者血清NO水平较高,与何佳佳等[6]研究结果相符,提示NO可能在PPH中起作用,分析原因,高水平NO通过影响鸟苷酸水平,降低血管张力,增加胎盘血流变化,使子宫平滑肌松弛,造成宫缩乏力和PPH[1,6]。此外,本研究中血清NO预测PPH的AUC为0.835,与ESCOBAR等[1]研究结果相似,提示测定血清NO水平有利于临床预测PPH。
此外,本研究显示,PPH患者血清ω-3PUFAs与NO水平呈正相关,提示ω-3PUFAs可能与NO共同影响PPH发生、发展。进一步研究表明,血清ω-3PUFAs、NO水平升高,行剖宫产分娩,有妊娠并发症、前置胎盘、胎盘粘连、胎盘早剥,胎儿体质量≥4 000 g,血清ox-LDL水平降低均会增加PPH发生风险,临床应及时监控血清ω-3PUFAs、NO、ox-LDL等指标,有助于防治PPH。ω-3PUFAs、ox-LDL预测PPH的价值略高于NO,但无明显差异,故为更好预测PPH,本研究将血清ω-3PUFAs、ox-LDL、NO联合预测PPH,结果显示,血清ω-3PUFAs、ox-LDL、NO联合检测预测PPH的AUC为0.967,灵敏度为97.2%,特异度为82.1%,提示血清ω-3PUFAs、ox-LDL、NO联合预测PPH的价值高于各项单独预测,三者联合可更好地预测PPH。
综上所述,PPH患者血清ω-3PUFAs、NO水平升高,ox-LDL水平降低,ω-3PUFAs、ox-LDL、NO可能是防治PPH的靶标,且ω-3PUFAs与NO显著有关,血清ω-3PUFAs、ox-LDL、NO联合可较好地预测PPH,有较高的临床参考价值。但本研究未对血清ω-3PUFAs、ox-LDL、NO在PPH中的作用机制进行深入探讨,且研究样本量较少,后续需扩大样本量、结合基础实验从多方面进行探讨,以期为临床防治PPH提供更有力的参考。
