基层医院产后出血的危险因素分析与临床干预研究
2022-12-23邱洵
邱洵
在产科中,产后出血是导致产妇死亡的重要原因,其主要临床表现就是阴道大量出血,如果不及时治疗,就会导致产妇发生感染甚至休克等危险情况,严重威胁产妇的生命安全,所以寻找产后出血的危险因素,并积极进行相应的干预非常重要[1,2]。基于此,本研究主要分析了基层医院产后出血的危险因素,以及对产后出血的预防与干预措施,现将本次研究内容报告如下。
1 资料与方法
1.1 一般资料 选取2019 年2 月~2021 年2 月到本院进行分娩的产妇300 例为研究对象,年龄21~37 岁,平均年龄(30.27±2.36)岁;孕周34~41 周,平均孕周(37.32±2.22)周;平均怀孕次数(1.56±1.23)次;其中,阴道分娩164 例,剖宫产136 例;发生产后出血46 例。
1.2 方法 观察产妇的产后出血量。针对正常阴道分娩的产妇,可采用计量容积法计算出血量,具体操作为:等到胎儿娩出后,立即将弯盘放到产妇的臀部下方收集血液,1 h 后利用收集来的血量对产妇总出血量进行计算。针对接受剖宫产的产妇,在产妇手术期间使用负压瓶进行血液收集,之后依据负压瓶的刻度数对产妇的总出血量进行计算(在计算总出血量时,要将羊水的体积减去)。24 h 后,通过使用相减的方法计算产妇分娩后的总出血量,在此基础上乘以1.05 进行再次计算,将计算结果与分娩过程中采集的血量相加,就可以计算出剖宫产产妇的产后出血量。
分析产妇发生产后出血的影响因素,包括子宫收缩乏力、胎盘因素、软产道损伤、凝血功能障碍、文化程度、职业、分娩方式。采用多因素Logistic 回归分析对产妇发生产后出血的危险因素进行分析。
1.3 统计学方法 采用SPSS23.0 统计学软件进行统计分析。计数资料以率(%)表示,采用χ2检验;多因素分析应用Logistic 回归模型。P<0.05 表示差异具有统计学意义。
2 结果
2.1 产妇发生产后出血的影响因素分析 单因素分析结果显示,有子宫收缩乏力、胎盘因素、软产道损伤、凝血功能障碍产妇的产后出血发生率高于无子宫收缩乏力、胎盘因素、软产道损伤、凝血功能障碍产妇,差异具有统计学意义(P<0.05)。不同文化程度、职业、分娩方式产妇的产后出血发生率比较,差异无统计学意义(P>0.05)。见表1。

表1 产妇发生产后出血的单因素分析[n(%)]
2.2 产妇发生产后出血的多因素分析 将单因素分析中有统计学意义的影响因素纳入多因素Logistic 回归分析中,结果显示,子宫收缩乏力、胎盘因素、软产道损伤、凝血功能障碍是产妇发生产后出血的独立危险因素(P<0.05)。见表2。
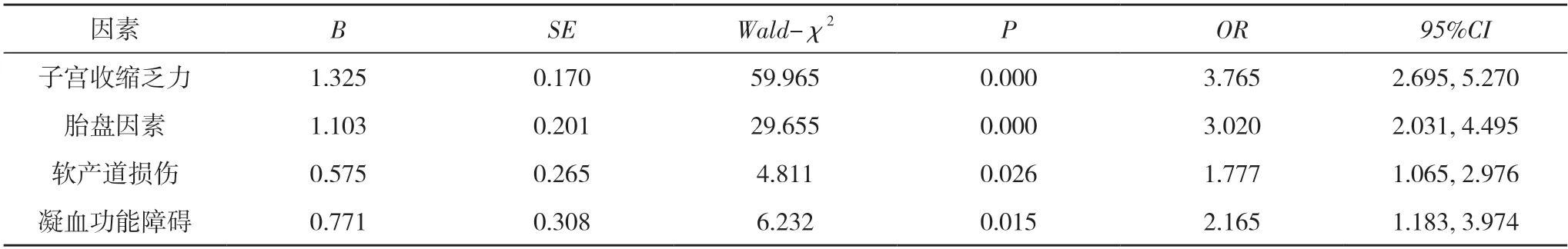
表2 产妇发生产后出血的多因素分析
3 讨论
3.1 降低产后出血的重点要素 根据研究可知,产后出血的重点独立危险因素为子宫收缩乏力,占比达到69.57%。在分娩期间,发生子宫收缩乏力因素的主要原因是多产、巨大儿及高龄。子宫收缩乏力的预防应先寻找病因,检查是否存在头盆不称与胎位异常等因素。如果不能经阴道分娩者,应及时进行剖宫产术;能经阴道分娩者应采取加强宫缩等措施。对于潜伏期的子宫收缩乏力可注射哌替啶100 mg,让产妇得到充分的休息后,就会转入活跃期。如果子宫收缩乏力发生在活跃期,可使用人工破膜及静脉滴注缩宫素等措施来加强宫缩[3,4]。对于第三产程的子宫收缩乏力,头盆相称者应使用缩宫素加强宫缩,如果出现胎儿窘迫需要尽快结束分娩。阴道检查如胎头≤+2 可进行剖宫产;如胎头≥+3,可使用阴道产钳进行助产[5]。对于胎肩娩出后,应立即用缩宫素,预防产后出血。
3.2 引起产后出血的主要因素 引起产后出血的主要独立危险因素有胎盘因素、软产道损伤、凝血功能障碍。胎盘因素中的前置胎盘、胎盘植入均可导致严重产后出血。因此,在产前检查中应该增强产妇的保健意识,定期进行产检,及时筛查产妇是否有妊娠合并症、胎盘前置、胎盘植入等容易引起产后出血的因素[6]。
3.3 产后出血的处理措施 医护人员应严密监控高危产妇产后出血情况,在分娩期间进行备血处理,早期进行诊断、对出血的部位能够迅速止血及低血容量的纠正,常规治疗是积极补充血容量、吸氧、监测生命体征和出血量,留置导尿记录尿量以及基础实验室检查和动态监测[7]。①对于子宫收缩乏力的处理措施:以往的处理方式为单一按压子宫促进宫缩。现在同时应用宫缩剂,快速纠正子宫收缩乏力,从而明显缩短产后出血时间。②对于胎盘因素的处理措施:胎盘因素可导致第三产程延长,增加产后出血量,传统的胎盘助娩法是等待胎盘自然分娩出来,大部分在10 min 左右。而有研究发现,在国外多提倡胎儿在分娩后进行人工剥离胎盘,所以,目前也有许多胎盘娩出的方式由被动变为主动,所用时间在5 min 左右。本院在剥离胎盘的方式为:在5 min 内有剥离的症状时,直接采用脐带进行牵引,如果在5 min 内没有任何症状出现,使用双合牵引进行胎盘剥离,这样可以防止子宫出现内翻现象,效果非常明显[8]。③对于软产道损伤的处理措施:当出现软产道损伤时应立刻进行缝合,止血。会阴裂伤、侧切口延裂以及阴道舌状撕裂均使用解剖层次缝合完成止血;对于隐秘性出血也就是阴道血肿,要及时把血肿切开,将里边的血块进行清理,然后缝合并做止血操作,不要留有死腔。④对于凝血功能障碍的处理措施:对于有凝血功能障碍的产妇进行分娩时,及时补充血容量将体内的纤维蛋白降解的产物清理干净,然后对产妇损耗的凝血因子与血小板予以补充,在此期间也要对产妇的原发病予以治疗干预。⑤对于失血性休克给予的措施:失血性休克分为轻度、中度以及重度,快速进行一般处理并迅速输入1000~3000 ml 的平衡液以补充生理需求量,根据实际情况及时给予补血,通常给予抗生素静脉滴注预防感染[9]。针对出血的因素经过治疗消除后,可抢救成功。
3.4 临床预防干预 ①产前预防:产妇在妊娠期要加强孕期的保健,定期进行产检,及时诊断和治疗高危妊娠,根据“产后出血防治评分”对产妇有无产后出血进行提前预测,该评分表总分30 分,评分>5 分,则判定产妇容易出现产后出血的情况[4]。所以本院的医生对产妇准确评分后提前采取预防措施,降低产妇的出血量,从而降低产后出血发生率。对于患有重症肝炎或者是有凝血障碍并不适合继续妊娠的产妇来说,应该及时在产妇的孕早期就实施终止妊娠,并做好避孕,以防止再次妊娠的情况发生。对死胎时间较长、胎盘早剥、子宫收缩乏力以及产程延长等情况应该及时进行处理,避免发生产后出血的状况。②产中预防:医护人员在第一产程要进行严密的监测,帮助产妇缓解紧张的情绪,让其得到充分的休息,并为产妇准备充足的营养摄入。同时严密监测产程进展,避免产程延长或停滞导致子宫收缩乏力。第二产程应当重视在肩娩出后,立刻肌内注射20 U 的缩宫素,同时静脉滴注缩宫素,以此来对产妇的子宫收缩情况进行提升,减少产后的出血情况[10]。第三产程的正确处理,认真收集产后出血量同时对产后出血量进行测量计算。③产后预防:对于产妇预防产后出血的黄金时间是在产妇产后的2 h,因为在产妇产后24 h 内的出血量中,产后2 h的出血量比较大,占比约为70%,所以当胎盘娩出后,应持续观察记录产妇2 h[11]。提倡母乳喂养方式,其可有效地刺激子宫的收缩,减少产后的出血量。加强营养,如果产后长时间的食欲不振、脱发、畏寒、乏力以及闭经等,有可能是机体垂体功能受到了损坏,应该及时就医进行检查及治疗[12,13]。
通过本次研究表示,子宫收缩乏力、胎盘因素、软产道损伤、凝血功能障碍是产妇发生产后出血的独立危险因素 (P<0.05)。所以要对产妇实施健康教育,注意产妇可能发生产后出血的情况,在进行分娩前,可根据产妇的实际身体情况制定合理安全的分娩方式,以及有可能在术中出现危急情况所采取的措施,降低产后出血的发生情况。但本次研究样本量有限,今后将进一步扩大样本数据,对产妇出血的高危因素做出更客观和科学的评价。
综上所述,子宫收缩乏力、胎盘因素、软产道损伤、凝血功能障碍是产妇发生产后出血的独立危险因素,所以想要控制产后出血的发生几率,理应针对相应的影响因素及时评估并积极进行干预,可使用缩宫素减少子宫收缩乏力引起的产后出血;指导产妇在分娩过程中合理运用腹压,以减少产道的损伤所引起的产后出血;补充凝血因子,使其血浆因子浓度提高到止血水平,避免凝血功能障碍引起的产后出血;积极处理第三产程可有效的减少由胎盘因素导致的产后出血;做到以上预防的方法才能够降低产妇发生产后出血的几率,同时,也能够为产妇的生命安全提供重要保障。
