电生理监测在全麻唤醒下脑功能区附近肿瘤切除术中的护理配合
2022-12-21付园
付园
南昌大学第二附属医院手术室 南昌市 330004
近年来随着医学的不断发展,神经外科手术已从传统解剖学模式向现代化解剖-功能模式转化,其提高手术质量的同时改善了患者的预后效果。在以往进行脑功能区肿瘤切除时往往难以彻底清除肿瘤,并可能损害大脑功能,使患者术后出现偏瘫、失语、失明等严重后遗症,且术后复发率极高[1]。目前术中全麻唤醒可在患者清醒状态下进行神经电生理技术监测,根据患者神经电生理监测的变化情况,从而指导术中的手术护理配合,以保障手术的安全性,从而最大程度上保留脑功能,达到最大限度切除肿瘤并保留功能区的效果。由于脑功能区肿瘤切除术较为复杂,术中的护理也较为复杂,系统的规划护理方案,根据患者术中神经电生理监测情况针对性改变护理措施显得尤为重要[2]。本文探讨在脑功能区附近肿瘤切除术患者中采用术中全麻唤醒联合神经电生理监测对手术护理配合的指导作用,现报道如下。
资料与方法
一、一般资料
选取2021年3月至2022年3月南昌大学第二附属医院收治的33例脑功能区胶质瘤患者作为研究对象,其中男21例,女12例,年龄22~68岁。病程8个月~5年。病变位置:幕上脑叶7例,胼胝体5例,基底节丘脑11例,脑室内2例,小脑3例,脑干5例。患者主要表现为头晕、头痛、肢体麻木乏力、运动性失语等。纳入标准:(1)经CT、MRI等检查和诊断符合《脑胶质瘤诊疗规范(2018年版)》中对脑功能区胶质瘤的诊断标准[3];(2)本研究符合《赫尔辛基宣言》,患者或家属签署知情同意书;(3)均行手术切除治疗的患者。排除标准:(1)手术前进行过相关治疗者;(2)有精神病史或认知障碍者。
二、方法
手术方法 所有患者均气管插管,静脉吸入复合全身麻醉,连接电生理监测探针。护理人员协助医生和麻醉师摆放好患者体位,患者取头高脚低侧仰卧位。眶上神经、耳颞神经、枕大神经和枕小神经均采用0.25%利多卡因进行局麻。根据神经导航设计手术入路,以肿瘤体表投影作为中心,常规开颅,取出颅骨骨瓣,C型剪开硬脑膜,利多卡因浸润的棉条贴敷脑膜表面浸润麻醉,时间为10 min。之后停止使用麻醉药物并唤醒患者。进行皮层体感诱发电位刺激以及运动或语言区皮层电刺激确定病灶范围,在患者清醒状态下切除病灶,避免出现神经功能障碍。术后恢复全麻,冲洗并止血,逐层缝合,结束手术。
术前护理 (1)术前评估:对患者进行气道评估,根据患者气道解剖结构,分析是否为困难气道。对有呼吸功能障碍及睡眠呼吸暂停的患者加强监测,必要时辅助呼吸。若恶性肿瘤范围较大的患者需要准备红细胞和血浆。评估患者合作程度,根据患者疼痛耐受性及是否存在神经功能缺陷制定相应护理对策。(2)患者准备:术前对患者访视,提醒患者手术流程和注意事项。告知患者术中会存在唤醒情况,避免患者术中唤醒后恐慌。解释手术切除的良好效果,给予患者信心,引导患者积极配合。了解患者肌力,确定术中提问形式,让患者提前熟悉术中需要识别的内容,并能准确发音或复述。倾听患者心理需求,尽可能满足患者需求,建立良好的护患关系。(3)物品准备:常规开颅器械、神经电生理仪、皮层刺激器、温生理盐水、利多卡因等。术前进行MRI检查及导航光碟刻录,确定脑功能区肿瘤位置及范围。
手术配合 (1)腕带识别:严格执行手术安全核查,患者入手术室后询问患者姓名,并交代注意事项。巡回护士和麻醉师以及手术医师开始前核对患者信息,尤其是手术部位和手术方式。建立静脉通路,麻醉诱导后保留导尿管。(2)唤醒配合:唤醒及麻醉期间备好吸痰仪器,防止患者出现呼吸道堵塞。术中唤醒后撕掉患者眼贴,取下塞耳棉球,保持室内安静,避免影响与患者的交流。唤醒患者后进行语言中枢检测,巡回护士手握患者手,大声与患者交流,并注意倾听患者语言,仔细观察电刺激引起的肢体反应,稳定患者情绪,避免出现躁动。(3)术中监测:密切关注患者术中生命体征的变化情况,保障各管路通畅。协助麻醉医师计算尿量变化。配合手术工作,及时添加局麻药物,缩短唤醒时间。术前使用抗菌素,记录输注时间,根据手术时间、药物种类等实施追加。(4)体位摆放管理:采用神经外科专用头架固定患者头部,取患者患侧卧位,便于医生操作。唤醒患者后可能因麻药残留作用出现躁动,术前需要将患者固定妥善。每两小时观察患者受压情况,避免出现压伤、摔伤等。神经电生理监测时避免患者身体与金属接触。检查各管路固定是否牢固,防止机械压力性损伤。(5)术中保温:术中对患者暴露的皮肤加盖温毯,将温毯温度调节至36℃,防止患者出现寒颤。将患者头面部区域铺巾适当牵开,防止唤醒患者后给患者造成心理压力。(6)器械和物品清点:术前提前30 min洗手,并清点手术物品,仔细检查手术器械的完整性。传递器械准确稳妥,根据手术进程准确传递手术器械。术后清点棉片和凝胶海绵,防止丢失。各尺寸棉条器械护士和巡回护士双人清点核对。(7)术中无菌配合:手术至暴露骨窗时若遇到窦破,需及时配合使用浸水的凝胶海绵和骨蜡填塞,同时将患者床头抬高不超过30°角,防止空气栓塞。无菌生理盐水冲洗术野,禁止洗刷过器械的生理盐水冲洗。器械台设置隔离区,接触过肿瘤的器械不可再用于正常组织。全麻唤醒患者后,指导患者数数,准确定位切除肿瘤后再次监测,彻底止血,清点棉片等,关闭脑颅。术后枕下常规垫无菌治疗巾,保持伤口清洁。保存好病理组织,与医生核对数量和来源,及时送病理科检查。
三、观察指标
观察患者手术前后的神经功能恢复情况,采用神经功能缺损评分(national institute of health stroke scale,NIHSS)评估患者术后神经功能恢复情况。观察麻醉期间和手术前后脑干听觉诱发电位(brainstem auditory evoked potential,BAEP)的监测结果。包括麻醉期间Ⅰ、Ⅲ、Ⅴ波峰潜伏期和波幅情况,手术前后Ⅰ、Ⅲ、Ⅴ波峰潜伏期和波幅情况以及Ⅰ-Ⅲ、Ⅲ-Ⅳ、Ⅰ-Ⅴ峰间潜伏期情况。
四、统计学处理
采用SPSS 18.0统计软件进行数据处理,计量资料用()表示,不同时间点比较采用重复测量设计的方差分析,以P<0.05认为差异有统计学意义。
结 果
一、手术前后患者神经功能情况
术前患者NIHSS评分为(8.4±1.6)分,术后评分为(6.2±1.2)分,手术后患者神经功能明显优于手术前,差异有统计学意义(t=6.319,P<0.05)。
二、麻醉期间Ⅰ、Ⅲ、Ⅴ波峰潜伏期和波幅比较
麻醉后,BAEP潜伏期延长,主要为Ⅰ、Ⅲ、Ⅴ潜伏期明显长于麻醉前,差异有统计学意义(P<0.05);麻醉后,Ⅰ波波幅明显低于麻醉前(P<0.05),但Ⅴ波波幅麻醉前后并无差异(P>0.05)。麻醉20 min和麻醉40 min潜伏期及波幅比较,差异均无统计学意义(P>0.05)。见表1。
表1 33例脑胶质瘤患者麻醉期间Ⅰ、Ⅲ、Ⅴ波峰潜伏期和波幅比较()

表1 33例脑胶质瘤患者麻醉期间Ⅰ、Ⅲ、Ⅴ波峰潜伏期和波幅比较()
注:与麻醉前对比,a P<0.05
时间 潜伏期(ms) 波幅(μV)ⅠⅢⅤⅠⅤ麻醉前 1.52±0.06 3.91±0.32 5.82±0.26 0.45±0.12 0.46±0.13麻醉 20min 1.61±0.09a 4.01±0.35a 5.97±0.31a 0.37±0.11a 0.44±0.11麻醉 40min 1.63±0.12a 3.98±0.36a 5.99±0.32a 0.38±0.08a 0.44±0.10
三、手术前后Ⅰ、Ⅲ、Ⅴ波峰潜伏期和波幅以及Ⅰ-Ⅲ、Ⅲ-Ⅳ、Ⅰ-Ⅴ峰间潜伏期比较
与手术开始时比较,手术中Ⅰ、Ⅲ、Ⅴ潜伏期明显延长,Ⅰ、Ⅴ波幅明显降低,差异均有统计学意义(P<0.05)。手术结束时除Ⅰ-Ⅲ峰间潜伏期外,其余各潜伏期和波幅明显恢复,与手术开始时比较差异无统计学意义(P>0.05)。见表2。
表2 33例脑胶质瘤患者手术前后Ⅰ、Ⅲ、Ⅴ波峰潜伏期和波幅以及Ⅰ-Ⅲ、Ⅲ-Ⅳ、Ⅰ-Ⅴ峰间潜伏期比较()
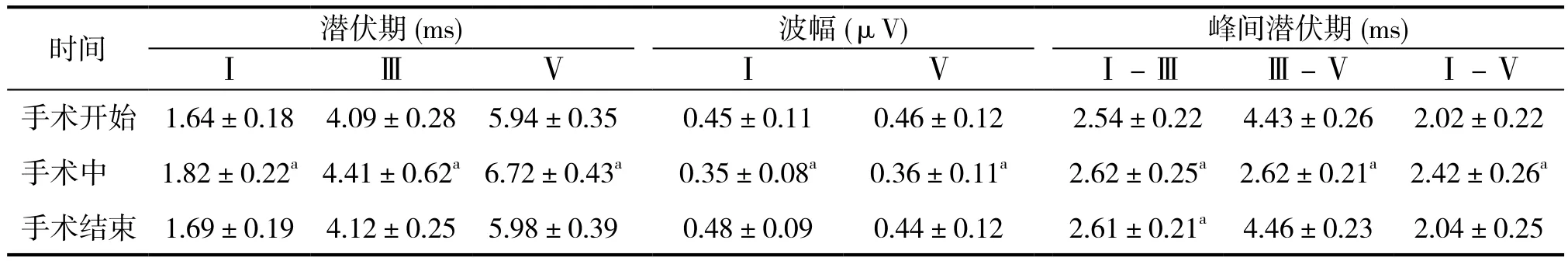
表2 33例脑胶质瘤患者手术前后Ⅰ、Ⅲ、Ⅴ波峰潜伏期和波幅以及Ⅰ-Ⅲ、Ⅲ-Ⅳ、Ⅰ-Ⅴ峰间潜伏期比较()
注:与手术开始时比较,a P<0.05
Ⅰ-Ⅲ Ⅲ-Ⅴ Ⅰ-Ⅴ手术开始 1.64±0.18 4.09±0.28 5.94±0.35 0.45±0.11 0.46±0.12 2.54±0.22 4.43±0.26 2.02±0.22手术中 1.82±0.22a4.41±0.62a6.72±0.43a 0.35±0.08a 0.36±0.11a 2.62±0.25a 2.62±0.21a 2.42±0.26a手术结束 1.69±0.19 4.12±0.25 5.98±0.39 0.48±0.09 0.44±0.12 2.61±0.21a 4.46±0.23 2.04±0.25时间 潜伏期(ms) 波幅(μV) 峰间潜伏期(ms)ⅠⅢⅤⅠⅤ
讨 论
手术切除仍然是目前临床治疗脑部肿瘤的常用方式。脑功能区的定位和保护是脑部肿瘤切除术的最大挑战,如何精确定位脑功能区实现最大程度地切除和保护脑功能成为临床关注的重点。张珏等[4]研究显示,术中通过电刺激可对肿瘤侵犯和功能脑组织进行定位和监测,防止术后出现感觉障碍、失语、偏瘫等并发症。因此,术中全麻下唤醒患者进行电刺激,能有助于对肿瘤范围和侵犯程度的判断[5]。但术中麻醉唤醒是一个较为复杂的过程,需要医护之间的紧密配合,且手术的复杂性也增加了术中唤醒的风险,如何安全应用神经电生理监测成为护理学关注的重点。
本研究对脑功能区附近肿瘤切除术患者实施术中麻醉唤醒联合神经电生理监测,通过对神经电生理监测指标的观察,从而确定切除范围,并指导术中护理配合。BAEP中Ⅰ、Ⅲ、Ⅴ波形最容易辨认,各研究已明确表明手术中电刺激能诱发电位变化[6]。BAEP中Ⅲ、Ⅴ、Ⅰ-Ⅲ、Ⅲ-Ⅴ以及Ⅰ-Ⅴ潜伏期不仅是电刺激的敏感指标,同时还能显示对脑组织的牵拉强度[7-8]。BAEP潜伏期和波幅随着脑功能区肿瘤的切除过程而同步变化,因此通过BAEP的变化情况能一定程度反应切除过程中脑功能区的变化情况[9-10]。在本研究中麻醉后,BAEP潜伏期延长,但延长时间均不超过1 ms,提示手术麻醉唤醒后相对安全,Ⅰ波波幅虽然也有变化,但Ⅴ波波幅麻醉前后并无差异,提示手术麻醉唤醒对脑干并无明显影响,术中唤醒较为安全。在此时护理人员可对患者进行手术唤醒,做好唤醒配合,防止患者出现情绪波动。并密切关注患者生命体征的变化情况,对患者做好保温措施。在观察手术前后的电生理情况时发现,手术结束时除Ⅰ-Ⅲ潜伏期外,其余各潜伏期和波幅明显恢复,大部分患者的BAEP潜伏期恢复至开始水平,只有极个别患者潜伏期未恢复。而这部分患者均是手术时对脑干压迫较严重者,往往提示预后不良。因此在进行手术护理配合时,若患者术中BAEP各潜伏期和波幅波动较为明显,要注意可能出现脑干压迫,在术中护理时避免压迫脑干的操作。可见神经电生理监测在该手术中起到预警作用,能最大程度避免患者术中损伤,保障手术安全。而对术中何时进行手术唤醒、术中是否存在脑干压迫,给予针对性护理措施解除压迫等,均有较好指导价值。
综上所述,脑功能区附近肿瘤切除术患者术中进行电生理监测,能最大限度避免术中损伤,为术中唤醒时机和护理配合提供依据,保障手术安全。
