多模式镇痛在学龄前儿童腹腔镜阑尾切除围术期疼痛管理中的应用*
2022-12-21王翠翠李尕梅刘小玲
王翠翠, 李尕梅, 刘小玲
甘肃省妇幼保健院小儿外科(甘肃兰州 730050)
急性阑尾炎是小儿外科常见的急腹症,及早诊断和手术是治疗的关键。腹腔镜辅助下阑尾切除术具有创伤小、对机体内环境影响小、术后恢复快等优点,已成为治疗小儿阑尾炎的常用手术方式[1]。但术后仍存在中至重度疼痛,影响其康复。良好的围术期疼痛管理可降低慢性疼痛的发生,加速患儿术后恢复[2]。过去术后镇痛过程中使用单一药物或只针对单一的环节时往往不能获得满意的效果。本研究探讨多模式镇痛在小儿腹腔镜阑尾切除围术期疼痛管理中的应用效果,现将结果报告如下。
1 资料与方法
1.1 一般资料 本研究选取2020年1月至2021年6月在我院小儿外科行腹腔镜阑尾切除术的患儿90例,其中男64例,女26例,体重12~32 kg,平均(19.31±3.74)kg,年龄3~7岁,平均(4.61±1.32)岁。随机分为对照组(A组)、单一模式镇痛组(B组)和多模式镇痛组(C组),每组30例。3组患儿性别、年龄及体重差异均无统计学意义(P>0.05),具有可比性,见表1。患儿家长均签署知情同意书,本研究经我院伦理委员会批准通过[(2021)GSFY伦审[02]号]。
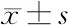
表1 3组患儿一般资料
1.2 纳入标准 (1)符合急性阑尾炎诊断标准;(2)均为初发,病程<48 h;(3)术中或术后病理证实为急性化脓性阑尾炎性改变;(4)行腹腔镜辅助下阑尾切除术;(5)患儿年龄>3岁且<7岁;(6)符合美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级为Ⅰ~Ⅱ级;(7)患儿家属自愿签署知情同意书,均愿意参与本研究。
1.3 剔除标准 (1)既往有腹部手术史;(2)慢性阑尾炎患儿;(3)严重肝肾疾病或同时合并其他疾病者;(4)智力障碍者;(5)经评估无法微创手术治疗者;(6)术中或术后病理证实为单纯性阑尾炎、阑尾穿孔或坏疽以及阑尾周围脓肿。
1.4 方法
1.4.1 麻醉方法 术前30 min肌肉注射硫酸阿托品注射液0.02 mg/kg。入手术室后建立静脉通路,面罩吸氧,连续监测患儿心率(HR)、平均动脉压(MAP)、呼吸(RR)和脉搏血氧饱和度(SpO2)等。麻醉诱导时静脉注射丙泊酚2.0~2.5 mg/kg,舒芬太尼0.3~0.5 mg/kg,罗库溴铵0.6 mg/kg,待达到插管条件后行气管插管,呼吸机维持呼吸,采用压力模式维持呼气末二氧化碳分压(PETCO2)35~45 mmHg,呼吸频率20~25次/min,术中采用七氟烷维持麻醉,维持呼气末七氟烷浓度在3.3~4.0%。术毕患儿清醒拔管回恢复室观察。
1.4.2 手术方法 3组均采用三孔腹腔镜阑尾切除术[3]。麻醉满意后,脐上缘取切口,置入5 mm Trocar,连接CO2气体,气腹压力8~10 mmHg,直视下于左侧腹及耻骨联合上方腹横纹肌位置各置入一5 mm Trocar,用吸引器洗净腹腔脓液,然后分离回盲部直至暴露阑尾,超刀离断阑尾系膜,距阑尾根部0.5 cm及1.5 cm处分别用4号丝线各结扎一道,两结扎线间切断阑尾,残端黏膜电凝烧灼,无需包埋,扩大脐部切口,更换10 mm Trocar,然后将阑尾取出。若术中脓肿局限,则无需冲洗,只充分吸尽脓液即可;出现脓液扩散,术后将患儿置于头高脚低位,彻底冲洗腹腔。手术均由同一组外科医生完成。
1.4.3 镇痛方法 对照组A组在麻醉前与麻醉后不予任何镇痛处理。B组患儿在缝合切口时用0.25%罗哌卡因注射液(国药准字:H20051520)0.5 mg/kg局部逐层浸润麻醉手术切口。C组在B组的基础上,麻醉诱导后手术开始前小儿布洛芬栓(国药准字:H20113516)10 mg/kg纳肛,此后每6 h追加1次,直至术后24 h。
1.4.4 观察指标及评价标准
1.4.4.1 观察指标 (1)记录3组患儿麻醉前(T1)、手术结束时(T2)、术后2 h(T3)、6 h(T4)、12 h(T5)、24 h(T6)的MAP、HR、RR、SpO2;(2)由受培训的专职护士在双盲法下评估并记录各组患儿的FLACC疼痛评分及BCS舒适度评分,时间点分别为术后2 h、6 h、12 h、24 h、48 h;(3)记录所有患儿的手术时间、麻醉时间、住院时间等;(4)记录不良反应:包括恶心、呕吐,皮肤瘙痒,躁动,嗜睡,呼吸抑制(呼吸次数<10次/min),低氧血症 (SpO2≤90%),心动过缓(心率≤60次/min),低血压(收缩压降低超过入室时20%)等。
1.4.4.2 评价标准 采用儿童疼痛行为量表(FLACC评分方法)[4],其适用于2个月~7岁患儿疼痛评估,包括面部表情、肢体动作、活动状态、哭闹程度以及可安慰度5个方面,每1项评分0~2分,总分0~10分,总分越高,代表疼痛程度越剧烈(表2)。

表2 FLACC评分量表
采用Bruggrmann舒适度(Bruggermann comfort score,BCS)评分[5]。BCS评分以0~4分区分,评分越高舒适度越高。0分:持续疼痛;1分:安静时无痛,深呼吸或咳嗽疼痛严重;2分:平卧或安静时无痛,深呼吸或咳嗽及转动身体时有轻微的痛感;3分:深呼吸无痛感,咳嗽有轻微痛感;4分:完全无痛感。

2 结果
2.1 患儿手术时间、麻醉时间和住院时间 3组患儿手术时间、麻醉时间比较差异无统计学意义(P>0.05)。C组患儿住院时间短于A组,差异有统计学意义(P<0.05),见表3。
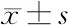
表3 3组患儿手术时间、麻醉时间和住院时间比较
2.2 各评估时间点生命体征变化比较 3组患儿术后各评估时间点的HR、MAP、RR、SpO2均在正常范围。C组在术后2 h、6 h、12 h、24 h的MAP、HR显著低于A组(P<0.01),B组在术后2 h、6 h、12 h的MAP、HR略低于A组(P<0.05),组间比较差异有统计学意义(P<0.05)。A组术后2 h、6 h的MAP、HR显著高于组内其他时点,组内比较差异有统计学意义(P<0.05),见表4。

表4 3组患儿各时间点HR、MAP水平比较(n=30)
2.3 各组患儿术后各时间点FLACC评分比较 C组术后2、6、12、24、48 h FLACC评分均显著低于A组和B组(P<0.01),B组术后2 h、6 h FLACC评分低于A组(P<0.01),差异有统计学意义;麻醉清醒后A组FLACC评分逐渐升高,术后6~12 h FLACC评分最高,组内比较差异有统计学意义(P<0.01),此后患儿FLACC评分随时间延长而下降(表5)。
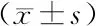
表5 3组患儿各时间点FLACC评分比较(n=30) 分
2.4 各组患儿术后各时间点BCS评分比较 C组术后2、6、12、24、48 h BCS评分显著高于A组和B组(P<0.01),B组术后2 h、6 h、12 h BCS评分高于A组,差异具有统计学意义(P<0.01),见表6。

表6 3组患儿各时间点BCS评分比较(n=30) 分
2.5 不良反应 术后3组患儿均未发生呼吸抑制、低氧血症、心动过缓、低血压等。恶心呕吐、皮肤瘙痒、躁动、嗜睡等不良反应发生率3组间比较差异无统计学意义(P>0.05)(表7)。
表73组患儿不良反应发生情况比较(n=30)

例(%)
3 讨论
疼痛是一种与实际或潜在组织损伤相关的不愉快的感觉和情绪体验, 或与此类似的感觉和情绪体验[6]。儿童手术时因剧烈的免疫反应、中枢抑制和发育未完全等因素,其疼痛及应激反应程度大概是成人的3~5倍[7]。术后过度强烈的疼痛会促发机体应激反应,对小儿的呼吸、循环、免疫等系统产生不良影响,严重影响患儿的术后康复[8-9],故应重视小儿围术期疼痛的系统化管理,提高患儿术后舒适度和围术期安全。
腹腔镜阑尾切除术后早期可出现切口疼痛和内脏痛,单一镇痛药物和方法难以达到满意镇痛效果[10]。随着快速康复外科在儿童围术期的应用,更加强调围术期疼痛的系统化管理,多模式镇痛是加速康复外科推荐的镇痛方式[11-12]。所谓多模式镇痛[13],就是联合不同作用机制的镇痛药物及镇痛方法,作用于疼痛病理生理机制的不同位点,使镇痛效果更加确切并减少单种药物或单种镇痛方法引起的不良反应,加速患者术后康复,提高舒适度。
本研究结果显示,对照组麻醉清醒后FLACC评分逐渐升高,术后6~12 h评分最高,24 h内疼痛最剧烈,影响术后恢复。单一模式B组使用罗哌卡因切口局部浸润麻醉,术后2~6 h疼痛程度明显低于对照组,有效减轻了围术期患儿的疼痛。罗哌卡因是一种新型长效酰胺类局麻药,通过阻断钠离子流入神经纤维细胞内,对神经纤维的冲动传导产生可逆性阻滞,从而达到缓解疼痛的目的,效果持续2~6 h,较利多卡因作用持续时间长[14]。多项研究已证实在全麻的基础上使用切口浸润麻醉,可减轻术后切口疼痛,促进患者术后快速康复[15-17]。
非甾体类抗炎药(NSAIDs)是目前临床上常用的多模式镇痛药,其镇痛作用机制主要是通过在脊髓和外周抑制环氧化酶(COX)活性,干扰花生四烯酸代谢,阻止前列腺素合成,从而迅速减轻炎性介质引起的炎性反应,起到消炎镇痛作用[18]。NSAIDs治疗小儿术后疼痛非常有效[19],布洛芬是不良反应少、安全证据较多的药物,可用于轻度至中度疼痛的治疗[20]。刘晶晶等[21]研究发现,布洛芬在骨科患儿中耐受性良好,能够产生优于曲马多的镇痛效果,还可减少阿片类药物的用量。围术期疼痛管理不仅需要降低疼痛敏感度,还需降低不良反应发生率,提高术后患儿舒适度。本研究中多模式镇痛组在术后2、6、12、24 h的MAP和HR显著低于对照组,且波动幅度小,生命体征较对照组更平稳。在不同时间点疼痛缓解程度及舒适度也优于对照组和单一模式镇痛组,这表明小儿多模式镇痛组镇痛效果显著。多模式镇痛组缩短了患儿住院时间,加速其术后康复。且除了少部分患儿出现恶心、呕吐症状外,其他不良反应的发生率并未增加。这说明以NSAIDs为主的镇痛模式在儿童腹腔镜手术后应用是安全、有效的。
本研究结果提示应用罗哌卡因局部麻醉联合非甾体抗炎药物布洛芬栓这一多模式镇痛方法,使腹腔镜阑尾炎手术的患儿基本处在无痛或轻度疼痛的状态,镇痛效果良好,舒适度高。该方案容易实施且易被患儿及家属接受,在疼痛管理效果及安全性上具有临床优势,值得推广应用。
利益相关声明:所有作者均声明不存在利益冲突。
作者贡献说明:王翠翠:实验操作、论文撰写;王翠翠、李尕梅:数据整理、统计学分析;李尕梅、刘小玲:研究指导、论文修改、经费支持。
