采用“双侧垂直错位穿刺法”与“双侧水平裂隙穿刺法”行经皮椎体成形术在治疗Ⅰ期Kümmell病的疗效对比
2022-12-20郝国兵朱泽兴刘昆杨勇张楠闫双宝陈福文乔林
郝国兵 朱泽兴 刘昆 杨勇 张楠 闫双宝 陈福文 乔林*
1895年,德国外科医生Hermann Kümmell 首次提出Kümmell 病,其主要的临床表现是患者经受轻度的脊柱外伤后,常经过短时间的无症状期,然后出现进行性腰背痛、活动受限,继而脊柱后凸畸形[1]。Kümmell 病多见于合并骨质疏松的老年患者,对于合并明显症状的Kümmell病的患者主张手术治疗为主,手术首选经皮椎体成形术(percutaneous vertebroplasty,PVP)或经皮椎体后凸成形术(percutaneous kyphoplasty,PKP)[2],术后就能稳定椎体骨折部位,达到缓解疼痛的效果。由于Kümmell病患者椎体存在裂隙,在骨水泥注入椎体裂隙内时渗漏风险较高,且骨水泥与周围椎体骨小梁耦合差,远期存在骨水泥松动、移位情况[3-4],部分病例存在病椎再塌陷,导致后凸畸形加重,相应部位疼痛及功能障碍再次发生[5]。因PVP治疗Ⅰ期Kümmell病术中穿刺方法较多,治疗效果存在一定差异,为提高Ⅰ期Kümmell治疗效果及减少相关并发症的发生,我科总结经验,采用“双侧垂直错位穿刺法”行PVP 治疗,并与传统采用“双侧水平裂隙穿刺法”行PVP治疗进行中期疗效对比,现报道如下。
1 资料与方法
1.1 纳入与排除标准
纳入标准:①T10-L5单椎体Ⅰ期Kümmell 病;②既往诊断为骨质疏松症,合并轻微外伤或者无明显外伤,存在较长时间慢性胸、腰背部疼痛;③骨折具有完整的椎体后壁,不伴有椎管和神经受压症状;④随访至少半年以上,在随访期间完整参与疗效评估及影像学检查。排除标准:①椎体后壁塌陷缺损伴有硬膜囊及神经组织受压症状;②多节段椎体病变;③合并凝血功能障碍、脊柱感染或者穿刺部位皮肤软组织感染、椎体恶性肿瘤;④伴有任何严重心肺等内科疾病、无法俯卧位者。
1.2 一般资料
根据纳入与排除标准,选取2014年1月至2021年1月间在中国人民解放军火箭军特色医学中心接受PVP治疗的Ⅰ期Kümmell病患者53例。根据临床实际操作中穿刺针在椎体空间的分布情况,将穿刺针一根位于椎体裂隙,另一根位于椎体裂隙下正常骨质的穿刺方法称为“双侧垂直错位穿刺法”,将两根穿刺针均位于椎体裂隙内的穿刺方法称为“双侧水平裂隙穿刺法”。其中采取“双侧垂直错位穿刺法”治疗25 例(A 组):男9 例,女16 例;年龄62 ~89岁,平均(75.04±6.38)岁;病程6周~6个月。采取“双侧水平裂隙穿刺法”28例(B组):男7例,女21例;年龄60 ~89岁,平均(74.21±7.31)岁;病程6周~6.5个月。患者的临床表现:顽固性胸腰背痛,改变体位时疼痛加重,非手术治疗6 ~26 周无效,术前经X 线、CT 及MRI检查确诊。本研究方案经中国人民解放军火箭军特色医学中心伦理委员会批准[批件号KY2022第022号]。
1.3 手术方法
两组病例术前均仔细阅片,明确椎体裂隙形态及位置,术前均指导患者于病房内仰卧,垫腰枕使骨折段处于相对过伸位,每次持续时间根据患者的耐受程度决定,禁止患者坐位、弯腰及下地站立活动;术中患者俯卧位,胸部、髂部垫软枕,胸腹部悬空,C 臂透视下定位伤椎,体表标记病椎两侧椎弓根位置,常规消毒、铺巾,穿刺点选择两侧椎弓根外上缘(2点及10点钟位置或者3点及9点位置),穿刺点1%利多卡因注射液局部麻醉成功后,选择经双侧椎弓根途径。A组(见图1):穿刺针经椎弓根进入椎体后,正位像中,一侧穿刺针针尖位于椎体裂隙中1/3,另一侧穿刺针针尖位于椎体裂隙下正常骨质中1/3;侧位像中,一侧穿刺针针尖位于椎体裂隙前1/4至1/3处,另一侧穿刺针针尖位于椎体裂隙下正常骨质前1/4至1/3处;拔出穿刺针内芯,若椎体裂隙内有积液,用注射器给予尽量完全抽出椎体裂隙积留液体,大部分为淡红色液体,抽液后透视见椎体裂隙间隙明显清晰,搅拌骨水泥,在低黏度期将骨水泥用专用注射器分别通过双侧通道透视下依次缓慢推入伤椎椎体骨折裂隙下正常骨质及骨折裂隙。B 组(见图2):穿刺针经椎弓根进入椎体后,正位像中,双侧穿刺针针尖均位于椎体椎弓根内侧与椎体中线间椎体裂隙处;侧位像中,双侧穿刺针针尖均位于椎体裂隙前1/4 至1/3处;拔出穿刺针内芯,若椎体裂隙内有积液,用注射器给予尽量完全抽出,搅拌骨水泥,在低黏度期将骨水泥用专用注射器分别通过双侧通道透视下注入椎体裂隙内;注射后待骨水泥凝固,拔除套管;穿刺处无菌敷料覆盖,手术期间监测患者的生命体征,在穿刺和注入骨水泥时注意观察患者的双下肢感觉、运动情况,确保无脊髓损伤和压迫发生;术后患者严格卧床休息1 ~2 h,术后1 d 复查X 线片,满意后在胸腰部支具保护下下床活动,常规给予抗骨质疏松治疗,术后1 ~3 d出院。

图1 “双侧垂直错位穿刺法”示意图:A.正位像中,黄色区域代表椎体中1/3,一侧穿刺针针尖位于椎体裂隙中1/3,另一侧穿刺针针尖位于椎体裂隙下正常骨质中1/3;B.侧位像中,黄色区域代表椎体前1/3,一侧穿刺针针尖位于椎体裂隙前1/4至1/3处,另一侧穿刺针针尖位于椎体裂隙下正常骨质前1/4至1/3处
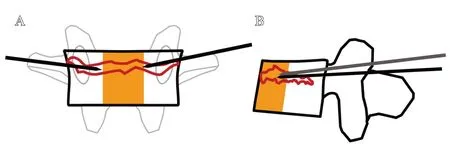
图2 “双侧水平裂隙穿刺法”示意图:A.正位像中,黄色区域代表椎体中1/3,双侧穿刺针针尖均位于椎体椎弓根内侧与椎体中线间椎体裂隙内;B.侧位像中,黄色区域代表椎体前1/3,双侧穿刺针针尖均位于骨折裂隙前1/4至1/3处
1.4 观察指标
比较两组患者的手术时间、骨水泥注入量、骨水泥渗漏率、骨水泥分布等情况,并观察有无脊髓、椎前大血管损伤,肺栓塞等并发症发生。其中骨水泥分布判断采用赵玉波[6]提出的分级方法:根据术后X 片分级,正位骨水泥投影≤1/2,侧位骨水泥投影≤1/2,骨水泥弥散<25%,为1 级弥散;正位或侧位骨水泥投影≤1/2,另一体位骨水泥投影>1/2,骨水泥弥散25%~50%,为2级弥散;正、侧位骨水泥投影均>1/2,骨水泥弥散>50%,为3 级弥散。并记录术前、术后1 d,以及术后1、3、6个月视觉评分量表(VAS)和Oswestry功能障碍指数(ODI);通过X线或CT 检查测量并记录术前、术后1 d,以及术后1、3、6 个月伤椎前缘与中线高度和Cobb 角。椎体高度及Cobb 角的测量分布采用Kim等[7]和Linn等[8]的方法,即椎体的高度采用伤椎最大塌陷点测量,Cobb角测量方法为邻近上缘椎体上终板与邻近下缘椎体下终板的夹角;并观察骨水泥松动或移位及伤椎再骨折发生情况,末次随访采用改良MacNab标准评估手术的优良率。
1.5 统计学方法
采用SPSS 21.0 统计学软件进行分析。计量资料采用Shapiro-Wilk(S-W)检验是否符合正态分布,符合正态分布的患者年龄、体重、骨密度T 值、手术时间、骨水泥注入量、VAS 评分、ODI 评分、椎体前缘高度、椎体中间高度、Cobb 角变化的组间比较采用独立样本t检验,VAS 评分、ODI评分、椎体前缘高度、椎体中间高度、Cobb角变化组内比较采用成对样本t检验,以均数±标准差表示;患者性别、骨折椎体情况、骨水泥渗漏率、骨水泥分布分级、MacNab 疗效评价属于计数资料,采用卡方检验。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料的比较
两组患者在性别、年龄、体重、骨密度T 值、骨折节段等方面比较,差异无统计学意义(P>0.05),具有可比性,见表1。

表1 两组患者的一般资料比较
2.2 术中基本情况比较
A 组与B 组在手术时间方面差异无统计学意义,但A组患者骨水泥注入量明显多于B 组(P<0.05),骨水泥渗漏率明显低于B 组(P<0.05),术中骨水泥分布分级明显优于B组(P<0.05)。具体数据见表2。

表2 两组患者手术时间、骨水泥注入量、骨水泥渗漏率、骨水泥发布分级比较
2.3 VAS评分与ODI评分比较
与术前相比,两组患者术后1 d,1、3、6个月VAS评分与ODI 评分明显降低(P<0.05);两组间比较,患者术前,术后1 d,术后1、3、6个月VAS评分和ODI评分差异无统计学意义(P>0.05)。具体数据见表3。
表3 两组患者VAS和ODI评分变化(±s)

表3 两组患者VAS和ODI评分变化(±s)
注:*表示与术前比较,P<0.001。
组别A组B组t值P值例数25 28 VAS评分(分)ODI评分(%)术后6个月27.07±2.11*26.61±2.04*0.802 0.426术前5.24±0.97 5.21±0.96 0.097 0.923术后1 d 1.60±0.50*1.64±0.49*-0.316 0.754术后1个月1.36±0.49*1.43±0.50*-0.051 0.619术后3个月1.32±0.48*1.32±0.48*-0.011 0.991术后6个月1.32±0.48*1.32±0.48*-0.011 0.991术前60.19±8.74 60.30±7.78-0.048 0.962术后1 d 28.73±2.77*28.93±2.59*-0.272 0.787术后1个月27.65±2.32*27.64±2.09*0.008 0.993术后3个月28.73±2.77*28.93±2.59*-0.272 0.787
2.4 椎体前缘高度、椎体中间高度、Cobb角变化比较
与术前比较,两组患者术后1 d,1、3、6个月伤椎前缘与中线高度显著增加(P<0.05),Cobb角测量值显著降低(P<0.05);两组间比较,患者术前,术后1 d,术后1、3、6个月椎体前缘高度、椎体中间高度、Cobb角变化差异无统计学意义(P>0.05)。具体数据见表4。
表4 两组患者椎体前缘高度、椎体中间高度、Cobb角变化(±s)
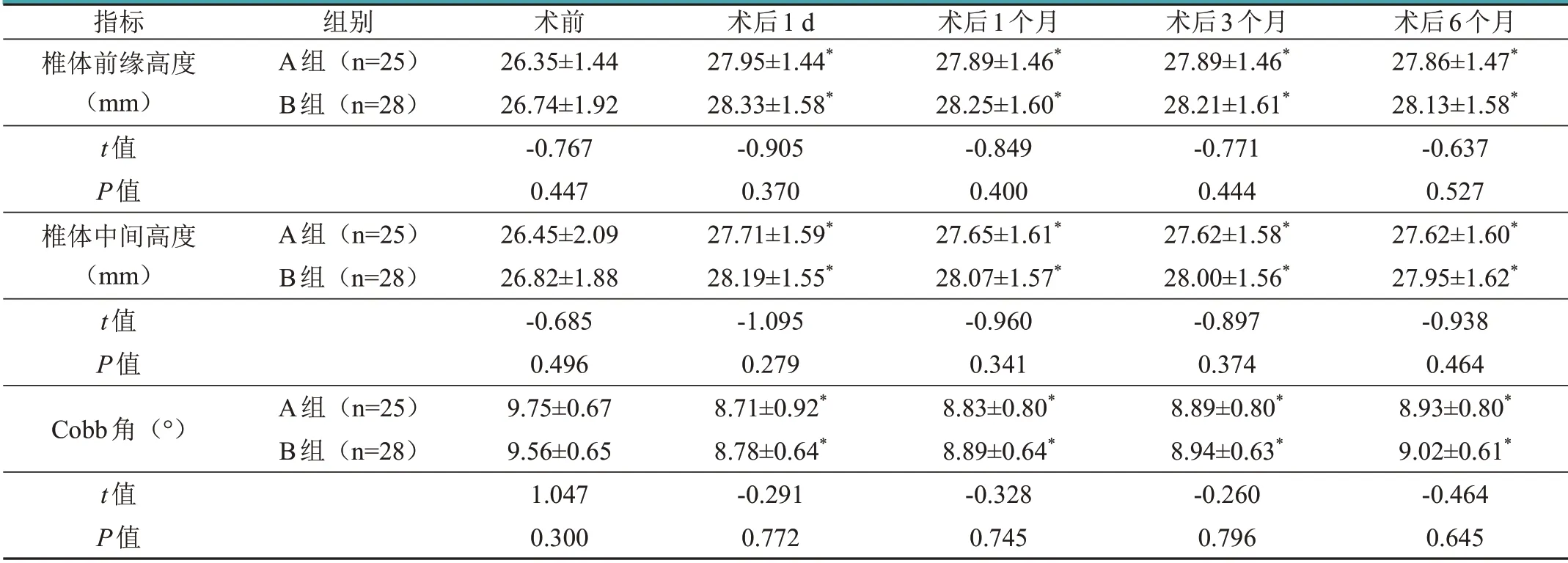
表4 两组患者椎体前缘高度、椎体中间高度、Cobb角变化(±s)
注:*表示与术前比较,P<0.05。
术后6个月27.86±1.47*28.13±1.58*-0.637 0.527 27.62±1.60*27.95±1.62*-0.938 0.464 8.93±0.80*9.02±0.61*-0.464 0.645指标椎体前缘高度(mm)t值P值椎体中间高度(mm)t值P值Cobb角(°)t值P值组别A组(n=25)B组(n=28)A组(n=25)B组(n=28)A组(n=25)B组(n=28)术前26.35±1.44 26.74±1.92-0.767 0.447 26.45±2.09 26.82±1.88-0.685 0.496 9.75±0.67 9.56±0.65 1.047 0.300术后1 d 27.95±1.44*28.33±1.58*-0.905 0.370 27.71±1.59*28.19±1.55*-1.095 0.279 8.71±0.92*8.78±0.64*-0.291 0.772术后1个月27.89±1.46*28.25±1.60*-0.849 0.400 27.65±1.61*28.07±1.57*-0.960 0.341 8.83±0.80*8.89±0.64*-0.328 0.745术后3个月27.89±1.46*28.21±1.61*-0.771 0.444 27.62±1.58*28.00±1.56*-0.897 0.374 8.89±0.80*8.94±0.63*-0.260 0.796
2.5 两组患者MacNab疗效评价比较
末次随访时,两组均无骨水泥松动或移位及伤椎再骨折情况发生,采用改良MacNab 标准评定临床疗效:A 组优23 例、良2 例、可0 例、差0 例,B 组优19 例、良9 例、可0 例、差0 例,A 组优秀率高于B 组(P<0.05,见表5)。
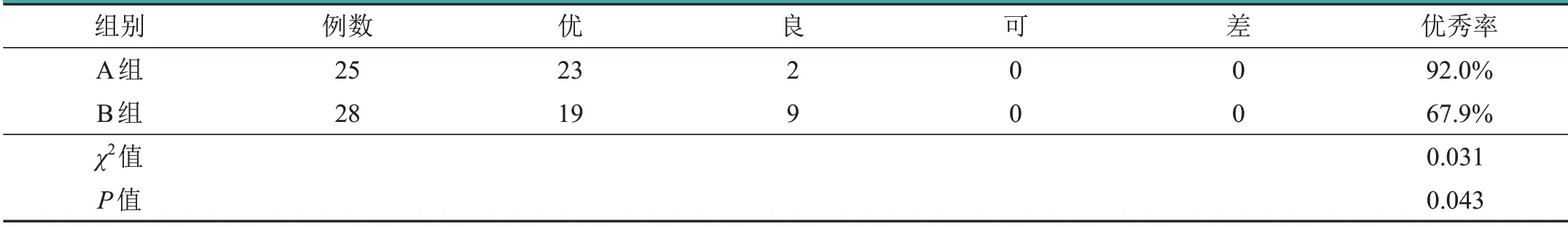
表5 两组患者MacNab疗效评价比较(例)
典型病例1:患者,女,74岁。因“腰背部疼痛1个月余”入院,诊断为“L1椎体陈旧性骨折(Kümmell病Ⅰ期)”,采用“双侧垂直错位穿刺法”行PVP治疗(见图3)。


图3 A-F.术前腰椎正侧位X片、腰椎CT、腰椎MRI表现,诊断:L1椎体陈旧性骨折(Kümmell病Ⅰ期),术前VAS评分6分,ODI评分68.4%,椎体前缘高度为24.2 mm,Cobb 角为11.1°;G-L.术中采用“双侧垂直错位穿刺法”行PVP治疗,穿刺针穿刺到位后,一根穿刺针位于椎体裂隙,另一根位于裂隙下正常骨质,穿刺针针尖呈“双侧垂直错位”位置,术中骨水泥注射后透视见椎体骨水泥弥散广泛,3级分布,无渗漏;M-N.术后1 d的VAS评分1分,ODI 27%,复查腰椎X片示术后椎体前缘高度为27.3 mm,Cobb角为9.5°;O-P.术后6个月复查腰椎CT可见椎体内骨水泥分布于椎体裂隙内及裂隙下正常骨质,骨水泥呈上下胶着状态,骨水泥无移位、松动,VAS评分1分,ODI评分25.2%
典型病例2:患者,女,76 岁。因“腰背部疼痛6 周”入院,诊断为“L2椎体陈旧性骨折(Kümmell 病I 期)”,采用“双侧水平裂隙穿刺法”行PVP治疗(见图4)。


图4 A-F.术前腰椎正侧位X 片、腰椎CT、腰椎MRI 表现,诊断:L2椎体陈旧性骨折(Kümmell 病Ⅰ期),术前VAS 评分6 分,ODI 评分59.4%,椎体前缘高度为28.1 mm,Cobb角为9.2°;G-L.术中采用“双侧水平裂隙穿刺法”行PVP治疗,穿刺针穿刺到位后,两根穿刺针均位于椎体裂隙,术中骨水泥注射后透视见骨水泥仅分布于椎体裂隙,骨水泥呈1级分布,无渗漏;M-N.术后1 d的VAS评分2分,ODI 27%,复查腰椎X片示术后椎体前缘高度为29.3 mm,Cobb角为8.6°;O-P.术后6.5个月复查腰椎CT可见椎体内骨水泥主要分布于椎体裂隙内,无移位、松动表现,VAS评分1分,ODI评分27%
3 讨论
Kümmell 病特点是迟发性椎体塌陷,呈进行性发展[9],椎体塌陷和椎体真空裂隙(intravertebral vacuum cleft,IVC)是该病的主要特点。IVC是由于椎体缺血坏死引起塌陷,椎体骨内压下降形成,在椎体中间或邻近椎体终板较常见,受累椎体多位于脊柱胸腰段,IVC周围存在明显的硬化带。其影像学主要表现如下:①X线可见椎体内存在局限性透亮影,即IVC,存在开合现象,脊柱过伸时,椎体后凸减少,高度可有一定恢复;脊柱屈曲时,椎体后凸增大,高度存在减小。②CT示存在椎体囊性变,囊腔边缘存在硬化。③核磁矢状位可见水平分布线状信号,T1加权像呈低信号,T2加权像呈高信号,即IVC,周围存在包绕低信号区。临床中往往依据Ito等[10]的研究,将Kümmell病分为3期:Ⅰ期Kümmell 病主要表现为椎体高度丢失小于20%,邻近节段椎间盘无明显退行性变;Ⅱ期Kümmell病椎体高度丢失大于Ⅰ期Kümmell病;Ⅲ期Kümmell病存在椎体后壁皮质破裂,多合并脊髓压迫。因Kümmell病保守治疗效果欠理想,手术治疗为首选治疗[11],手术包括:植骨融合经内固定术、PVP、PKP等。由于Kümmell病患者中老年人居多,内科疾病较多,且合并骨质疏松,对于Ⅰ期Kümmell病患者,治疗首选PVP、PKP等微创手术。杨敏等[12]研究发现,PKP治疗Kümmell病短期内临床疗效明显。郭旭等[13]研究发现使用PVP与PKP治疗Kümmell病效果相当,发现PKP在恢复椎体高度、改善Cobb角等方面效果明显。在实际临床工作中,PVP存在操作简便、价格便宜等优点。
结合上述情况,我科在治疗Ⅰ期Kümmell 病的患者时,考虑到Ⅰ期Kümmell病椎体压缩程度较轻,椎体后凸畸性不严重,所以首选PVP 治疗。但是在PVP 治疗Kümmell 病的过程中存在椎体高度不宜恢复、疼痛缓解不明显、骨水泥渗漏、椎体受力不平衡致侧凸畸形、骨水泥松动移位、后期再骨折及后凸畸形加重等并发症发生。为提高治疗效果并减少相关并发症发生,笔者采用“双侧垂直错位穿刺法”治疗Ⅰ期Kümmell病,其思路如下:①针对椎体高度不宜恢复问题,术前指导患者于病房内仰卧,垫腰枕使骨折段处于相对过伸位,并在术中患者俯卧位时胸腹部悬空,必要时可辅助手法按压骨折部位复位,术后压缩椎体高度可有一定恢复。②疼痛缓解不明显问题,PVP中对椎体裂隙进行充分骨水泥填充,可起到缓解疼痛、预防椎体塌陷的作用;所以考虑椎体裂隙骨水泥填充的重要性,我科在PVP治疗过程中,至少保证一侧穿刺针位于椎体裂隙内。③骨水泥渗漏问题,在注入骨水泥时先选择正常骨质侧注入骨水泥,正常骨质侧骨水泥注射完毕后骨水泥一般处于拉丝期的后期,再考虑裂隙内骨水泥注入,渗漏风险明显减轻。④椎体受力不平衡致侧凸畸形问题,单侧骨水泥分布承重后可导致脊柱力学不平衡,继而出现侧凸[14];所以考虑单侧骨水泥填充容易引起分布侧偏,所以我科选择双侧穿刺针进入位置为正位X片上位于椎体中1/3区域,尽量保证骨水泥位于脊柱中线部分。⑤骨水泥松动移位问题,有研究表明Kümmell病椎体裂隙周围硬化带形成,骨水泥与骨组织不能有效锚定,远期存在骨水泥松动甚至移位[15]。我科采用“双侧垂直错位穿刺法”术中,一侧穿刺针针尖位于椎体裂隙中、另一侧穿刺针针尖位于椎体裂隙下正常骨质中,待骨水泥注入后,上下骨水泥一般存在相互胶着稳定,再结合注入骨水泥前尽量抽出裂隙内液体和裂隙内尽量充分填充骨水泥等细节,骨水泥后期松动概率明显降低。⑥后期再骨折及后凸畸形加重问题,有研究报道,PVP 治疗伴有IVC 的椎体压缩性骨折短期效果较好,术后2年左右可出现椎体后凸角增大、高度丢失,胸腰部疼痛和功能障碍可再次出现[16];国外研究发现,将骨水泥分布于椎体上下终板之间,其刚度和强度最大可达11倍;因为骨水泥与骨质刚度和强度存在明显差异,如果骨水泥分布仅位于终板一侧,另一侧较易再发骨折[17];所以我科采用“双侧垂直错位穿刺法”,骨水泥注入后能基本或者完全“从上至下”填充椎体终板间的前柱,甚至中柱,后期椎体前柱刚度和强度明显增强,再骨折压缩造成后凸畸形概率明显降低。⑦PVP中使用低黏度骨水泥和相对低黏期推注骨水泥,不增加骨水泥渗漏率,且有弥散更广、填充率更高、推注骨水泥时疼痛轻等优点[18]。所以在PVP治疗中,我科采用在低黏期推注骨水泥,利于骨水泥在椎体内弥散,可获得更好的填充效果。
骨水泥比较理想的分布形态是:大部分骨水泥在椎体内连续、均匀分布,少量骨水泥向椎体上下终板逐渐弥散[19]。行“单侧裂隙穿刺”和“双侧水平裂隙穿刺”骨水泥填充主要局限于骨折裂隙,存在骨水泥与周围锚定效果差、后期骨水泥松动、移位概率较大等问题。因为Ⅰ期Kümmell病椎体裂隙周围存在硬化带,不利于骨水泥向周围骨质弥散,骨水泥与周围骨质界线较清楚,因为骨水泥与周围骨质存在刚度和强度的差异,且因患者椎体裂隙周围骨质疏松继续存在,后期存在椎体再骨折、塌陷及后凸畸形加重风险较大。行“双侧垂直错位穿刺法”,术中穿刺针呈上下垂直位置,骨水泥从椎体中线部位开始注入,向周围逐渐弥散,既填充了骨折椎体裂隙,又填充了椎体裂隙周围正常骨质,骨水泥弥散范围接近两侧终板甚至全部前柱,所以分布形态更广泛,更趋于理想状态,能较好地避免后期椎体再骨折、塌陷及后凸畸形加重等风险发生,预期远期效果更明显。
综上所述,治疗Ⅰ型Kümmell病时,采用“双侧垂直错位穿刺法”经皮椎体成形术比采用“双侧水平裂隙穿刺法”经皮椎体成形术术中骨水泥注入量更多、骨水泥渗漏率更低、骨水泥分布更广泛,中期效果更确切,能很好地避免椎体受力不平衡致侧凸畸形、骨水泥松动移位、后期再骨折及后凸畸形加重等风险,预期远期效果会更好。但本研究存在一定的局限性,为回顾性研究,随访时间较短,样本量较小。因此尚需前瞻性、大样本、更长时间的随访证明采用“双侧垂直错位穿刺法”行PVP治疗Ⅰ期Kümmell病的优越性。
