血清PCT、IL-6与CRP水平对高血压脑出血术后颅内感染的预测价值及预后关联性研究
2022-12-15蓝锡昌高寒陈志生谭绍涛陈志贺
蓝锡昌 高寒 陈志生 谭绍涛 陈志贺
云浮市人民医院神经外科,云浮 527300
高血压脑出血是神经科常见的脑血管疾病,发病率、病死率及致残率均较高[1]。高血压脑出血是高血压中最严重的并发症,由于患者常年高血压导致全身血管,尤其是颅底血管发生病理改变,在血压变化下受到情绪波动以及劳累等诱因作用,导致血压突然升高,导致病变的血管破裂进而引发脑出血。高血压脑出血前期没有明显症状,部分患者表现为头痛、四肢无力,但该疾病起病急,发展迅速,可在数分钟内达到发病症状高峰,典型的症状表现为头晕、恶心呕吐、肢体偏瘫、意识障碍等,发病人群大多为50~70 岁患有高血压的患者,且发病率呈年轻化趋势[2],给患者的生命安全和生活质量造成严重影响。治疗高血压脑出血除常规的药物治疗外,还包括手术治疗方案,术后颅内感染是常见的并发症,对治疗效果及预后产生影响。随着对颅内感染发病机制的深入研究,发现神经递质及炎性细胞因子与颅内感染的病理过程有一定联系[3-4]。为了分析血清降钙素原(PCT)、白细胞介素-6(IL-6)与C 反应蛋白(CRP)水平对高血压脑出血术后颅内感染的预测价值及预后关联性,本研究对比了不同情况的高血压脑出血患者的血清PCT、IL-6与CRP水平,现报道如下。
资料与方法
1、一般资料
随机选择云浮市人民医院2019 年1 月至2021 年12 月收治的23 例高血压脑出血术后颅内感染患者作为观察组,同时选择22 例高血压脑出血术后颅内未感染患者作为对照组。观察组男性 13 例,女性 10 例;年龄 26~75(39.54±7.72)岁;体质量37~75(52.68±9.72)kg;对照组男性12 例,女 性 10 例;年龄 27~76(40.60±8.93)岁;体质量 39~82(53.85±9.54)kg。两组患者的一般资料差异均无统计学意义(均P>0.05)。
2、入选标准
(1)纳入标准:①CT 检测显示幕上出血量≥30 ml,幕下出血量≥10 ml;②因高血压脑出血在医院接受手术治疗患者;③格拉斯哥昏迷评分7~12 分,基底节血肿量20~60 ml;④重症患者无明显机体重要器官严重功能障碍[5]。(2)排除标准:①合并其他严重免疫系统或呼吸系统疾病;②合并精神或心理疾病;③因各种原因无法完成相关治疗及相关评估;④对本研究所采用检测方案严重不耐受。
3、方法
(1)检测方法:两组患者在接受检查前保持空腹状态,取患者晨间血液4 ml,在3 000 r/min 条件下进行15 min 离心处理,分离血清后保存于-50 ℃冰箱中,避免血清被反复冻融。血清PCT 电化学发光测定,所用仪器为罗氏Cobas e411,试剂采用该仪器配套的PCT 测定试剂;血清CRP 水平采用免疫比浊法进行测定,所用仪器为日立LAbOSPECT 008AS 型全自动生化分析仪,试剂购自中元生物。IL-6 水平采用电化学发光免疫法进行测定,所用仪器为UPT3A(北京热景生物技术有限公司)上转免疫分析仪,试剂采用该仪器配套的测定试剂。所有操作严格按照原厂家配套试剂说明书执行,确保操作严格规范。
4、评价指标
(1)检测并比较观察组及对照组的血清PCT、IL-6 与CRP 水平;(2)按感染程度,将观察组患者分为轻度感染组(7例)、中度感染组(11例)和重度感染组(5例),并对3组的血清PCT、IL-6与CRP 水平进行比较;(3)按出血量,将所有高血压脑出血患者分为小量出血组(14 例)、中量出血组(21 例)及大量出血组(10 例),并对3 组的血清PCT、IL-6 与CRP 水平进行比较;(4)统计观察组与对照组 PCT、IL-6 与CRP 水平变化,并绘制受试者工作特征曲线(ROC),比较上述指标单独检测与联合检测对高血压脑出血术后颅内感染的诊断效能。(5)分析高血压脑出血术后颅内感染患者血清PCT、IL-6与CRP水平与感染程度的相关性。
5、统计学处理
使用SPSS 21.0 进行分析,计量资料符合正态分布,以()表示,两组间比较采用独立样本t检验,多组间比较采用方差分析;计数资料以例(%)表示,采用χ2检验;相关性分析采用Spearman 相关性分析,P<0.05 为差异有统计学意义。
结 果
1、观察组与对照组血清PCT、IL-6与CRP水平比较
如表 1 所示,观察组的血清 PCT、IL-6 与 CRP 水平均明显高于对照组(均P<0.05)。
表1 两组患者血清PCT、IL-6与CRP水平比较()
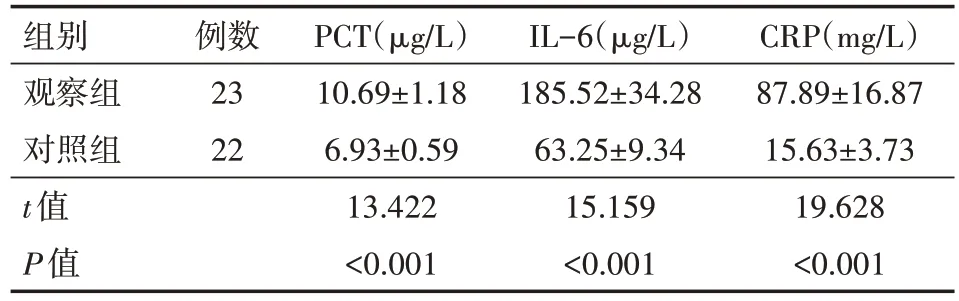
表1 两组患者血清PCT、IL-6与CRP水平比较()
注:观察组为高血压脑出血术后颅内感染患者,对照组为高血压脑出血术后颅内未感染患者;PCT 为降钙素原,IL-6 为白细胞介素-6,CRP为C反应蛋白
CRP(mg/L)87.89±16.87 15.63±3.73 19.628<0.001组别观察组对照组t值P值例数23 22 PCT(μg/L)10.69±1.18 6.93±0.59 13.422<0.001 IL-6(μg/L)185.52±34.28 63.25±9.34 15.159<0.001
2、不同感染程度观察组患者血清PCT、IL-6 与CRP 水平比较
如表 2 所示,3 组患者的血清 PCT、IL-6 与 CRP 水平差异均有统计学意义(均P<0.05),随着患者感染程度的加重,血清PCT、IL-6与CRP水平呈明显增高趋势。
表2 不同感染程度高血压脑出血术后颅内感染患者PCT、IL-6与CRP水平比较()
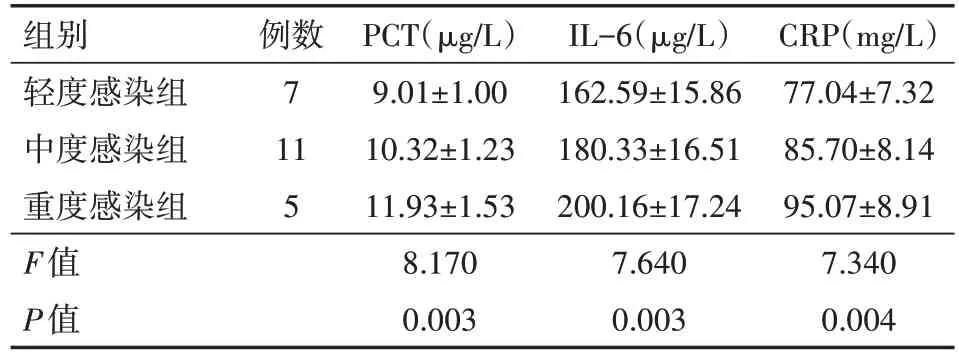
表2 不同感染程度高血压脑出血术后颅内感染患者PCT、IL-6与CRP水平比较()
注:PCT为降钙素原,IL-6为白细胞介素-6,CRP为C反应蛋白
组别轻度感染组中度感染组重度感染组F值P值CRP(mg/L)77.04±7.32 85.70±8.14 95.07±8.91 7.340 0.004例数7 11 5 PCT(μg/L)9.01±1.00 10.32±1.23 11.93±1.53 8.170 0.003 IL-6(μg/L)162.59±15.86 180.33±16.51 200.16±17.24 7.640 0.003
3、不同出血量高血压脑出血患者血清PCT、IL-6 与CRP水平比较
如表3 所示,小量出血组、中量出血组、大量出血组的血清PCT、IL-6 与CRP 水平差异均有统计学意义(均P<0.05),随着患者出血量的增加,血清PCT、IL-6 与CRP 水平呈明显增高趋势。
表3 不同出血量高血压脑出血患者PCT、IL-6与CRP水平比较()
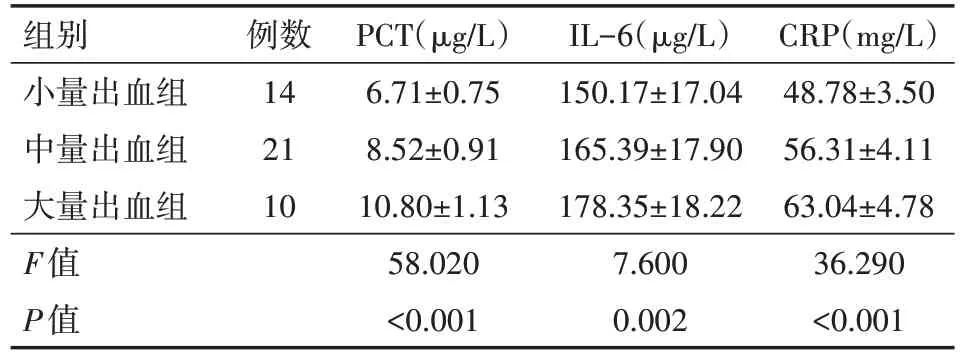
表3 不同出血量高血压脑出血患者PCT、IL-6与CRP水平比较()
注:PCT为降钙素原,IL-6为白细胞介素-6,CRP为C反应蛋白
组别小量出血组中量出血组大量出血组F值P值CRP(mg/L)48.78±3.50 56.31±4.11 63.04±4.78 36.290<0.001例数14 21 10 PCT(μg/L)6.71±0.75 8.52±0.91 10.80±1.13 58.020<0.001 IL-6(μg/L)150.17±17.04 165.39±17.90 178.35±18.22 7.600 0.002
4、实验室指标单独与联合检测的诊断效能比较
如表 4 所示,PCT、IL-6 与 CRP 联合检测下诊断高血压脑出血术后颅内感染的灵敏度与特异度均高于上述指标单独检测(均P<0.05)。
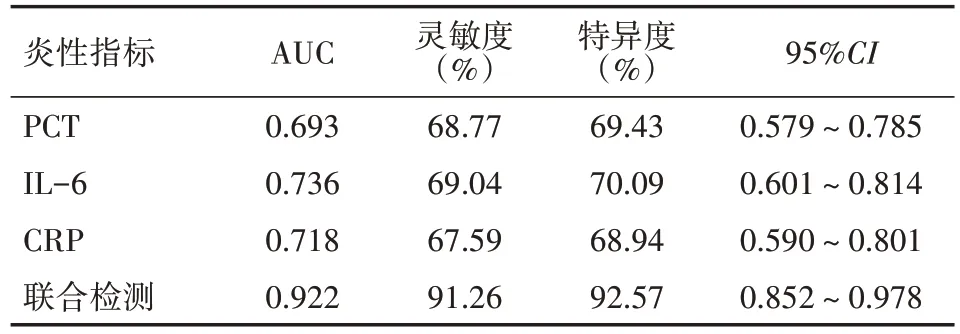
表4 实验室指标单独与联合检测对高血压脑出血术后颅内感染的诊断效能比较(45例)
5、患者血清PCT、IL-6 与CRP 水平与感染严重程度相关性
23 例高血压脑出血术后颅内感染患者中,血清PCT、IL-6 与CRP 水平与综合评估分级呈正相关(r=0.343,P=0.001;r=0.374,P<0.001;r=0.305,P=0.002)。
讨 论
近年来随着我国老龄化发展,高血压的发病率不断增加,是我国主要致死和致残的原因之一[6-7]。该疾病具有起病急、发展快的特点,病情发生进展后还可能导致诸多并发症发生,甚至导致患者死亡,严重影响了患者的生命安全[8-9]。及早预测和诊断,对患者的病情及预后结局的改善具有重要价值[10-11],因此制定合理诊断方案明确患者病情进展并制定针对性治疗方案显得尤为重要。PCT 是由前列腺C 细胞产生的一种降钙素前体激素,临床上常被用于诊断全身性细菌感染[12];在健康机体内难以检测到PCT,当人体脏内器官损伤或出现细菌感染时,体内血液中PCT 会迅速升高[13-15]。IL-6 是由淋巴细胞、单核巨噬细胞等多细胞产生和分泌的,是一种多效性细胞因子[16],对中枢神经具有保护和损伤双重作用。适量的炎性细胞因子对颅内感染具有保护作用,若体内IL-6浓度过高会激活血管内皮细胞,使炎症细胞向神经组织转移,中性粒细胞产生的活性酶和蛋白酶,对血管细胞和神经细胞产生损伤[17-19]。CRP 是一种能与肺炎球菌C 多糖体反应形成复合物的时相反应蛋白,CRP 在细菌感染和组织受到损伤时,浓度会在数小时内明显增高,且不受放化疗及皮质激素等因素的影响,具有一定的稳定性,能够有效地反映患者的感染程度[20-22]。
本研究结果显示,观察组的血清PCT、IL-6与CRP 水平均高于对照组(均P<0.05),提示高血压脑出血术后颅内感染患者血清PCT、IL-6 与CRP 水平均高于高血压脑出血术后颅内未感染患者。这与何小兵[23]的研究结果相似,其研究显示高血压脑出血术后颅内感染患者血清PCT、IL-6 与CRP 水平均高于高血压脑出血术后颅内未感染患者。同时,本研究结果还显示,3 组高血压脑出血术后颅内感染患者的血清PCT、IL-6 与CRP 水平差异均有统计学意义(均P<0.05),轻度感染组、中度感染组及重度感染组患者的血清PCT、IL-6与CRP 水平随着患者感染程度的加重而升高;提示高血压脑出血术后颅内感染患者的血清PCT、IL-6 与CRP 水平随患者感染程度加重而升高。究其原因是由于外科手术的创伤使PCT 水平增高,出血导致脑血管损伤也会使 PCT 水平升高[24-25]。另外,本研究结果还显示,3 组高血压脑出血患者的血清PCT、IL-6 与CRP 水平差异均有统计学意义(均P<0.05),少量出血组、中量出血组及大量出血组患者的血清PCT、IL-6 与CRP 水平随着患者出血量的增大而升高,提示高血压脑出血患者的血清PCT、IL-6与CRP 水平随患者出血量增大而升高。通过对实验室炎性指标联合检测发现,PCT、IL-6 与CRP 联合检测诊断高血压脑出血术后颅内感染的灵敏度与特异度均高于上述指标单独检测(均P<0.05)。单独的炎性指标水平改变可能受到其他感染类型疾病或炎症疾病因素影响,故漏诊与误诊现象较为严重,通过增加实验室指标检测数量可充足评估数据,进而提高疾病诊断准确性与可信度[26-28]。本研究对高血压脑出血术后颅内感染患者血清PCT、IL-6 与CRP 水平与感染严重程度进行了相关性分析,结果显示高血压脑出血术后颅内感染患者血清PCT、IL-6 与CRP 水平与综合评估分级呈正相关(均P<0.05),提示PCT、IL-6与CRP 水平在感染过程中起到了重要作用,PCT、IL-6 与CRP 水平会随患者感染严重程度的加重而升高,临床可以通过高血压脑出血术后颅内感染患者血清PCT、IL-6与CRP 水平来评估患者病情,为患者临床用药提供参考[29-30]。
综上所述:高血压脑出血术后颅内感染患者血清PCT、IL-6 与CRP 水平高于高血压脑出血术后颅内未感染患者,且随患者感染严重程度的加重及出血量的增多而提高。高血压脑出血术后颅内感染患者血清PCT、IL-6 与CRP 水平与其感染严重程度呈正相关,可以通过监测高血压脑出血术后颅内感染患者血清PCT、IL-6 与CRP 水平评估患者的疾病严重程度,而制定合理有效的治疗措施。但本研究也具有不足之处,比如本研究仅探讨了高血压脑出血术后颅内感染患者血清PCT、IL-6 与CRP 水平与感染严重程度的相关性,未探讨稳定期患者的情况,后期可继续进行深入研究。此外本研究纳入的样本数量较少,所得出的研究结果可能存在误差,未来还需纳入更多样本继续进行研究。
利益冲突所有作者均声明不存在利益冲突
