运动学对线与机械力学对线指导全膝关节置换对关节功能、疼痛及步态的影响
2022-12-05苏时豪
苏时豪
膝关节骨关节炎作为老年人群中发生率较高的退行性关节疾病,主要是由于关节软骨及软骨下骨等退变造成的。随着我国社会人口老龄化不断进展,老年膝关节骨关节炎发病率也随之升高。主要特点:活动受限、关节疼痛,直接影响了患者生活质量[1]。人工全膝关节置换作为该类疾病的可靠治疗方案,对后续功能恢复也具有重要意义[2]。临床常用的对线方法包括运动学对线及机械力学对线。机械力学对线是使得髋膝踝角达到0°,从而使下肢达到中立位,但膝关节会出现不同程度外翻与内翻,导致机械力学效果并不理想。而运动学对线能够减少韧带、膝关节周围软组织松解,并能够改善膝关节生理性运动,改善患者膝关节功能[3]。因此本文为进一步分析两种方式的优缺点,将两种对线方式纳入研究,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析化州市人民医院2018年1月-2021年3月收治的70例内翻性膝关节骨关节炎患者,纳入标准:(1)确诊为内翻性膝关节骨关节炎,符合全膝关节置换术纳入标准;(2)Kellgren-LawrenceⅢ、Ⅳ级;(3)无关节外畸形情况;(4)身体健康,可耐受手术[4]。排除标准:(1)炎症或类风湿导致的膝关节炎;(2)周围软组织存在神经异常;(3)存在关节畸形。按治疗差异分为两组,各35例。对照组女20例,男15例;年龄60~78岁,平均(69.41±5.05)岁;体重指数 23~28 kg/m2,平均(25.41±1.54)kg/m2。研究组女21例,男 14例;年龄60~78岁,平均(69.23±5.11)岁;体重指数23~28 kg/m2,平均(25.21±1.43)kg/m2。两组基本资料比较,差异无统计学意义(P>0.05),有可比性。本研究经本院伦理委员会认可。
1.2 方法
所有手术均为全麻或腰硬联合麻醉成功后,常规酒精碘酒消毒后,铺无菌单。取膝前正中切口,切开皮下,采用髌旁内侧入路,显露膝关节。所有手术医师均为进行同类手术操作超过3年,拥有丰富的临床经验。
对照组进行机械力学对线指导膝关节置换,内侧胫骨平台软组织松解到后内侧角处,使用BRAINLAB导航KNEE3软件,对胫骨侧、股骨侧标记与定位,从而明确机械力线,结合导航收集数据,接骨板从而进行调整,获取胫骨近端及股骨远端,垂直于机械轴截骨,稳定内外侧平衡,对假体进行安放。
研究组进行运动学对线指导膝关节置换,术前依据机体X射线全长片,测量好股骨远端外侧角、胫骨近端内侧角,制定好截骨计划。使用BRAINLAB导航 KNEE3软件,定位标记股骨侧及胫骨侧,反复屈伸膝关节,得到患肢屈伸、旋转及内外翻等运动特征。术前将假体参数模型输入计算机内,将关节软骨补充厚度为2 mm,锯片厚度默认为1.5 mm,将假体厚度减去锯片、软骨补偿厚度,获得术中股骨远端、胫骨近端,及股骨后髁截骨厚度。测量角度截骨厚度,实施胫骨近端截骨,根据胫骨平台截骨的参数,从而对股骨远端截骨,在截骨后根据内外侧松紧程度,实施一定松解,稳定内外侧平衡,对假体进行安放。
所有患者安放假体后,使用生理盐水冲洗,并使用“鸡尾酒”[盐酸罗哌卡因注射液(广东嘉博制药有限公司,国药准字H20133178)+醋酸曲安奈德注射液(浙江仙琚制药股份有限公司,国药准字 H20033525,规格:1 ml∶40 mg)+ 盐酸肾上腺素注射液(遂成药业股份有限公司,国药准字H41021054)+氟比洛芬酯注射液(北京泰德制药股份有限公司,国药准字H20041508,规格:5 ml∶50 mg)+ 缓冲生理盐水(北京天坛生物制品股份有限公司,国药准字S10870001)]局部注射,逐层缝合,无菌敷料包扎,术毕。
1.3 观察指标及评价标准
在术前及术后1年对患者相关数据进行分析。使用美国特种外科医院(HSS)膝关节评分:其中满分为100分,得分<60分为差,得分越低膝关节功能越差[5]。疼痛评分使用0~10数字强度分级法,0分为不痛,10分为极度疼痛,记录不同时期疼痛变化情况[6]。比较两组术前、术后1年步速、步频、步幅的变化。比较两组术前、术后1年的步态变化,主要包括站立相及摆动相屈伸角度、内外翻角度及膝关节生物力学指标。步态分析数据采集:以Vicon三维步态捕捉系统为基准,建立多个动作捕捉模型,术前、术后分别进行20个连贯步行周期,完成数据采集[7]。实施红外线光标捕捉,精准测算完成下肢运动模型,以膝关节虚拟中心点,对膝关节屈伸角度测算,膝关节虚拟中心点内外翻角度、内外旋角度测算,AMTI测力台对膝关节中心点力与力矩之间计算[8]。
1.4 统计学处理
本研究采用SPSS 18.0统计软件对本文数据进行分析,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术前后HSS膝关节评分与疼痛评分比较
两组术前膝关节、疼痛评分比较差异无统计学意义(P>0.05),术后1年两组均好转(P<0.05),但组间比较差异无统计学意义(P>0.05),见表1。
表1 两组手术前后HSS膝关节评分与疼痛评分比较[分,(±s)]
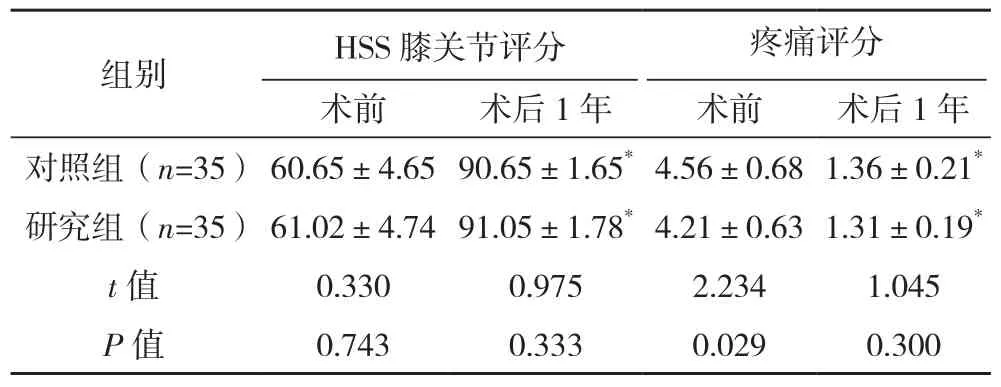
表1 两组手术前后HSS膝关节评分与疼痛评分比较[分,(±s)]
*与本组术前比较,P<0.05。
组别 HSS膝关节评分 疼痛评分术前 术后1年 术前 术后1年对照组(n=35) 60.65±4.65 90.65±1.65*4.56±0.68 1.36±0.21*研究组(n=35) 61.02±4.74 91.05±1.78*4.21±0.63 1.31±0.19*t值 0.330 0.975 2.234 1.045 P值 0.743 0.333 0.029 0.300
2.2 两组手术前后步速、步频、步幅比较
术前两组步速、步频、步幅比较,差异无统计学意义(P>0.05);术后1年,研究组步速、步幅均优于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组手术前后步速、步频、步幅比较(±s)

表2 两组手术前后步速、步频、步幅比较(±s)
组别 步幅(m) 步频(步/min) 步速(m/s)术前 术后1年 术前 术后1年 术前 术后1年对照组(n=35) 0.56±0.13 0.71±0.16 82.64±13.64 101.61±12.65 0.75±0.16 0.95±0.19研究组(n=35) 0.53±0.14 0.85±0.21 83.14±13.47 102.47±12.41 0.78±0.17 1.21±0.22 t值 0.929 3.137 0.154 0.287 0.760 5.292 P值 0.356 0.003 0.878 0.775 0.450 0.000
2.3 两组手术前后站立相及摆动相屈伸角度比较
术前、术后1年两组站立相中期及摆动相屈伸角度比较,差异均无统计学意义(P>0.05),见表3。
表3 两组手术前后站立相及摆动相屈伸角度比较[°,(±s)]
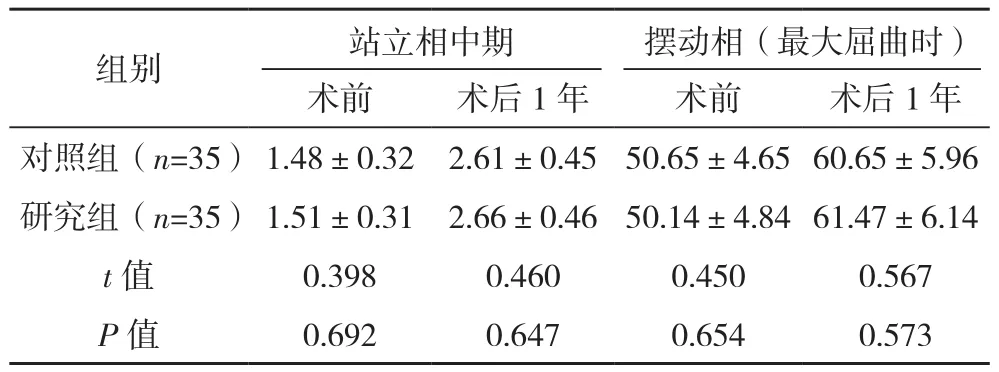
表3 两组手术前后站立相及摆动相屈伸角度比较[°,(±s)]
组别 站立相中期 摆动相(最大屈曲时)术前 术后1年 术前 术后1年对照组(n=35) 1.48±0.32 2.61±0.45 50.65±4.65 60.65±5.96研究组(n=35) 1.51±0.31 2.66±0.46 50.14±4.84 61.47±6.14 t值 0.398 0.460 0.450 0.567 P值 0.692 0.647 0.654 0.573
2.4 两组手术前后站立相及摆动相内外翻角度比较
术前两组站立相及摆动相内外翻角度比较,差异无统计学意义(P>0.05);术后1年,研究组站立相中期内外翻角度大于对照组(P<0.05),但两组摆动相内外翻角度比较,差异无统计学意义(P>0.05),见表4。
表4 两组手术前后站立相及摆动相内外翻角度比较[°,(±s)]
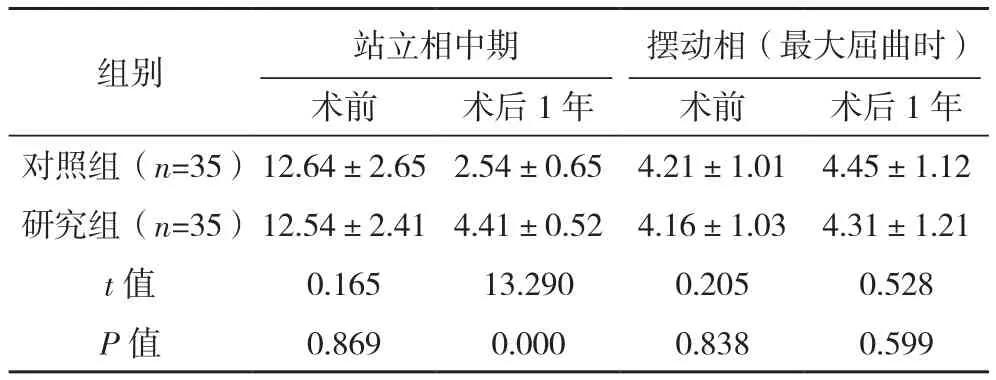
表4 两组手术前后站立相及摆动相内外翻角度比较[°,(±s)]
组别 站立相中期 摆动相(最大屈曲时)术前 术后1年 术前 术后1年对照组(n=35)12.64±2.65 2.54±0.65 4.21±1.01 4.45±1.12研究组(n=35)12.54±2.41 4.41±0.52 4.16±1.03 4.31±1.21 t值 0.165 13.290 0.205 0.528 P值 0.869 0.000 0.838 0.599
2.5 两组手术前后膝关节生物力学指标比较
术前两组膝关节生物力学指标比较,差异无统计学意义(P>0.05);术后1年两组的各项膝关节生物力学指标均大于术前,且研究组大于对照组,差异有统计学意义(P<0.05),见表5。
表5 两组手术前后膝关节生物力学指标比较[(N·mm)/kg,(±s)]
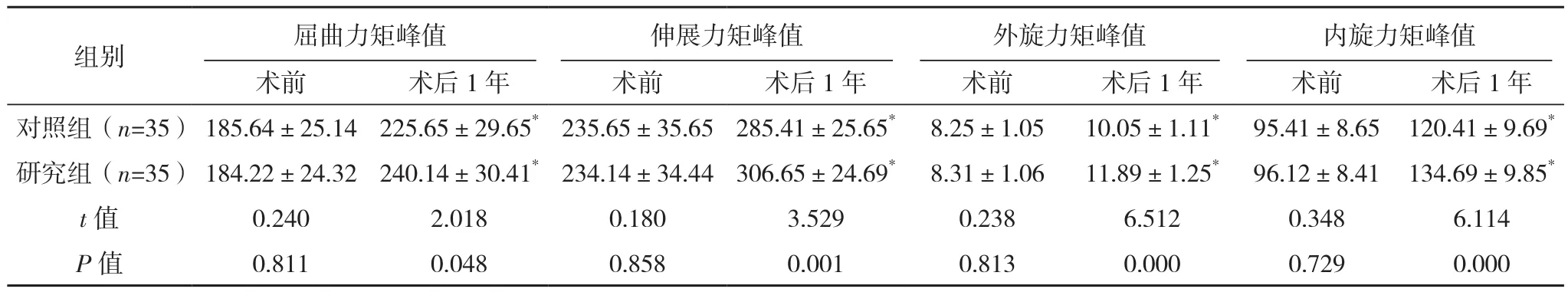
表5 两组手术前后膝关节生物力学指标比较[(N·mm)/kg,(±s)]
*与本组术前比较,P<0.05。
组别 屈曲力矩峰值 伸展力矩峰值 外旋力矩峰值 内旋力矩峰值术前 术后1年 术前 术后1年 术前 术后1年 术前 术后1年对照组(n=35) 185.64±25.14 225.65±29.65*235.65±35.65 285.41±25.65* 8.25±1.05 10.05±1.11* 95.41±8.65 120.41±9.69*研究组(n=35) 184.22±24.32 240.14±30.41*234.14±34.44 306.65±24.69* 8.31±1.06 11.89±1.25* 96.12±8.41 134.69±9.85*t值 0.240 2.018 0.180 3.529 0.238 6.512 0.348 6.114 P值 0.811 0.048 0.858 0.001 0.813 0.000 0.729 0.000
3 讨论
膝关节骨关节炎在老年患者中发生率较高,全膝关节置换术对这类患者治疗具有重要意义,可改善患者膝关节功能,使得患者疼痛值下降,关节畸形情况好转,有效提升膝关节功能,进一步提高自身生活质量。而大多患者膝关节会出现生理性内翻的情况,MA-TKA手术会导致术后膝关节解剖功能存在异常,随之术后发生膝关节不适[9]。因此有研究指出,下肢力线矫正位置应该在膝关节中心偏内侧位置,负重状态下膝关节内侧间室承重较大,会明显高于外侧承重[10]。
运动学对线截骨是近年来TAK常用的保持下肢生物力学方法,更加接近正常膝关节的力学状态,确保术后下肢恢复平衡[11]。本文将运动学与机械力学纳入研究,结果显示:术后1年,两组站立相中期及摆动相屈伸角度比较,差异无统计学意义(P>0.05);术后1年,研究组站立相中期内外翻角度大于对照组(P<0.05),但两组摆动相内外翻角度比较,差异无统计学意义(P>0.05),主要是由于1年时间过短,导致患者治疗效果难以达到数据上的转变。而研究组膝关节生物力学指标整体优于对照组,证实了运动学对线术后生物力学参数改善效果会更加理想[12]。下肢力线随着屈膝程度与负重程度会出现变化,大多情况下机体下肢力线并非中位,进行TKA期间需要考虑这一问题。运动学对线通过参考膝关节本身的运动轴进行截骨,逆转运动学与生物力学特征,确保膝关节迅速恢复正常[13]。机械力学对线截骨要求冠状面人工膝关节内翻角度不超过3°,股骨假体相对手术前的股骨后髁线应外旋3°~6°,确保假体界面应力均匀分布。运动学对线可减少对手术期间的软组织松解,确保膝关节能够恢复到正常状态,改善患者步态[14]。但可能会使得患者膝关节活动受限,出现关节不稳或僵直的情况,甚至出现慢性疼痛,主要是忽略了膝关节运动学力线,无法很好地模拟膝关节生物力学状态。且在健康人群中下肢力线并非0°中立位,而是膝关节稍内翻,因此机械力学对线截骨在TKA中无法使得患者膝关节恢复正常的生物力学运动状态[15]。在对步速与步幅的分析中,术后1年,研究组步速与步幅均优于对照组(P<0.05),证实了运动学对线术后有效改善了患者膝关节功能,在支撑摆动过程中,可获得较为理想的伸直角度,并提供一定的前推动力,足底移动距离改善,增加步速。另外运动学对线则可重建髋-膝-踝中心轴的力线,对于术中精准截骨、术后机械力学及膝关节功能恢复均有至关重要的作用。相关研究指出,运动学对线在膝关节置换术中应用可避免传统机械力学对线操作复杂、不精准的缺点,也是术后膝关节功能理想恢复的重要条件。马德思等[16]与本文存在同样观点。
综上所述,运动学对线与机械力学对线全膝关节置换均能够改善患者术后功能,而运动学对线能够改善步态情况,膝关节生物力学指标改善效果更理想,值得应用。
