巨大儿与正常出生体重儿0~24月龄BMI轨迹模式比较的纵向研究*
2022-12-01章一鸣刘建军周爱芬
熊 超, 陈 凯, 章一鸣, 刘建军, 周爱芬
华中科技大学同济医学院附属武汉儿童医院(武汉市妇幼保健院),武汉 430014
巨大儿是指出生体重≥4000 g的新生儿,在我国发生率约为7%[1]。巨大儿不仅对产妇健康造成不良影响(如产后出血、会阴裂伤、难产等),也可导致胎儿出生后多种近期和远期不良健康结局(如新生儿呼吸窘迫、儿童期肥胖、成年期代谢性疾病及心血管疾病等)。近年来巨大儿出生率呈现上升趋势,已成为影响妇儿健康的重大公共卫生问题。国内外研究显示,巨大儿的发生可显著增加儿童期超重/肥胖的风险[2-5],但目前尚缺少基于人群的大样本前瞻性研究,对巨大儿婴幼儿期体格发育的纵向轨迹分析研究尤为缺乏。因此,本研究基于前瞻性人群队列数据比较巨大儿与正常出生体重儿在0~24月龄内的体格发育状况,通过潜类别增长分析模型拟合研究对象的体质量指数(body mass index,BMI)轨迹模式,并探讨巨大儿与不同BMI轨迹模式间的关联。
1 资料与方法
1.1 研究对象
本次研究对象来源于武汉市妇幼保健信息管理系统,该系统是基于人群健康档案的区域化卫生信息平台,包含母亲产前保健信息、分娩记录以及儿童健康体检等信息。选取2011年6月~2013年6月在武汉市中心城区分娩的足月、无出生缺陷的单胎活产儿,在排除了早产(出生胎龄<37周)、过期产(出生胎龄≥42周)、低出生体重(出生体重<2500 g)以及在0~24月龄内体格发育随访不足5次的对象后,共计65063例婴幼儿纳入本次研究。
1.2 体格测量
新生儿出生时的体格测量在分娩医院进行,出生后分别于1、3、6、8、12、18、24月龄随访时点在常住地所属辖区的妇幼保健机构或社区卫生服务中心完成体格测量。所有测量均由专业的医护人员采用全市统一配备的婴幼儿体检仪(型号:WS-RT-1),按照规范统一的标准完成[6]。
一是检测+宣传:营造良好氛围。一要坚持强化谋划布局,提升食品安全宣传资源整合能力、创新线上线下宣传模式,形成以上带下、以下促上,上下共同发力,整体推进。二要打破部门间信息壁垒,发挥各部门便民信息引流作用,将检测宣传内容与便民信息打造升级为涵盖全方位监管工作的综合性信息平台。
1.3 生长轨迹拟合
本研究采用基于群组的轨迹模型(group-based trajectory model,GBTM)[7-8]拟合研究对象0~24月龄的BMI轨迹模式。GBTM是潜类别增长分析(latent class growth analysis)方法的一种,即该模型在拟合群体纵向生长轨迹时,亚组数量并不是确定的而是被视为一个潜在的类别变量。GBTM能够充分考虑总体中存在的异质性并将具有相同生长趋势的个体聚合至同一亚组中,常被应用于需要识别具有相同生长轨迹亚群体的流行病学研究中。
本研究中巨大儿在1、3、6、8、12、18和24月龄的超重检出率分别为26.7%、18.5%、19.1%、20.5%、21.8%、25.1%、和21.7%,肥胖检出率分别为36.8%、28.6%、26.1%、25.4%、25.1%、20.4%、和17.1%。Mann-Whitney检验显示,正常出生体重儿和巨大儿在各随访时点上的体格发育状况的差异存在统计学意义(均P<0.01)。见表2。
1.4 变量定义
根据出生体重将研究对象分为正常出生体重儿(2500 g≤出生体重<4000 g)和巨大儿(出生体重≥4000 g)两组。参照WHO儿童年龄别BMI百分位数标准评价婴幼儿体格发育状况,即消瘦(BMI≤P5)、正常(P5 本研究基于武汉市大样本人群纵向研究数据,对足月出生的巨大儿和正常出生体重儿在0~24月龄内的超重/肥胖状况以及BMI轨迹模式进行了比较。研究结果显示,巨大儿在各随访时点的体格发育状况与正常出生体重儿有显著差异,其在24月龄内发生“增长较快”型BMI轨迹模式的风险也更高。 3.“验责”促提升。为牵住落实党建责任“牛鼻子”,宝胜党委每月发布党建工作提示,对基层党建工作进行每月评分、书面通报;每季度召开党建例会,开展流动红旗评选活动;年底根据《基层党组织星级管理考核办法》、《基层党组织书记述职评议考核办法》对基层党支部和支部书记进行考核,着力加强“验责问效”目标,以饱满的热情、昂扬的斗志、扎实的作风、过硬的本领引领企业发展。 在本研究中,首先根据各随访时点的婴幼儿体重和身长进行BMI的计算,计算公式为“BMI=体重/身长2(kg/m2)”。然后参照WHO标准[9],将BMI分别转化为男女婴年龄别BMI的Z评分(BMI Z-score,BMIZ)后,使用SAS软件的PROC TRAJ程序实现GBTM对0~24月龄期间BMI轨迹的拟合[10]。轨迹拟合过程从最低数量的亚组数和最低阶次的多项式函数开始,直至确定最优的拟合模型。确定轨迹亚组数量和多项式函数阶次(包括0阶常数函数、1阶线性函数、2阶二次函数和3阶三次函数)的原则包括:①各轨迹亚组的平均后验概率(average posterior probability,AvePP)≥0.70;②各轨迹亚组的个体数不少于总体的5%;③赤池信息准则(Akaike information criterion,AIC)、贝叶斯信息准则(Bayesian information criterion,BIC)、调整后的贝叶斯信息准则(adjusted Bayesian information criterion,aBIC)的绝对值较小;④能够做出符合专业的理论解释。 表2 正常出生体重儿和巨大儿24月龄内体格发育状况的比较[例(%)]Table 2 The comparison of physical development status between normal birth weight infants and macrosomia within 24 months of age[n(%)] 本研究通过GBTM识别了研究对象在0~24月龄期间的3种BMI轨迹模式(增长较慢、增长适宜和增长较快),发现巨大儿经历增长较快型BMI轨迹的风险更大(OR=2.10,95%CI:1.94~2.26)。目前国内相关研究仅对出生体重与儿童某些随访时点的体格状况的关系进行了探讨。例如,一项9万余人的研究指出,巨大儿在5~8岁时发生超重(RR=1.73)或肥胖(RR=1.96)的风险更高。而在基于法国[19]和菲律宾[20]人群开展的相关研究中发现,较高的出生体重和高水平BMI轨迹模式存在正相关,本研究结果与之一致。由于巨大儿在宫内发育期已有相对较多的脂肪细胞生成,而脂肪细胞一旦形成后不会消失,因此可能更易导致出生后的超重/肥胖以及增长较快的BMI轨迹模式。同时,一些研究发现儿童期BMI轨迹模式受到出生胎龄[19,21]、喂养方式[20-21]等儿童因素和孕前BMI[17,20-21]、文化程度[21]、产次[17]等母亲因素的影响,因此本研究调整了母亲及儿童相关的潜在混杂因素,调整后的Logistic回归模型结果仍显示,巨大儿是增长较快型BMI轨迹的危险因素。 图1 研究对象0~24月龄BMI生长轨迹模式分组及人数分布Fig.1 The BMI trajectory pattern distribution of study subjects aged 0-24 months 以增长适宜组作为参照组进行无序多分类Logistic回归分析。单因素模型显示,相比于正常出生体重儿,巨大儿出现增长较慢型BMI轨迹的风险较低(OR=0.32,95%CI:0.28~0.36),出现增长较快型BMI轨迹的风险较高(OR=2.34,95%CI:2.19~2.50)。在调整潜在混杂因素后,巨大儿出现增长较快型BMI轨迹的风险分别是正常出生体重儿的2.24倍(95%CI:2.09~2.40,调整婴幼儿相关因素)和2.10倍(95%CI:1.94~2.26,调整婴幼儿和母亲相关因素)。见表3。 65063名研究对象中包括60548例正常出生体重儿(93.1%)和4515例巨大儿(6.9%)。本研究共随访468186人次,总随访率为89.9%。研究对象的平均出生胎龄为(39.5±1.0)周,母亲分娩时的平均年龄为(28.5±4.0)岁,研究对象中男婴(53.0%)、6月龄内纯母乳喂养(52.5%)、母亲孕前体重正常(76.3%)、初次怀孕(51.6%)、初次分娩(83.7%)占比居多。出生胎龄、性别、母亲年龄、母亲文化程度、母亲孕前体重状态、孕次和产次在正常出生体重儿和巨大儿间的分布差异有统计学意义(均P<0.05)。见表1。 正常出生体重儿0~24月龄BMI生长轨迹模式分布为:增长较慢组13222例(21.8%)、增长适宜组37147例(61.4%)、增长较快组10179例(16.8%),巨大儿则为增长较慢组291例(6.4%)、增长适宜组2575例(57.0%)和增长较快组1649例(36.5%),两类婴幼儿在0~24月龄BMI生长轨迹模式分布上的差异有统计学意义(χ2=1390.125,P<0.01)。 表3 出生体重类别与0~24月龄BMI生长轨迹模式的Logistic回归分析Table 3 The logistic regression analysis of birth weight category and BMI growth trajectory patterns from 0 to 24 months 粗纤维按照GB/T 6434—2006/ISO 6865:2000《饲料中粗纤维的含量测定过滤法》;粗灰分按照GB/T 6438—2007/ISO 5984:2002《饲料中粗灰分的测定》;粗脂肪按照GB/T 6433—2006/ISO 6492:1999《饲料中粗脂肪的测定》;粗蛋白质按照GB/T 6432—94《饲料中粗蛋白测定方法》;还原糖采用DNS法(3,5-二硝基水杨酸比色法)[9],绘制的葡萄糖标准曲线为y=1.267x+0.035 8,R2=0.999 1。 本研究显示,巨大儿在1、3、6、8、12、18和24月龄的超重/肥胖检出率均显著高于正常出生体重儿。其中巨大儿24月龄时超重与肥胖发生率分别为21.7%和17.1%。以往研究中,一项来自湖南农村地区的研究报道显示,巨大儿在6~23月龄时的超重/肥胖率为25.82%[11];上海地区的一项多中心研究显示,巨大儿在5~8岁时的超重、肥胖率分别为14.5%和7.9%,高于正常出生体重儿[3]。不同研究报道的巨大儿超重/肥胖检出率存在一定差异,可能与地区、判定标准差异等有关。 儿童生长发育是机体各组织器官不断发育、趋向成熟的动态变化过程。对儿童群体较长时期内的追踪观察,有利于找出生长发育规律并了解影响因素[12]。国内也有研究针对不同出生体重儿进行了生长发育随访[13-15],但大多仅对单个时点的生长发育情况进行分析,纵向的生长轨迹分析较少。国外一些研究报道了婴幼儿的BMI轨迹模式,如Liu等[16]发现0~12月龄婴幼儿存在“low stable(低-稳定)”“high stable(高-稳定)”和“rising(上升)”3种BMI增长模式(美国);Aris等[17]在0~24月龄婴幼儿中拟合了“normal(正常)”“stable low(稳定低水平)”“stable high(稳定高水平)”和“rapid gain after 3 months(3月龄后迅速增长)”4种BMI增长模式(新加坡);Kwon等[18]拟合的3种0~24月龄婴幼儿BMI轨迹模式则为“consistently low(持续低水平)”“increase in the second year(2岁时增加)”“increase in the first year(1岁时增加)”和“consistently high(持续高水平)”(美国)。 参照WHO标准将婴幼儿各随访时点的BMI值转换得到BMIZ评分,使用GBTM拟合研究对象在0~24月龄的BMI生长轨迹。根据GBTM拟合轨迹的准则,最终确定3个亚组作为最优拟合,即BMI增长较慢组(n=13513,占20.8%,AvePP=0.84)、BMI增长适宜组(n=39722,占61.0%,AvePP=0.87)和BMI增长较快组(n=11828,占18.2%,AvePP=0.88),见图1。增长较慢组BMIZ值在随访期间始终保持稳定趋势;增长适宜组BMIZ值在0~6月龄平稳增长后保持较稳定状态;增长较快组BMIZ值则在出生后持续增长,在6~12月龄期间保持较高的增长状态后逐渐下降。此时,整体模型的其他参数分别为BIC=-513721.6、aBIC=-513736.4、AIC=-513653.5,拟合3条亚组轨迹的多项式函数均为立方函数。 本文利用中国综合社会调查2010年、2013年以及2015年的微观数据,采用模糊断点回归方法,对我国城乡居民教育收益率进行实证检验,分析高校扩招政策对城乡居民教育收益率的影响以及对城乡居民带来的收入阶层分化效应。模糊断点回归结果显示: 此外,以往有研究报道了婴幼儿时期增长较快型BMI轨迹与儿童期肥胖的关联。Liu等[16]发现0~12月龄时“high stable(高-稳定)”型BMI轨迹增加了6岁时肥胖的发生风险(OR=1.82,95%CI:1.14~2.89);Aris等[17]发现0~24月龄时“stable high(稳定高水平)”型BMI轨迹增加了5岁时肥胖的发生风险;Giles等[22]发现0~3.5岁时较快的BMI轨迹与儿童9岁时的超重/肥胖相关(OR=4.26,95%CI:2.50~7.26)。提示对婴幼儿时期增长较快型BMI轨迹模式的控制可能有助于减少儿童未来超重/肥胖的发生风险。 为什么那么多初中物理学得很好的同学到高中后就掉队了,怎样才能改变这种现状呢?通过本人在初、高中物理教学中的实践和体会,如何降低高初中物理的学习台阶,如何使学生能尽快地适应高中物理教学和学习,从而渡过学习物理的难关进行了一点思考。 本研究的优势之一在于使用了基于人群的大样本前瞻性数据,从各随访时点和纵向生长轨迹两个维度上比较了巨大儿和正常出生体重儿的体格发育情况。此外,采用的GBTM拟合方法考虑了存在于总体中的亚组差异性,能够拟合出存在于群体中不同类型的轨迹模式。本研究也存在一定的局限性。首先,本次研究对象仅纳入了武汉市中心城区儿童,在代表性上可能存在一定局限性;其次,尽管在统计分析中对多种潜在的混杂因素进行了调整,但仍有一些可能影响早期体格发育的因素未能纳入模型进行调整,如户外活动时间、睡眠情况等,对于出生后的喂养情况仅调整了6月龄以内的喂养方式,未能获取6月龄后的喂养情况,可能存在一定的残余混杂。 本研究通过以人群为基础的大样本纵向数据分析,发现巨大儿在0~24月龄内多个随访时点超重/肥胖发生率均高于正常出生体重儿;通过GBTM拟合BMI轨迹,发现巨大儿与增长较快型BMI轨迹模式之间存在正向关联。本研究提示,应加强对巨大儿的体格发育监测,并采取适宜的预防保健措施以降低其在婴幼儿期超重/肥胖的风险,避免增长较快型BMI轨迹的发生。1.5 统计学分析
2 结果
2.1 一般情况

2.2 研究对象的超重/肥胖情况

2.3 研究对象0~24月龄的BMI生长轨迹模式
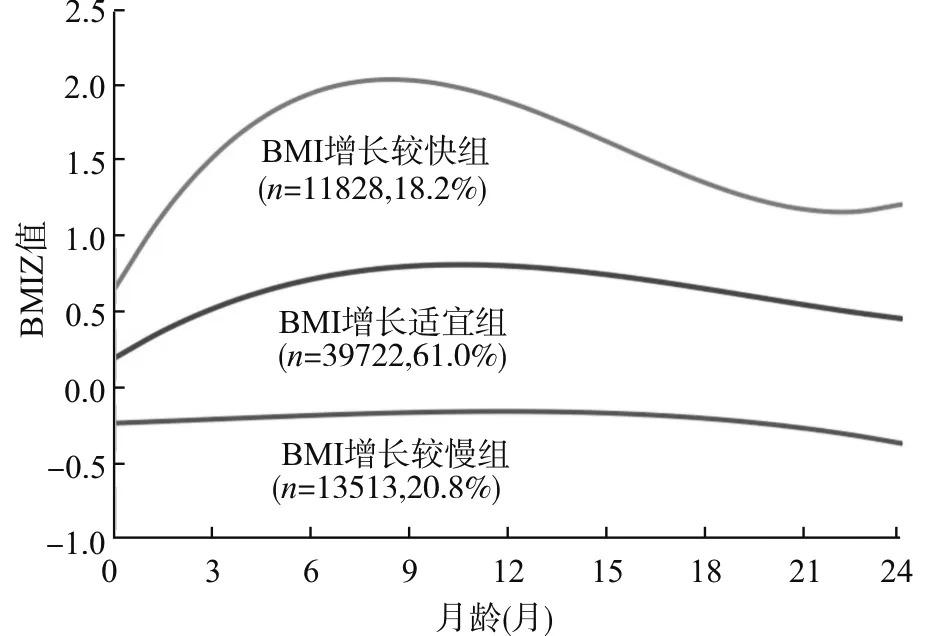
2.4 正常出生体重儿和巨大儿在BMI轨迹模式分布上的比较
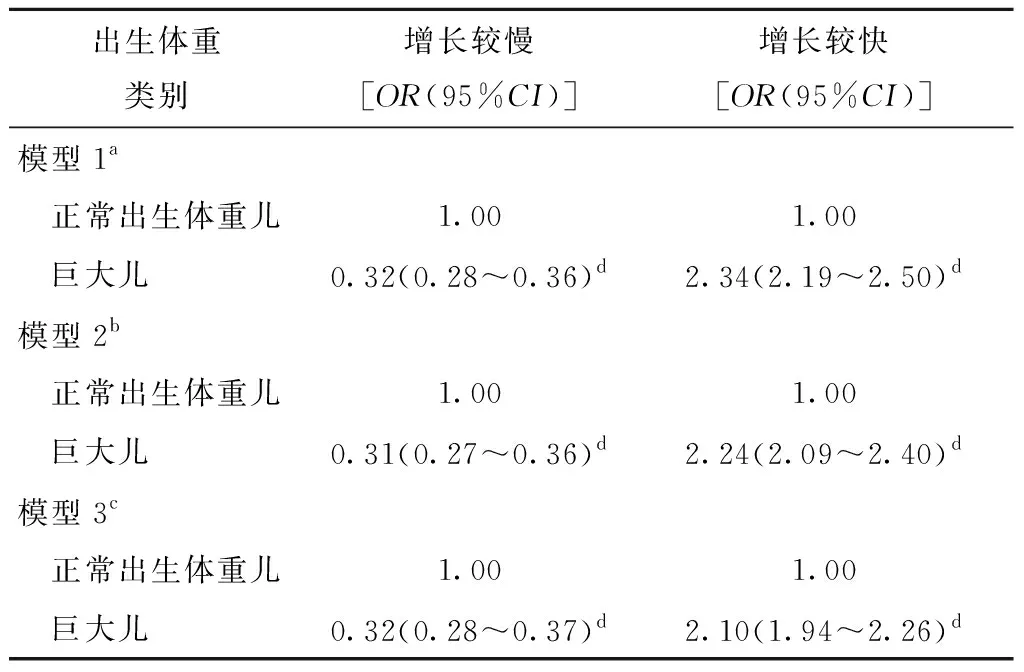
2.5 巨大儿与0~24月龄BMI生长轨迹模式的关系
3 讨论
