基于三重网络模型的酒精使用障碍患者静息态fMRI研究
2022-12-01戴云蕊张洁喻婷婷赵益林张亮潘龙黄鼎祥刘昌盛陈军
戴云蕊,张洁,喻婷婷,赵益林,张亮,潘龙,黄鼎祥,刘昌盛,陈军
根据最新的第五版精神障碍诊断与统计手册(the 5th edition of the diagnostic and statistical manual of mental disorders,DSM-5),酒精依赖和酒精滥用同属于酒精使用障碍(alcohol use disorder,AUD)类疾病,其特征是无法控制饮酒量、强迫性饮酒以及不饮酒时呈现负面的情绪状态,这些特征可能导致复发[1]。AUD是一个严重的社会问题,显著影响患者的生活质量、社会功能以及身心健康状况。2015年全球估计有6,350万人患有酒精依赖,成年人群中大量饮酒者约占18.4%[2]。2016年,在全球范围内,约8.6%的男性和1.7%的女性患有AUD[3]。研究表明,长期饮酒或酗酒可引起大脑结构和功能的损伤,导致患者出现学习、记忆和执行功能缺陷等认知功能障碍,严重者可出现神经系统不可逆性损伤[4-5]。
随着神经影像学技术的发展,基于血氧水平依赖(blood-oxygenation-level-dependent,BOLD)信号来测量神经功能活动的功能磁共振成像(functional magnetic resonance imaging,fMRI)为研究人脑的功能和活动提供了一种有力工具,其可用于识别与疾病相关的脑网络变化,并可能揭示疾病的病理生理学基础[6]。近年来,对三重网络的系统探索,不仅对正常认知过程的描述简洁明了,而且对精神和神经系统疾病也有了新的认识。研究表明,三重网络在精神分裂症、抑郁症、焦虑症、痴呆和自闭症等多种疾病中扮演着重要角色[7]。而且,三重网络中的默认网络(default mode network,DMN)、突显网络(salience network,SN)和中央执行网络(central executive network,CEN)之间的异常交互作用是成瘾的重要特征[8-9]。然而,三重网络与AUD之间的相互关系尚不清楚。本研究利用独立成分分析(independent component analysis,ICA)的方法,比较静息状态下AUD患者与健康志愿者之间三重网络的功能网络连接(functional network connection,FNC)的差异,为AUD患者神经系统改变提供一定的影像学依据。
材料与方法
1.研究对象
酒精使用障碍组:搜集2019年9月-2020年6月本院32例AUD患者的病例资料,所有患者均为右利手,男性,且符合DSM-5中酒精使用障碍的诊断标准。纳入标准:①年龄30~60岁;②饮酒时间≥10年,日均饮酒量大于150 mL(以42°白酒为标准);③密西根酒精依赖调查表(michigan alcoholism screening test,MAST)评分(总和法)≥6分;④尼古丁依赖检测量表评分为0~5分。排除标准(伴有以下情况之一者将被剔除):①患有高血压、糖尿病和冠心病等疾病;②既往有头颅外伤史或颅脑手术史,或有癫痫、脑血管病和脑肿瘤等神经系统疾病;③有长期吸烟史,或除酒精之外的其它物质成瘾史;④有精神疾病史;⑤有MRI检查禁忌证。
正常对照组:同期招募21例健康志愿者,要求性别、年龄、受教育程度和利手等人口学资料与酒精依赖组相匹配,无酒精及其它物质依赖。排除标准同酒精使用障碍组。
本研究经武汉大学人民医院临床研究伦理委员会批准(2018K-C061),所有受试者充分了解了试验内容和磁共振检查注意事项后,自愿参加本研究并签署了知情同意书。
2.图像采集
使用GE Discovery MR750w 3.0T磁共振扫描仪和8通道头部线圈,采用配套的橡胶软塞固定头部。在扫描过程中,嘱被试保持静止、尽量不思考问题。首先行常规序列(T1WI、T2WI和T2-FLAIR)MRI扫描,由两位影像诊断医师进行阅片分析,排除器质性颅脑损害后,再进行3D T1WI结构像(用于将数据集空间标准化到标准图谱)及静息态fMRI数据采集。静息态fMRI采用梯度回波平面成像序列,扫描参数:TR 2000 ms,TE 25 ms,翻转角90°,视野240 mm×240 mm,层数40,层厚3.5 mm,层间距0.6 mm,矩阵64×64,扫描时间约8 min。矢状面高分辨率3D T1WI扫描参数:TR 8.5 ms,TE 3.3 ms,翻转角12°,视野240 mm×240 mm,层厚1.0 mm,层间距0.0 mm,矩阵256×256,体素大小1.0×1.0×1.0 mm3。
3.数据处理
预处理:基于Matlab R2019平台(http://cn.mathworks.com/products/matlab/),在SPM12(http://www.fil.ion.ucl.ac.uk/spm/)运行环境下采用DPABI(http://rfmri.org/dpabi)软件进行数据预处理,主要预处理步骤如下。①图像格式转换:采用DPABI自带的工具,将所有被试者原始数据DICOM格式文件转换为4DNIFTI格式;②剔除前10个时间点的数据,以免受到磁场不均匀以及被试者对环境的不适应干扰的影响,最终每例患者保留后230个时间点进行后续分析;③时间层校正:调整到同一时间点;④头动校正:排除头部运动平移>3.0 mm或任意方向旋转>3.0°的被试;⑤空间标准化:将所有被试的功能像利用DARTEL方法与结构像匹配并归一化到蒙特利尔神经研究所(montreal neurological institute,MNI)标准脑空间,重采样分辨率为3×3×3 mm3;⑥平滑:使用6 mm半高全宽(full width at half maximum,FWHM)的高斯核对标准化之后的图像进行平滑。
独立成分分析:使用基于Matlab R2019a平台的GIFT(http://mialab.mrn.org/software/gift/)软件对预处理后的数据进行组水平独立成分分析。独立成分(independent component,IC)的数量根据最小描述长度标准来确定,采用主成分分析对数据进行二次降维,最终将全脑分解为33个IC。在此过程中,ICA算法设置为Infomax,组ICA分析采用ICASSO算法(http://research.ics.tkk.fi/ica/icasso),重复运算100次,选择平均簇内相似度值大于80%的IC,得到所有被试的IC时间序列和空间图,并将独立于组的组空间图转换为Z分数。最终从ICA得到的33个IC中,识别出SN、DMN和CEN的独立成分(图1和表1)。
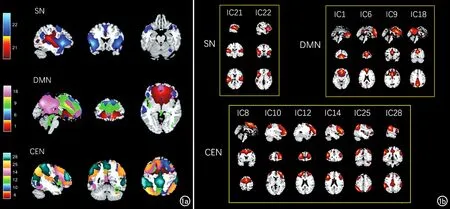
图1 fMRI显示突显网络、默认网络和中央执行网络独立成分组件。a)SN由IC21和IC22这2个独立成分组成,DMN由4个独立成分组成,分别为IC1、IC6、IC9和IC18,CEN由6个独立成分组成,分别为IC8、IC10、IC12、IC14、IC25和IC28;b)三重网络的各个独立成分的详细图谱。
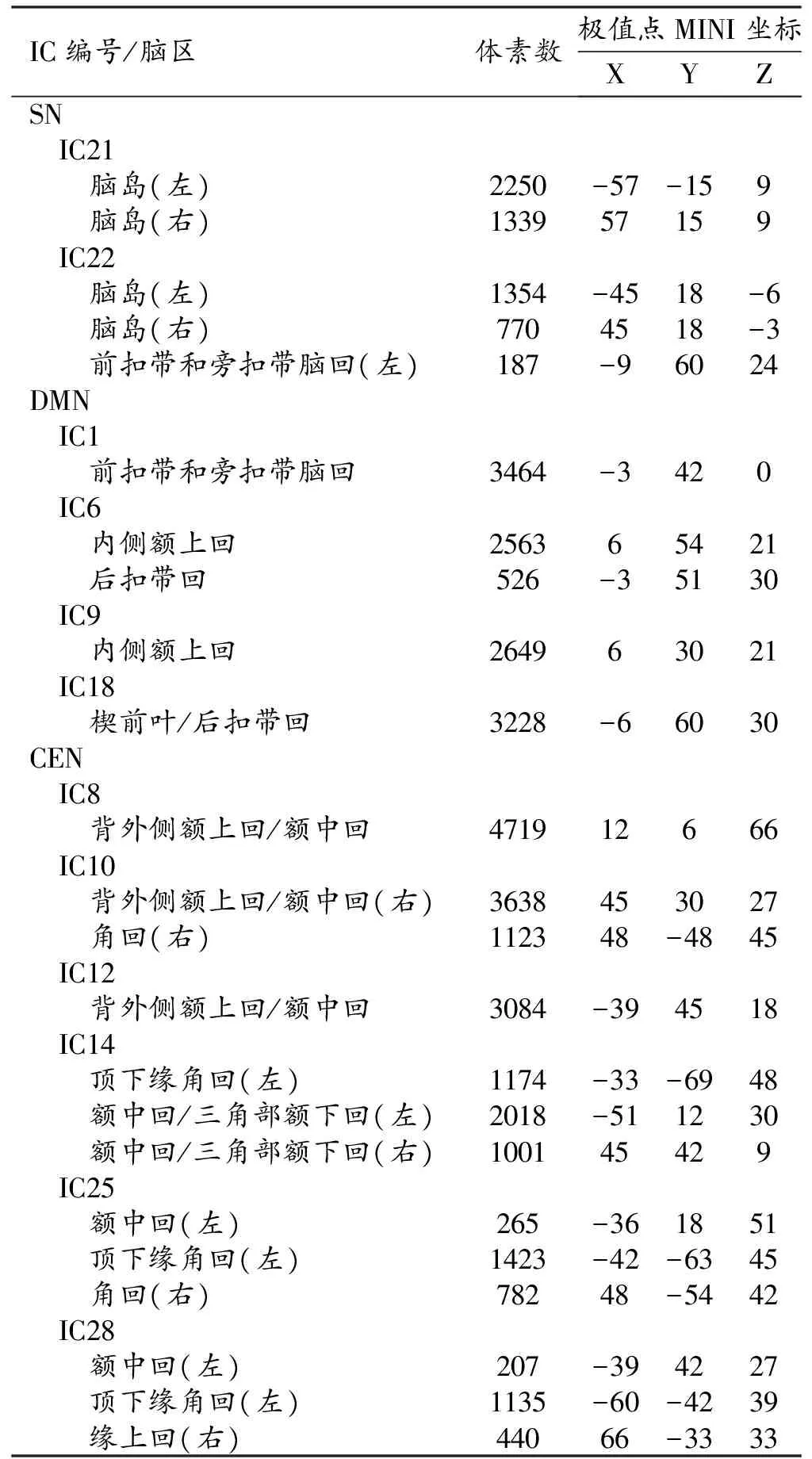
表1 酒精使用障碍组和健康对照组三重网络的IC组件特征
4.统计学方法
使用SPSS 26.0软件进行统计学分析。两组受试者临床资料(年龄、受教育程度、MMSE、MoCA)的统计分析:首先进行样本数据的正态性及方差齐性检验,若均满足则统计描述以均数±标准差表示,组间比较采用独立样本t检验;若数据不满足正态分布则采用非参数检验,统计描述采用中位数(四分位数间距)。以P<0.05为差异具有统计学意义。
静息态功能网络连接的统计分析:使用基于Matlab的GIFT软件包(http://mialab.mrn.org/software/gift/)进行功能网络连接分析,将年龄、受教育程度作为协变量,对酒精使用障碍组和健康对照组的DMN、SN及CEN的静息态功能连接程度进行双样本t检验,以P<0.05为差异具有统计学意义。
结 果
1.临床资料的比较
经头动校正,4例酒精使用障碍患者和2例健康对照被剔除,最终将28例酒精使用障碍患者和19例健康志愿者纳入本研究。所有被试均为男性、右利手,两组受试者的临床资料详见表2。两组样本的数据均符合正态分布和方差齐性检验,两组间年龄、受教育程度、MMSE和MoCA评分的差异均无统计学意义(P>0.05)。酒精使用障碍组的饮酒年限为25.14±10.60,MAST评分(总和法)为8.43±3.98,ADS评分为9.14±4.67。
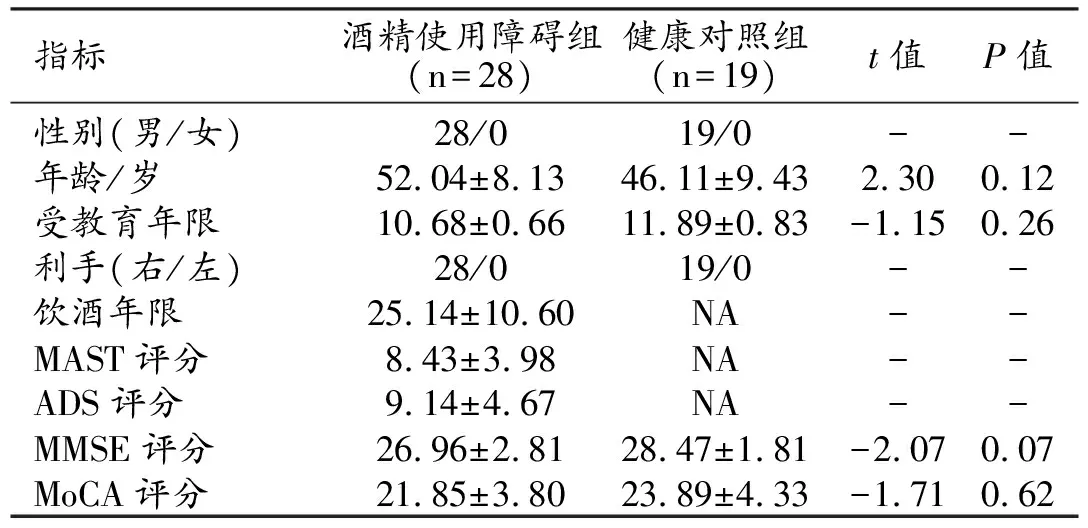
表2 两组受试者临床资料的比较
2.静息态功能网络连接分析
与对照组比较,酒精使用障碍组CEN内功能连接增强(P<0.05),无功能连接减弱的区域。酒精使用障碍组CEN内的IC8与IC14、IC10与IC28的功能连接增强,以前者较为明显(图2)。其中,IC8主要脑区为背外侧额上回和额中回,IC10主要脑区为右侧背外侧额上回、额中回和角回,IC14主要脑区为额中回、三角部额下回和左侧顶下缘角回,IC28主要脑区为左侧额中回、顶下缘角回和右侧缘上回。对照组与酒精使用障碍组之间DMN和SN内各IC之间功能连接程度的差异无统计学意义(图2)。
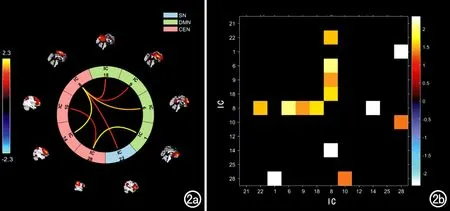
图2 健康对照组与酒精使用障碍组功能连接差异具有统计学意义(P<0.05)的独立成分组件示意图。a)暖色线条(t>0)代表与健康对照组相比,酒精使用障碍组中功能连接增强的独立成分。颜色越接近黄色,代表增强程度越高,无功能连接减弱的区域;b)横轴和纵轴均代表独立成分。暖色系区域代表酒精使用障碍组中相同颜色的IC之间功能连接较健康对照组增强(t>0),无功能连接减弱的区域(冷色系)。
与健康对照组相比,酒精使用障碍组三重网络中DMN与CEN、SN与CEN之间功能连接增强(P<0.05),无功能连接减弱的区域。其中,酒精使用障碍组DMN的IC1与CEN的IC28之间功能连接显著增强;其次,DMN的IC6与CEN的IC8之间功能连接增强;此外,CEN的IC8与DMN的IC9、IC18以及SN的IC22之间功能连接增强(图2)。其中DMN的IC1主要脑区为前扣带和旁扣带脑区,IC6主要脑区为内侧额上回和后扣带回,IC9主要脑区为内侧额上回,IC18主要脑区为楔前叶/后扣带回;CEN中的IC8主要脑区为背外侧额上回和额中回,IC28主要脑区为左侧额中回、顶下缘角回和右侧缘上回;SN中IC22主要脑区为脑岛、左侧前扣带回和旁扣带脑回。
讨 论
成瘾与大脑网络之间的相互作用的改变有关,而不仅仅是与单个离散区域内的功能改变有关。最近,Menon[7]提出了一种三重网络模型,包括DMN、SN和CEN。DMN是任务负性网络,关键节点包括腹内侧前额叶和后扣带回皮层,参与内部自我心理过程,在神经和精神障碍中DMN功能的改变与认知功能受损和情绪调节障碍有关,并与皮层下区域和其它网络之间有很强的相互作用,其中最显著的是CEN和SN[10];CEN是连接背外侧前额叶和后顶叶皮质的任务正性网络,参与工作记忆、决策和目标导向行为中信息的维护和操纵,与更高级别的认知和外部注意力控制有关;SN定位于前岛叶和前扣带回皮质,与注意力以及感知和情感过程有关,对于外部输入和内部大脑事件的检测和映射非常重要,在DMN和CEN之间的动态交互中发挥着核心作用[11]。Li等[12]研究发现以SN为中心的"三重网络模型"的跨网络功能连接性在阿尔兹海默症患者中显著受损;Reese等[13]对可卡因成瘾者的三重网络静息态功能连接进行探索,结果显示,可卡因成瘾者CEN内RSFC减低,DMN-SN之间的RSFC增强。既往研究强调了三重网络的异常网络内和网络间连接可能是包括成瘾在内的神经精神疾病的基础,但国内尚未见针对AUD患者三重网络的研究报道。
本研究结果显示酒精使用障碍组CEN内存在静息态功能连接增强,这可能与神经可塑性有关,以满足认知控制需求的增加,尽管对酒精相关线索的认知控制仍然不足。Guo等[14]使用基于种子点的分析方法,显示酒精依赖患者CEN内的连通性增加。但Muller-Oehring等[15]的研究报道了相反的结果,即患者CEN的网络内功能连接减弱。这可能归因于种子点的选取,Guo等选择体素镜向同位连接结果改变的脑区(包括额中回、小脑后叶)作为种子点,而Muller-Oehring选择额上回,种子点的选取对于连接模式有很大影响。因此,本研究使用ICA而不是基于种子点的方法来识别三重网络,消除了种子区域的某种任意选择,同时考虑了所有体素之间的关系(而不是简单的成对相关)。同时,与基于种子点的方法相比,ICA的敏感度更高,可检出研究对象之间的细微差异[16]。Jansen等[17]同样使用ICA方法,识别CEN成分(包括背外侧前额叶皮质、顶叶皮质和额下回)并进行分析,结果显示酒精依赖患者左侧CEN内部功能连接增强。本研究中患者组中CEN内IC8与IC14之间功能连接显著增加,主要涉及左侧CEN,与Jansen等[17]的研究结果基本一致。此外,Camchong等[18]观察到与健康对照组相比,短期或长期戒酒的酗酒者的CEN内部也表现出更强的功能连接,且与行为有关,这可能是戒酒者的一种代偿机制。本研究未发现SN和DMN内功能连接改变。但有研究发现酒精依赖者除了在CEN内功能连接增强外,SN、DMN、眶额叶皮质、杏仁核-纹状体网络内功能连接也出现了增强[19]。这可能与纳入对象、年龄、实验设计等多种因素有关,还需进一步探索。
同时,本研究结果表明与健康对照组相比,酒精使用障碍组DMN和CEN间功能网络连接增强。Zhu等[19]研究表明酒精依赖患者包括后扣带回皮层、楔前叶在内的后DMN与左侧CEN功能连接增强。而本研究结果显示,除了上述脑区外,前扣带回、内侧额上回在内的前DMN也与CEN之间的功能连接增强。前默认网络是认知控制和错误监测的重要区域,本研究结果可能表明了酒精使用障碍患者的认知控制能力存在一定的改变。另一项研究进一步使用机器学习验证了以上结果,并指出CEN和奖励网络的部特征可区分AUD与对照组,诊断符合率达87%[20]。Kamarajan等[21]同样发现与对照组相比,男性AUD患者表现出跨越双侧前扣带回皮层和前额叶以及双侧后扣带回皮层和左侧顶下小叶之间的高连通性。一项针对女性酒精依赖患者的任务态fMRI研究指出,在普通图片刺激下,酒精依赖患者和对照组的神经激活没有显著差异,都与DMN的核心区域高度一致,而在酒精相关图片刺激下,除DMN外,酒精组还激活了CEN和SN,这些网络的同时激活可能导致冲突[22]。这可能是由于不同神经网络之间转换出现了问题,即SN存在损伤。当然,该研究仅分析了女性患者,男性酒精依赖患者是否有同样的表现还需进一步研究来证实。
此外,本研究结果还显示酒精使用障碍组与健康对照组相比,SN与CEN之间的功能网络连接增强。有研究发现酒精依赖患者突显和左侧执行控制网络间的功能连接较对照组明显增加,表明酒精依赖患者静息态脑网络改变可作为大脑细微改变的潜在生物标记[19]。本研究与Kohno等[23]的研究结果相似,其研究表明AUD患者的背外侧前额叶与脑岛之间的功能连接增加,冲动性与SN和CEN之间的高静息态功能连接有关。进一步证实在AUD患者中,执行和突显网络及其相互联系在整合认知和动机过程以维持成瘾方面发挥着关键作用。就结构而言,研究发现AUD患者灰质减少呈弥漫性,累及SN和CEN的关键节点,且患者SN的脑岛和前扣带回区域的灰质密度显著减低,与注意力和工作记忆能力减退有关[24]。另有其它研究亦证实了AUD患者存在广泛的灰质和白质改变,包括SN和CEN的关键节点和纤维束[25]。结合本研究,这也可能提供了一些证据,表明SN和CEN协同工作,以代偿由于酒精对脑结构的破坏而导致的脑功能受损。但目前相关研究结果并不完全一致,如Galandra等[26]研究发现,与对照组相比,AUD患者在SN和CEN的前额叶区域显示出更强的激活,但两者的功能连接减低,具体机制仍需进一步研究。
综上所述,本研究创新性的对AUD患者的三重网络改变进行研究,为了解AUD患者神经系统改变提供了新的见解。AUD患者三重网络内及网络间功能连接发生了改变,对此一种可能的解释是这是大脑的一种代偿机制,用来解决酒精损害自我(内部)代偿之外的网络功能。本研究尚存在一些局限性,包括样本量较小,研究对象均为男性右利手AUD患者,对于性别、利手情况如何影响患者的脑功能尚不得而知。未来尚需要增大样本量,并将动态功能连接、任务态功能磁共振成像等相结合,对AUD患者的成瘾机制进行更深入的探讨。
