经皮椎体支架内固定治疗骨质疏松性椎体压缩骨折的临床研究
2022-11-17夏坤阳慈元李志君张光宇
夏坤阳,慈元,李志君,张光宇
(大连市第二人民医院,辽宁 大连 116014)
随着社会老龄化加剧,骨质疏松症已经成为一种常见病、多发病。我国50岁以上人群中骨质疏松症的患病率约为19.2%,65岁以上人群中骨质疏松症的患病率约为32%[1-2]。骨质疏松性椎体压缩骨折(osteoporotic vertebral compression fracture,OVCF)是骨质疏松症最常见的并发症之一,具有一定的致残率和致死率,严重影响老年患者的生活质量[3]。微创手术具有创伤小、患者恢复快、卧床时间短等优点,成为临床上治疗OVCF的主要方法。经皮椎体后凸成形术(percutaneous kyphoplasty,PKP)是临床常用的微创手术方法,能够减轻患者疼痛、恢复椎体高度、增强椎体稳定性,提高患者生活质量[4-5]。然而,PKP术中随着球囊撤出,部分患者发生椎体高度丢失,且该方法亦存在骨水泥渗漏等问题。经皮椎体支架内固定是在PKP的基础上,在椎体内置入金属支架,通过金属支架发挥支撑塌陷椎体的作用;该方法能够更好地恢复并维持椎体高度,且椎体支架撑开后形成的支架网能够发挥减少骨水泥渗漏的作用[6]。为了进一步观察经皮椎体支架内固定治疗OVCF的临床疗效,我们进行了此项研究,现报告如下。
1 临床资料
1.1 一般资料选取2020年1月至2021年1月在大连市第二人民医院住院治疗的OVCF患者的病例资料进行研究。试验方案经医院医学伦理委员会审查通过。
1.2 纳入标准①骨密度T值≤-2.5[7];②骨折节段位于T5~L5,且为单节段压缩骨折;③骨折未累及椎体后壁;④骨折类型根据OA分型[8]为A1型,且根据Genant分型[9]为2级或3级;⑤采用经皮椎体支架内固定或PKP治疗;⑥病例资料完整。
1.3 排除标准①合并其他部位骨折者;②合并严重心脑血管疾病及肝肾功能障碍者;③合并恶性肿瘤者;④病例资料存在常识性或逻辑性错误者。
2 方 法
2.1 分组方法根据采用的手术方法,分为经皮椎体支架内固定组和PKP组。
2.2 手术方法
2.2.1经皮椎体支架内固定组 采用全身麻醉,患者俯卧于手术体位垫上。C形臂X线机定位伤椎,于体表标记两侧椎弓根投影位置,常规消毒铺巾。于标记处外侧1.5 cm处各做长度约0.5 cm的切口,X线透视下沿适当角度经两侧切口依次刺入套管针,确保工作套筒末端均进入椎体约3 mm。取出套管针,X线透视下通过工作套管置入钻孔器向椎体前内侧钻孔,钻孔后置入钝头活塞进一步扩张通道,建立支架置入通道。结合术前测量椎体体积及术中钝头活塞的刻度槽位置,选择大小合适的椎体支架。X线透视下,依次插入已连接合适椎体支架的球囊导管,将支架置入满意位置后[图1(1)],连接扩张系统,两侧同时逐渐增加球囊压力,撑开支架[图1(2)];当椎体高度恢复满意后,停止球囊扩张。当压力约为12.12×105Pa时,支架开始扩张;撑开支架过程中注意观察扩张系统上的压力指示表,避免超过球囊的最大容积或压力,导致球囊渗漏;此外,撑开时需确保两侧支架直径一致,以实现支撑平衡。X线透视确认椎体高度满意后,两侧同时逐步降低压力并撤出球囊导管。连接骨水泥输送装置,注入适量的聚甲基丙烯酸甲酯骨水泥[图1(3)]。待骨水泥凝固后,取出注射用针和工作套筒,切口止血,无菌敷料包扎。

图1 经皮椎体支架内固定治疗骨质疏松性椎体压缩骨折术中操作X线片
2.2.2PKP组 采用局部麻醉,患者俯卧于手术体位垫上。C形臂X线机定位伤椎,于体表标记两侧椎弓根投影位置,常规消毒铺巾。以标记处为中心各做长度约0.5 cm的切口。X线透视下,经切口处沿伤椎两侧椎弓根穿刺进入椎体内;沿穿刺针向椎体内插入导针后,拔出穿刺针,沿导针置入工作套筒;X线透视确认工作套筒恰好突破椎体后壁,拔出导针,沿工作套筒用手钻于椎体内攻丝、扩髓,置入扩张球囊;X线透视确认扩张球囊位于椎体前2/3处,加压撑开扩张球囊,见椎体复位满意后,取出扩张球囊,透视下注入调配至拉丝期的骨水泥,待骨水泥填充良好后停止注入。骨水泥凝固后,取出工作套筒,切口止血,无菌敷料包扎。
2.3 疗效和安全性评价方法比较2组患者的骨水泥注入量、术中出血量、手术时间、胸腰椎疼痛视觉模拟量表(visual analogue scale,VAS)评分、Oswestry功能障碍指数(Oswestry disability index,ODI)[10]、伤椎Beck指数[11]、伤椎矢状位Cobb角和并发症发生率。
2.4 数据统计方法采用SPSS20.0统计软件对所得数据进行统计学分析。2组患者的性别、骨折Genant分型、骨折节段、并发症发生率的组间比较均采用χ2检验,年龄、骨密度、骨水泥注入量、术中出血量、手术时间的组间比较均采用t检验,胸腰椎疼痛VAS评分、ODI、伤椎Beck指数和伤椎矢状位Cobb角的比较均采用重复测量资料的方差分析。检验水准α=0.05。
3 结 果
3.1 分组结果共纳入80例患者,经皮椎体支架内固定组和PKP组各40例。2组患者基线资料比较,差异无统计学意义,有可比性(表1)。
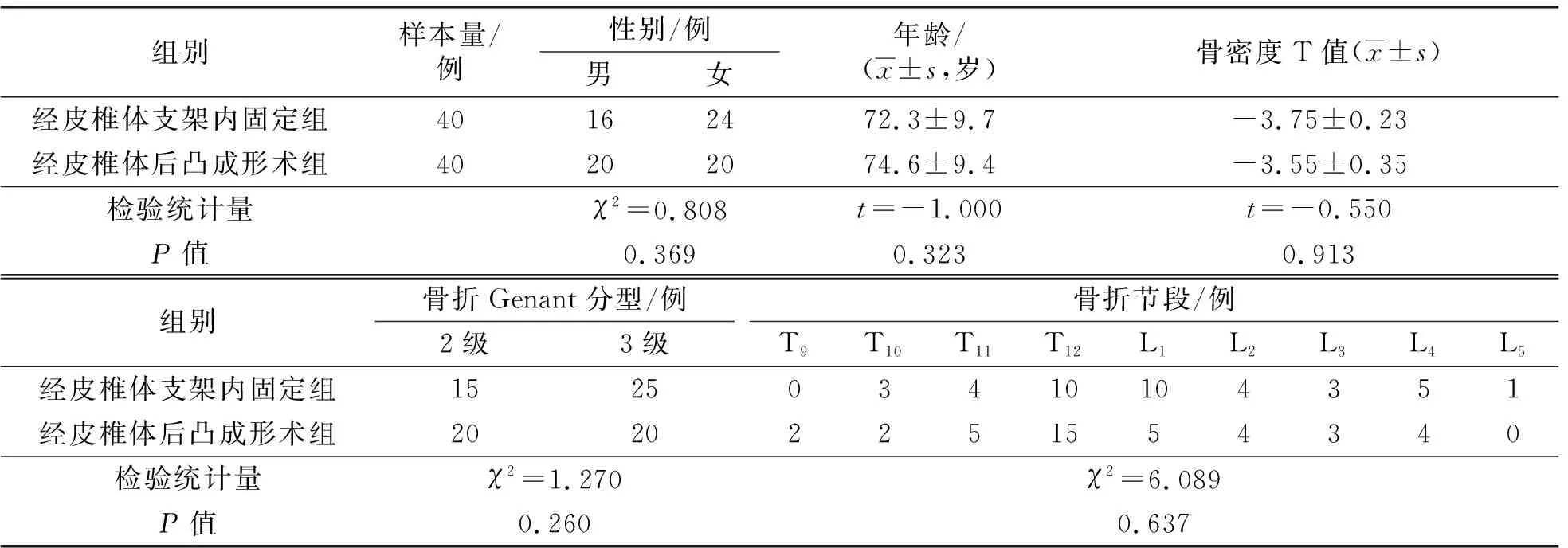
表1 2组骨质疏松性椎体压缩骨折患者基线资料
3.2 一般结果2组患者骨水泥注入量、术中出血量、手术时间组间比较,差异无统计学意义[(2.29±1.39)mL,(1.85±1.25)mL,t=-1.541,P=0.061;(6.91±2.24)mL,(5.43±1.12)mL,t=-0.480,P=0.431;(33.61±7.31)min,(25.76±2.43)min,t=-6.59,P=0.542]。
3.3 疗效和安全性评价结果
3.3.1胸腰椎疼痛VAS评分 时间因素和分组因素存在交互效应;2组患者的胸腰椎疼痛VAS评分总体比较,组间差异无统计学意义,即不存在分组效应;手术前后不同时间点胸腰椎疼痛VAS评分的差异有统计学意义,即存在时间效应;2组患者胸腰椎疼痛VAS评分随时间变化均呈下降趋势,但2组的下降趋势不完全一致;2组患者术前胸腰椎疼痛VAS评分比较,差异无统计学意义;术后2 d、3个月、6个月经皮椎体支架内固定组患者胸腰椎疼痛VAS评分均低于PKP组(表2)。
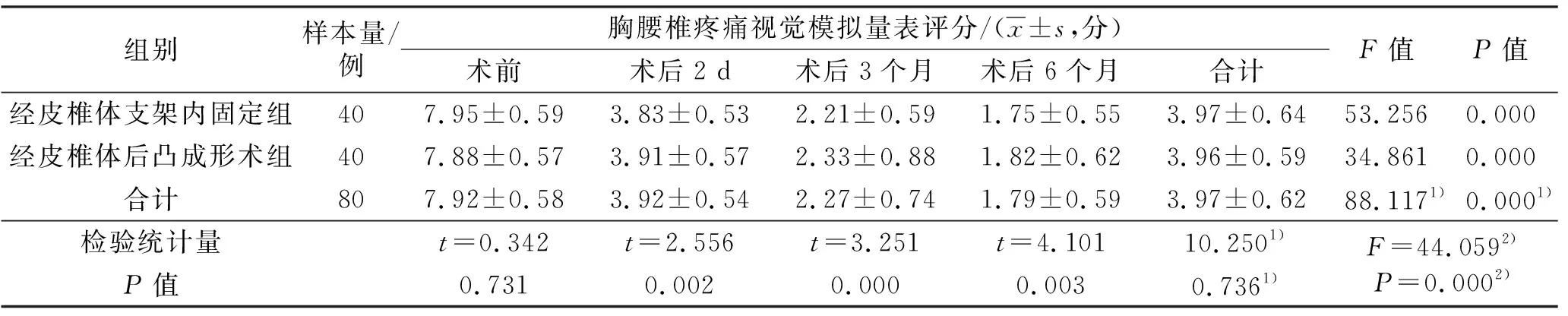
表2 2组骨质疏松性椎体压缩骨折患者手术前后胸腰椎疼痛视觉模拟量表评分
3.3.2ODI 时间因素和分组因素存在交互效应;2组患者的ODI总体比较,组间差异无统计学意义,即不存在分组效应;手术前后不同时间点ODI的差异有统计学意义,即存在时间效应;2组患者ODI随时间变化均呈下降趋势,且2组的下降趋势完全一致;2组患者术前及术后2 d、3个月、6个月ODI比较,组间差异均无统计学意义(表3)。

表3 2组骨质疏松性椎体压缩骨折患者手术前后Oswestry功能障碍指数
3.3.3伤椎Beck指数 时间因素和分组因素存在交互效应;2组患者伤椎Beck指数总体比较,组间差异有统计学意义,即存在分组效应;手术前后不同时间点伤椎Beck指数差异有统计学意义,即存在时间效应;2组患者伤椎Beck指数随时间变化均呈先上升后基本保持不变的趋势,但2组趋势不完全一致。2组患者术前伤椎Beck指数比较,差异无统计学意义;术后2 d、3个月、6个月经皮椎体支架内固定组患者伤椎Beck指数均高于PKP组(表4)。
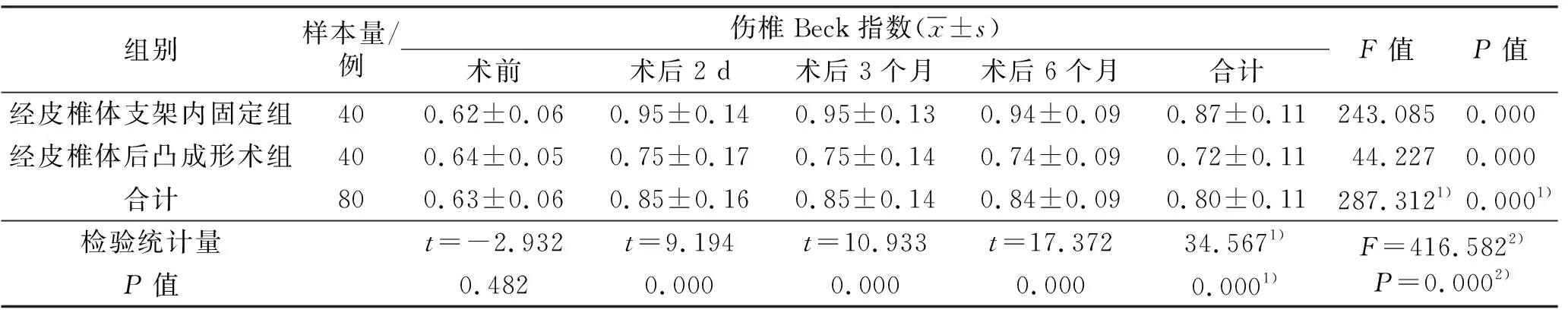
表4 2组骨质疏松性椎体压缩骨折患者手术前后伤椎Beck指数
3.3.4伤椎矢状位Cobb角 时间因素和分组因素存在交互效应;2组患者的伤椎矢状位Cobb角总体比较,组间差异无统计学意义,即不存在分组效应;手术前后不同时间点伤椎矢状位Cobb角的差异有统计学意义,即存在时间效应;2组患者伤椎矢状位Cobb角随时间变化均呈先下降后基本保持不变的趋势,但2组趋势不完全一致;2组患者术前伤椎矢状位Cobb角比较,差异无统计学意义;术后2 d、3个月、6个月经皮椎体支架内固定组患者伤椎矢状位Cobb角均小于PKP组(表5)。
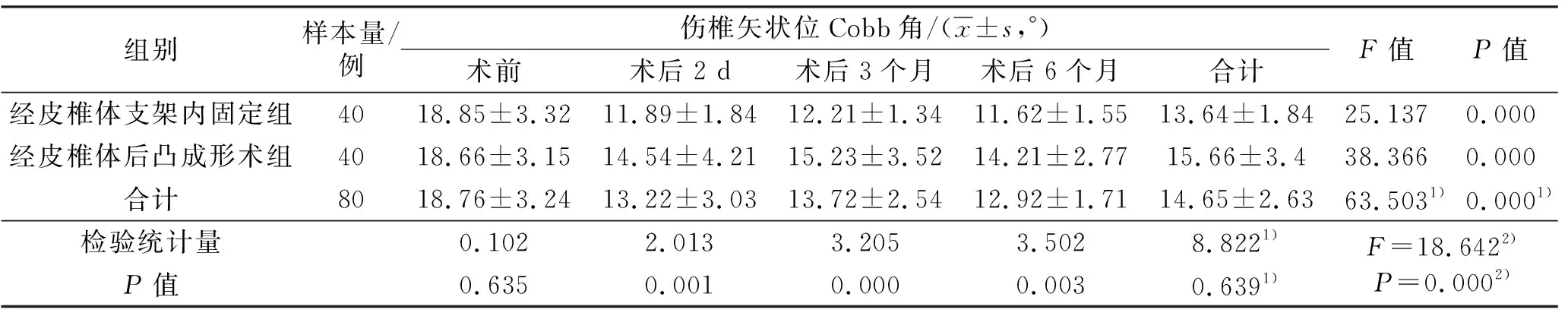
表5 2组骨质疏松性椎体压缩骨折患者手术前后伤椎矢状位Cobb角
3.3.5并发症发生率 经皮椎体支架内固定组患者发生骨水泥渗漏1例,PKP组发生骨水泥渗漏10例。2组均未发生相邻椎体骨折、神经根损伤等并发症。经皮椎体支架内固定组患者并发症发生率低于PKP组(χ2=8.538,P=0.003)。
3.4 典型病例典型病例手术前后影像图片见图2。
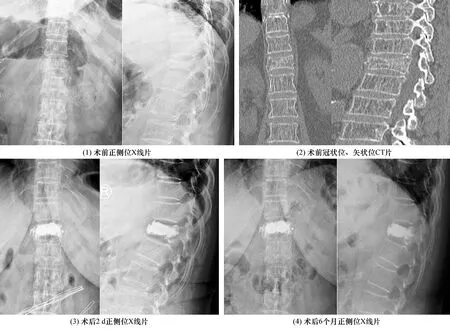
图2 骨质疏松性椎体压缩骨折患者经皮椎体支架内固定手术前后图片
4 讨 论
椎体支架的概念于2002年被首次提出,其基于血管成形术支架的设计理念,通过椎体支架撑开复位压缩骨折的椎体,并联合骨水泥填充,实现恢复椎体高度和稳定性的目的[12-13]。赵鹏等[14]研究发现,经皮椎体支架内固定治疗OVCF,能够显著缓解腰背疼痛,增强椎体的强度和稳定性。椎体支架为金属材质,具有良好的支撑作用,术中撤出球囊后,能够维持椎体复位后的高度,避免由于“回弹效应”而导致的椎体高度下降,防止椎体二次塌陷[15-16]。Alexandru等[3]通过尸体标本试验发现,经皮椎体支架内固定恢复压缩骨折椎体形态的效果显著优于PKP。椎体支架在椎体内展开后,形成了网格包围的空腔,一方面形成的空腔能够使骨水泥弥散效果更好,另一方面网格能够有效阻挡骨水泥渗漏[6,17]。多项研究[18-20]表明,经皮椎体支架内固定治疗OVCF与PKP比较,骨水泥渗漏发生率更低。此外,由于经皮椎体支架内固定是基于PKP发展而来的,操作方法与常规PKP无显著差异,临床医师可快速掌握。然而,该技术仍存在一些不足:①椎体支架的尺寸固定,对于椎弓根过细的患者采用该手术方法可能会导致椎弓根损伤;②套管针直径较粗,需在全身麻醉或局部麻醉联合基础麻醉下进行穿刺;③椎体支架撑开过程中存在损伤椎体终板导致再骨折发生的可能。因此,临床上采用经皮椎体支架治疗OVCF,术前需准确测量患者椎弓根直径,确定大小合适的椎体支架[14]。此外,对于金属支架的置入是否影响骨代谢以及可能导致的椎体二次骨折等并发症的发生情况,尚需开展大样本、长期随访的临床试验进一步探究[21-22]。
本研究结果表明,经皮椎体支架内固定治疗OVCF,与PKP相比,二者在骨水泥注入量、术中出血量、手术时间及恢复椎体功能方面相当,但前者更有利于缓解胸腰椎疼痛、恢复椎体正常形态,且安全性高。
