电针治疗胃癌术后顽固性呃逆的临床观察*
2022-11-09王琛琛李嘉惠秦乐章
王琛琛,章 慧,谢 威,张 琳,李嘉惠,秦乐章
(1.湖南中医药大学,湖南 长沙 410208;2.中南大学湘雅医学院附属肿瘤医院,湖南 长沙 410013;3.美国加州大学,美国 洛杉矶 90007)
呃逆是胃癌术后常见并发症之一,多为一过性。症状持续不缓解,持续时间超过48 h的呃逆则被定义为顽固性呃逆(intractable hiccup,IH)[1]。术后频繁呃逆会导致患者伤口愈合障碍,增加患者痛苦,进而加重患者心理负担,易产生焦虑抑郁情绪。目前临床上多采用药物治疗,但药物治疗仅仅部分有效,且不良反应多,病情容易反复。电针是近年来在传统针刺基础上改进的新兴治疗方式,可增加局部组织血液循环,加大对腧穴的刺激量,在治疗呃逆方面效果显著[2]。笔者选取我院收治的胃癌术后并发顽固性呃逆的患者,通过比较电针治疗与常规药物治疗的临床效果,进而探讨电针对胃癌术后顽固性呃逆的临床应用价值。现报告如下。
1 资料与方法
1.1 诊断标准
1.1.1 中医诊断标准 参考《中医内科学》[3]及《中医病证诊断疗效标准》[4]制定。诊断标准:气逆上冲、喉间呃呃连声,声短而频,令人不能自止为主症;常伴有胸膈痞闷、胃脘灼热嘈杂,嗳气,情绪不安等症。
1.1.2 西医诊断标准 参考《国际抗癌联盟及美国肿瘤联合会胃癌TNM分期系统(第8版)简介及解读》[5]拟定。术后病理证实为胃癌;参考《最新消化系统疾病临床诊断治疗实用技术手册》[6]中关于IH的诊断标准:呃逆不止,持续时间超过48 h,呃声高低不一,严重者呃声频发,昼夜不停。
1.2 纳入标准 经术后病理诊断为胃癌,术后并发顽固性呃逆;18~70岁,卡氏评分≥70分;无针刺治疗禁忌证、无对照组药物过敏史;知情同意参与本研究;门诊或住院资料完整,可配合随访观察,具有固定联络方式可接受回访者。
1.3 排除标准 不符合上述纳入标准者;存在出血倾向及患严重感染性、过敏性皮肤病等禁止针刺者;合并血液系统疾病、肾功能障碍、呼吸及心脑血管疾病的患者;有精神疾病、癫痫病史或者认知障碍等不能配合者;治疗依从性差者。
1.4 剔除标准 试验过程中出现严重不良反应,如晕针、过敏等;病情急剧恶化需采取紧急处理措施或因病情需要中止治疗或转做其他治疗;未完成疗程或相应量表未能完成无法判断疗效。
1.5 研究对象 本研究通过了湖南省肿瘤医院伦理委员会审核(伦理审批号:2022年科研快审【21】号)。选取2020年6月至2021年2月就诊于湖南省肿瘤医院、符合上述标准的胃癌术后顽固性呃逆患者80例,随机分成治疗组与对照组,各40例。
1.6 治疗方法
1.6.1 对照组 采用盐酸甲氧氯普胺注射液(1 mL∶10 mg,遂成药业)肌内注射,1次/d,1个疗程为7 d,最长治疗2个疗程。如患者治疗过程中呃逆消失,则继续行2 d巩固治疗,如未出现呃逆症状则不再治疗,疗效评定为有效。
1.6.2 治疗组 电针针刺双侧足三里、膈俞、内关。穴位定位参考《针灸学》[7]。常规消毒后采用0.30 mm×40 mm针灸针(苏州医疗用品厂)针刺,接电子针疗仪(华佗牌SDZ-Ⅳ型苏州医疗用品厂有限公司)。波形采用连续波,频率2 Hz,逐渐增加刺激强度,以患者耐受为宜,留针20 min。1次/d,每周治疗7次,最长治疗2周。如患者治疗过程中呃逆消失,则继续行2 d巩固治疗,如未出现呃逆症状则不再治疗,疗效评定为有效。
1.7 疗效标准 参考《中药新药临床研究指导原则(试行)》[8]中的呃逆症状疗效评分表:0次/d计0分;呃逆≤5次/h且患者能耐受,不影响患者进食者计3分;6~10次/h或≤5次/h但患者难以耐受,影响进食者计6分;>10次/h或≤10次/h,但不能进食或呃逆时伴胃食管反流者计9分。以每小时最高呃逆频率计算。疗程结束后,参考《临床疾病诊断依据治愈好转标准》[9]中的疗效评定标准。显效:症状评分减少6分以上或呃逆消失,治疗后2周无复发;有效:症状评分减少3分以上或呃逆持续时间及发作次数明显减少,或治疗后2周内偶有复发;无效为呃逆持续时间及发作次数均无明显改善。治疗总有效率=[(显效例数+有效例数)/总例数]×100.00%。
1.8 观察指标(1)呃逆频率:以平均每天每小时呃逆最多次数计算。(2)起效时间:起效时间以h为计量单位。以患者开始接受治疗,到呃逆发作次数明显减少,或间隔时间明显延长的时间段作为起效时间。(3)呃逆症状评分:参考《中药新药临床研究指导原则(试行)》[8]中的呃逆症状疗效评分表。(4)治疗总有效率。(5)生活质量情况:参考王氏评分表[10]进行评分(见表1),综合评估患者生活质量。王氏评分表根据患者精神、食欲、睡眠状态进行评分,较常应用于呃逆及肿瘤患者生活质量评分当中。

表1 王氏评分表
1.9 安全性评价 治疗期间密切观察患者针刺穴位周围有无血肿、有无心慌胸闷出汗、有无气胸、有无呕吐等不良事件。
1.10 统计学方法 采用SPSS 25.0统计软件处理。计量资料用“均数±标准差”()表示,两组比较若数据符合方差齐性采用t检验,若不符合方差齐性采用秩和检验。计数资料比较采用χ2检验或校正χ2检验,等级资料比较采用秩和检验。P<0.05为差异有统计学意义。
2 结果
2.1 基线资料 两组患者基线资料比较,差异均无统计学意义(P>0.05),具有可比性。(见表2)

表2 两组患者基线资料比较
2.2 两组患者治疗前后顽固性呃逆频率比较 治疗前两组患者顽固性呃逆频率比较,差异无统计学意义(P>0.05),具有可比性。治疗后两组患者顽固性呃逆频率均较前明显降低(P<0.05),且治疗组降低更明显(P<0.05)。(见表3)
表3 两组患者治疗前后顽固性呃逆频率比较(,次/h)

表3 两组患者治疗前后顽固性呃逆频率比较(,次/h)
2.3 两组患者顽固性呃逆起效时间比较 治疗组顽固性呃逆起效时间短于对照组,差异有统计学意义(P<0.05)。(见表4)
表4 两组患者顽固性呃逆起效时间比较(,h)

表4 两组患者顽固性呃逆起效时间比较(,h)
2.4 两组患者治疗前后顽固性呃逆症状评分比较 治疗前两组患者顽固性呃逆症状评分比较,差异无统计学意义(P>0.05),具有可比性。治疗后两组患者顽固性呃逆症状评分均低于治疗前,且治疗组显著低于对照组(P<0.05)。(见表5)
表5 两组患者治疗前后顽固性呃逆症状评分比较(,分)
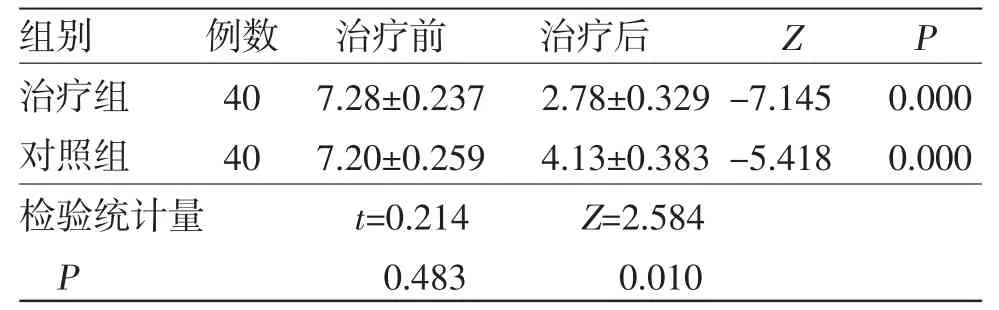
表5 两组患者治疗前后顽固性呃逆症状评分比较(,分)
2.5 两组患者疗效比较 治疗组总有效率为92.50%(37/40),优于对照组的72.50%(29/40),差异有统计学意义(P<0.05)。(见表6)

表6 两组患者疗效比较(例)
2.6 两组患者治疗前后生活质量评分比较 两组患者治疗前生活质量评分比较,差异均无统计学意义(P>0.05),具有可比性。治疗后两组患者精神状态评分、食欲状态评分和睡眠状态评分均升高,且治疗组高于对照组(P<0.05)。(见表7)
表7 两组患者治疗前后生活质量评分比较(,分)

表7 两组患者治疗前后生活质量评分比较(,分)
2.7 治疗安全性 对照组治疗过程中出现1例嗜睡、4例便秘、2例疲乏、3例食欲不振、1例头晕,不良反应发生率为27.50%(11/40);而治疗组治疗期间未见不良反应。两组不良反应发生率比较,治疗组低于对照组,差异有统计学意义(P<0.05)。
3 讨论
呃逆,俗称打嗝,是由于膈肌和相关肌肉群突发不自主的痉挛性收缩所引起[11]。而IH被定义为持续>48 h的呃逆。本病为神经反射活动,受到延髓呼吸中枢的控制,其反射弧向心路径为膈神经、迷走神经及第6~12胸交感神经向心纤维,中枢为第3~5颈髓膈神经、呼吸中枢、延髓网状结构与下视丘间互相作用。离心路径为声门、膈神经及呼吸辅助肌的离心纤维[12-16]。
胃癌术后常诱发IH,其原因主要为胃肠胀气。术后残胃排空障碍、过早拔除胃管等,均可刺激膈神经及迷走神经,进而刺激膈肌诱发本病[17]。此外留置管因素[18]、电解质紊乱、患者术后心理状态等[19]也可引发IH。因此分析本病的根本原因及仔细观察患者临床表现才是治疗本病的关键所在[20]。目前西医针对胃癌术后IH的治疗主要包括行为干预、神经阻滞疗法、体外膈肌起搏器治疗、西药治疗等。
中医学认为IH指胃气上逆动膈,气逆上冲,以喉间呃呃连声、声短而频、不能自止为主要表现的病证。《礼记》中最早记载“哕”一字[21],写道:“在父母……进退周旋……不敢哕噫。”IH病位在膈,病变关键脏腑为胃,并与肺、肝、肾息息相关[22]。主要病机为胃失和降,胃气上逆。本研究纳入的胃癌术后并发IH的患者,往往全身属虚,局部属实,病机虚实夹杂。实者大多由于手术损伤胃络,致胃气上逆,气机升降失调,气血瘀滞所导致;虚者则由于术后或肿瘤所致正气亏虚,耗伤胃阴,损伤中气,致胃失和降,胃气上逆动膈所引发。治疗应以其病因病机为根本,以和胃降逆、疏利三焦为治法[23]。治疗方式包括针灸、中药内服、中药外敷、穴位注射、中西医结合综合治疗等[24]。
本研究采用电针治疗,可加强局部组织的血液循环,加大腧穴刺激量,更有效地解除膈肌痉挛[25],提高针刺对胃癌术后IH的治疗疗效。本研究采用盐酸甲氧氯普胺作为对照药物,其作为一种多巴胺受体拮抗剂,可增强上消化道动力,有效消除或改善胃癌术后引起的IH,较常应用于临床。但其同时存在便秘、昏睡、烦躁等不良反应,长期大量使用不良反应可加重。本研究结果发现,治疗组在降低顽固性呃逆频率和呃逆评分、改善患者生活质量情况、缩短治疗呃逆起效时间、提高治疗有效率、降低不良反应等方面均优于对照组。胃癌术后IH患者,因术后伤及胃络,外邪直中脏腑,致脾胃中焦气机升降失常,外加术后耗伤中气,正气亏虚,邪气实而正气虚。足三里为足阳明胃经合穴、六腑下合穴,“四总穴”之一,既有和胃降逆平呃之功,又具补益脾胃中焦气血之效。《灵枢·邪气脏腑病形》曰:“合治内府”,提示足三里善调胃肠气机,主治胃肠疾病。膈俞穴位于人体的横膈膜处,统治膈膜之病,为治疗呃逆之要穴。其作为八会穴之“血会”,可疏泄膈间上逆之气,也可补血行血,宽胸降逆。现代医学研究提示[26],因其皮下有椎旁交感神经节的神经纤维,针刺膈俞穴可有效抑制交感神经兴奋,从而解除膈肌痉挛。内关穴善调脾胃气机升降失常,具有宽胸理气、平冲降逆等功效,为治疗呃逆常用经验穴。本研究以胃癌术后IH病因病机及病理特点为基础,选取以上三穴合用,和胃降逆、通调腑气,使胃气畅调,呃逆自止,达到标本兼治的效果,同时加以电针增强其疗效,可更好地降低呃逆频率,提高其有效率,有利于提高患者生活质量。
综上所述,电针治疗可有效缓解胃癌术后顽固性呃逆患者的临床症状,降低顽固性呃逆频率和呃逆评分,提高治疗有效率及患者的生活质量,且起效快、安全性高、不良反应少。由于本研究时间短,且投入人力资源有限,未能进行中医辨证分型。在今后的研究中,应根据辨证分型,给予更加细化、精准的治疗方案,并对其治疗机理深入研究,促进针刺在本病中的应用。
