不同血肿清除术治疗高血压性脑出血的效果分析
2022-11-03王粉婵陈俊伊
王粉婵 陈俊伊
(河南省洛阳市嵩县人民医院神经外科 嵩县 471400)
近年来,人口老龄化加剧,以高血压为代表的慢性疾病患病率不断上升,对我国人民生命健康产生威胁[1]。受高血压长期影响,脑部小动脉会出现粥样硬化,使血管壁脆性增加,导致纤维素性坏死,形成粟粒状动脉瘤,一旦血压突然升高,导致颅内压增高,引起血管破裂出血。高血压性脑出血(HICH)是较为常见的神经外科疾病,好发于基底节、脑室等部位,常见于中老年人群,其病死率及病残率居高不下[2]。目前,临床上对HICH的病理机制研究不断深入,认为早期手术清除血肿有利于缓解继发性损伤,对神经功能具有改善作用,但是手术方式的选择仍有争议。临床上对HICH颅内血肿出血量超过30 ml的多采用微创血肿清除术,包括神经内镜颅内血肿清除术(NEIHE)和软通道血肿穿刺引流术(SCPD),具有创伤小、恢复快等特点[3]。本研究旨在比较NEIHE和SCPD治疗高血压性脑出血患者的效果。现报道如下:
1 资料与方法
1.1 一般资料 选取2020年3月至2021年12月于医院进行外科手术治疗的HICH患者76例为研究对象,根据手术方式不同分为观察组(行神经内镜颅内血肿清除术)37例和对照组(行软通道血肿穿刺引流术)39例。观察组男22例,女15例;年龄48~74岁,平均年龄(60.87±3.27)岁;血肿量34~78 ml,平均(57.42±2.87)ml;格拉斯哥昏迷(GCS)[4]评分5~11分,平均(7.49±1.58)分;脑室出血8例,脑叶出血7例,基底出血15例,丘脑出血7例。对照组男23例,女16例;年龄47~75岁,平均年龄(61.58±2.56)岁;血肿量33~80 ml,平均(56.85±3.65)ml;GCS评分6~12分,平均(8.24±1.34)分;脑室出血9例,脑叶出血7例,基底出血17例,丘脑出血6例。两组患者基线资料比较无显著性差异(P>0.05)。本研究已获得医院医学伦理委员会批准(伦理批号:2022082601)。纳入标准:符合相关诊断标准[5],并经CT、MRI等影像学检查确诊为高血压性脑出血;入院时存在不同程度的意识障碍;有明确的高血压病史,因血压升高至脑出血;患者及家属签署知情同意书。排除标准:脑干出血者;因血管畸形、创伤等疾病所导致出现的脑出血病症者;凝血功能障碍者。
1.2 治疗方法 两组患者均给予营养神经、吸氧、降颅内压以及抗感染等常规治疗。
1.2.1 对照组 采取SCPD治疗:通过头颅CT测定血肿中心的坐标值、穿刺角度、深度,确定穿刺靶点;术前对患者进行局部麻醉,将手术部位切开约3 mm,将硬脑膜用穿刺针刺破后,利用引流管在定位好的血肿穿刺靶点进行穿刺,同时连接体外引流管(直径4 mm),头皮切开紧密缝合,固定引流管,用5 ml注射器缓慢抽吸,首次清除血肿量超过总量20%即可,一旦抽到新鲜血液,立即使用生理盐水冲洗血肿腔,接通引流瓶和三通阀,将2~4 U尿激酶混合生理盐水,利用三通阀将剩余血块冲净,夹闭引流管2~4 h进行引流处理。复查头颅CT,查看血肿清除情况,若患者引流管内无新鲜血液流出,可将引流管拔除。
1.2.2 观察组 采取NEIHE治疗:对患者进行全身麻醉,通过CT检查确定穿刺点,于血肿量最大且无重要血管层面作一长3~4 cm的切口,在离血肿中心较近的颅骨内板钻孔,“十字”形切开硬膜,利用电凝逐层切开局部脑组织,然后按CT显示将穿刺套管缓慢置入血管腔,置入成功后将外套管作为内镜通道,临床手术医师在神经内镜指导下利用吸引管、碎吸器彻底清除颅内血肿,并利用电凝止血,确认无出血后,使用纱布填充血肿腔,于血肿腔外留置引流管,退出外穿刺套管,缝合切口,手术完成。
1.3 观察指标(1)手术情况:比较两组手术时长、术中出血量、术后48 h血肿清除率以及术后1个月的并发症情况。(2)实验室指标:比较两组术前、术后1个月血清神经元特异性烯醇化酶(NSE)、脑源性神经营养因子(BDNF)、肿瘤坏死因子α(TNF-α)水平。抽取患者空腹静脉血5 ml,离心(3 000 r/min,10 min)分离血清,采用酶联免疫吸附法进行检测,试剂盒购于武汉默沙克生物科技有限公司。(3)神经功能和日常生活能力:比较两组患者术前、术后1个月脑卒中神经功能缺损评分表(CSS)和日常生活活动能力量表(ADL)评分。CSS总分为45分,分数越高说明神经功能缺损严重;ADL总分100分,分数与日常生活能力呈正比[6]。(4)预后情况:依据格拉斯哥预后(GOS)[7]量表进行分级评估。Ⅰ级,<5分,死亡;Ⅱ级,5~8分,处于深昏迷;Ⅲ级,9~11分,患者意识清晰,不能自理;Ⅳ级,12~14分,意识清晰,轻度残疾,生活可自理,可进行简单工作;Ⅴ级,15分,康复情况良好,生活、工作可正常进行。治疗优良率=(Ⅳ级例数+Ⅴ级例数)/总例数×100%。
1.4 统计学分析 采用Epi-data建立数据库、SPSS23.0软件处理数据,计量资料用(±s)表示,行t检验,计数资料率用%表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组神经功能和日常生活能力评分比较 术前,两组患者神经功能及日常生活能力比较无显著差异(P>0.05);术后1个月观察组CSS评分低于对照组,ADL评分情况高于对照组,具有显著差异(P<0.05)。见表1。
表1 两组神经功能和日常生活能力评分比较(分,±s)
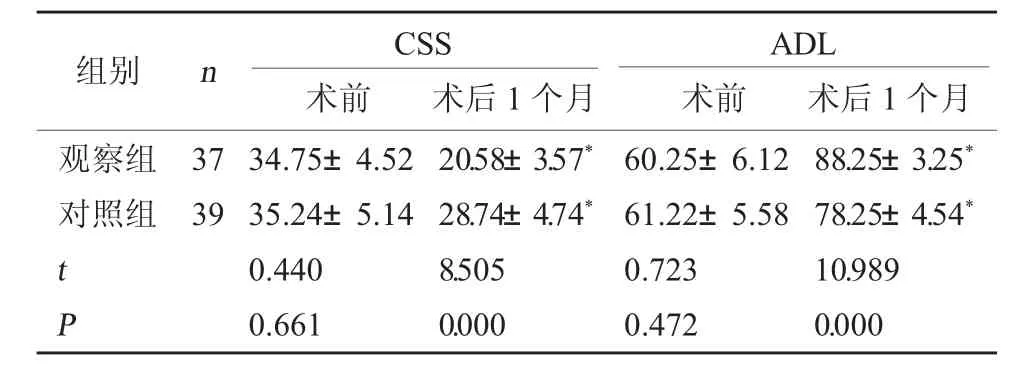
表1 两组神经功能和日常生活能力评分比较(分,±s)
注:与同组手术前比,*P<0.05。
ADL术前 术后1个月观察组对照组组别 n CSS术前 术后1个月37 39 t P 34.75±4.52 35.24±5.14 0.440 0.661 20.58±3.57*28.74±4.74*8.505 0.000 60.25±6.12 61.22±5.58 0.723 0.472 88.25±3.25*78.25±4.54*10.989 0.000
2.2 两组手术情况及术后并发症比较 与对照组比较,观察组手术时间较长,但术中出血量更少,血肿清除率更高,术后总并发症发生率更低(P<0.05)。见表2。
表2 两组手术情况及术后并发症比较(±s)
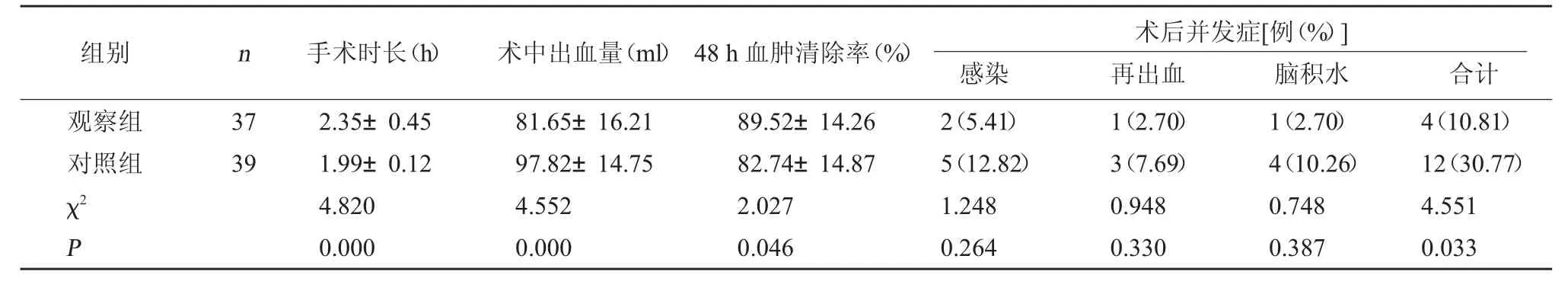
表2 两组手术情况及术后并发症比较(±s)
组别 n 手术时长(h) 术中出血量(ml)48 h血肿清除率(%) 术后并发症[例(%)]感染 再出血 脑积水 合计观察组对照组χ2 P 37 39 2.35±0.45 1.99±0.12 4.820 0.000 81.65±16.21 97.82±14.75 4.552 0.000 89.52±14.26 82.74±14.87 2.027 0.046 2(5.41)5(12.82)1.248 0.264 1(2.70)3(7.69)0.948 0.330 1(2.70)4(10.26)0.748 0.387 4(10.81)12(30.77)4.551 0.033
2.3 两组血清NSE、BDNF、TNF-α水平比较 术前,两组血清指标比较无显著性差异(P>0.05);同组手术前后比较,术后血清NSE、TNF-α水平均明显低于术前,BDNF水平高于术前(P<0.05);与对照组术后比较,观察组术后血清NSE、TNF-α水平 显著降低,BDNF水平有所升高(P<0.05)。见表3。
表3 两组血清NSE、BDNF、TNF-α水平比较(±s)

表3 两组血清NSE、BDNF、TNF-α水平比较(±s)
注:与同组手术前比,*P<0.05。
TNF-α(pg/ml)术前 术后1个月观察组对照组组别 n NSE(g/L)术前 术后1个月BDNF(ng/ml)术前 术后1个月37 39 t P 27.54±5.74 26.85±6.87 0.474 0.637 11.26±3.25*15.49±4.16*4.921 0.000 1.96±0.52 2.07±0.41 1.027 0.308 3.89±1.75*2.72±1.68*2.974 0.004 62.45±3.45 63.18±3.72 0.886 0.379 29.26±3.24*39.15±3.55*12.664 0.018
2.4 两组患者预后情况比较 观察组治疗优良率高 于对照组(P<0.05)。见表4。

表4 两组患者预后情况比较[例(%)]
3 讨论
HICH具有起病急、病死率高等特点,血压持续升高,会导致血管破裂出血[8],血液渗入血管周围,进一步导致血肿形成,压迫脑血管及神经组织,引起多器官功能损伤,最终导致患者残疾,甚至死亡[9]。
研究发现,出血造成的神经纤维断裂不可恢复,早期解除血肿压迫对患者预后至关重要。临床上外科手术是比较理想的治疗手段,可早期清除血肿,缓解颅内压,改善神经功能[10]。微创血肿清除术相比于传统手术,具有创伤小、恢复快等特点,尤其是在清除深部血肿及大脑功能区血肿时,可有效减轻脑组织损伤[11]。文献表明,微创手术虽然无法一次性清除全部血肿,但随着多次液化疗法,可有效提高血肿清除率[12]。NEIHE可通过内镜观察微小神经结构,充分暴露血肿深层结构,最大限度地清除颅内血肿。SCPD的特点在于利用CT可准确定位,在此基础上进行血肿穿刺引流,适用于脑功能区血肿[13]。
本研究结果显示,观察组手术时间比对照组长,可能与NEIHE较SCPD手术复杂有关;但观察组术中出血量、48 h血肿清除率以及术后并发症情况均优于对照组(P<0.05),提示NEIHE手术治疗可减少术中出血量,血肿清除率较高,并发症少。究其原因:利用NEIHE手术方式,可在手术进行时及时发现活动性出血部位,并利用电凝等措施进行有效止血,减少术中出血量,同时对血肿部位边冲洗边吸引,保持术野清晰,维持稳定的颅内压,将血肿、沉淀物等冲洗干净;在直视下留置引流管,可极大程度地减轻因盲目留置引流管所导致的脑血管及组织损伤,减少术后并发症的发生。马世江等[14]研究显示,SCPD在减轻脑组织损伤相较于传统手术具有一定优势,但该手术视野及操作空间狭小,对临床医生操作技术要求较高,存在穿刺损伤风险,且在处理活动性出血方面效果局限。
此外,本研究结果发现观察组血清NSE、TNF-α水平显著降低,BDNF水平有所升高(P<0.05),观察组CSS、ADL及GOS评分均优于对照组(P<0.05)。表明NEIHE相较于SCPD,可有效抑制患者机体炎症反应,提高血肿清除率,修复神经损伤,提高患者日常生活能力,改善预后。NSE反应神经功能损伤情况,其数值升高表示患者神经功能严重缺损;BDNF在促进神经细胞再生有主导作用;TNF-α代表机体炎症状态,其数值水平越高,炎症反应越重,不利于疾病预后[15~16]。NEIHE可加快血肿清除速度,明确区分手术界限,提高血肿清除率,有效抑制炎症介质释放,最大限度地保护脑组织功能,修复神经损伤,促进患者神经功能恢复。
综上所述,相较于SCPD,NEIHE治疗高血压性脑出血虽手术方式复杂,但血肿清除率高,术中出血量少,有利于患者神经功能恢复,抑制机体炎症反应,减少并发症的发生,改善患者预后。
