鼻内窥镜手术及经鼻外径路手术治疗眼眶内壁骨折的治疗效果
2022-10-29吴海娟
张 贺 吴海娟 孙 笑
(1辽宁省沈阳爱尔眼科医院,辽宁 沈阳 110000;2辽宁省沈阳康平爱尔眼视光医院白内障科)
在医学诊断上,将眼眶内壁分为上、下、内侧、外侧,其中眼眶内壁外侧主要由上颌骨额突及泪骨组成,内侧为筛骨眶板和蝶骨体构成,眶内壁最薄,最薄处仅为0.2-0.4mm[1]。因此,在治疗时需要临床医生对患者眼眶内壁骨折范围进行判断,一般主要判断患者骨折为独立性骨折还是鼻窦性的大范围骨折,若患者眼眶为独立性骨折,该骨折手术难度相对较低,手术操作相对简单,但若患者手术为范围性的骨折,需要临床医生对患者骨折范围进行判断,需要患者立即入住手术治疗;此外,由于范围性的骨折病情严重,患者在受伤后伴随眶内容嵌顿,眼外肌脱位,导致患者出现复视、眼球内陷,这对患者的生活质量以及心理均会产生较大的不良反应[2]。目前,针对眼眶内壁骨折患者最常见的手术方法为鼻内窥镜手术及经鼻外径路手术,不同手术方式各有其优点。前者的优点为:不会对患者面部造成明显的伤口,手术创伤较低,在手术中视野清晰,可相对直观地了解患者骨折部位以及骨折情况,同时能够相对准确地将需要修复的材料插入骨膜下,手术后复查方便[3]。而后者具有视野开阔,方便临床医生操作等优点。本研究通过分组对比的方式对眼眶内壁骨折患者实施鼻内窥镜手术及经鼻外径路手术治疗,为寻找治疗眼眶内壁骨折手术方案,报告如下。
临床资料
1 一般资料:选取我院2019年3月-2020年3月收治的眼眶内壁骨折患者30例,采用随机数字表法将患者分为观察组和对照组,各15例。其中观察组患者男性8例,女性7例;平均年龄为(28.42±4.69)岁;右眼受伤8例,左眼受伤7例;发病治疗时间为2周-3年,平均治疗时间为(16.86±4.97)个月;受伤类型:线状骨折1例、稳定性骨折2例、眼眶内眼神经损伤8例、眼球内陷4例。对照组患者男性9例,女性6例;年龄7-61岁,平均年龄为(29.01±4.32)岁;受伤右眼10例,左眼5例;病发治疗时间为3周-3年,平均治疗时间为(16.97±4.64)个月;受伤类型:线状骨折2例、稳定性骨折4例、眼眶内眼神经损伤6例、眼球内陷3例。30例患者均有眼部由外力作用而导致不同程度的挫伤,例如运动、跌倒、车祸等。还需防止不同的并发症,如并发眼损伤、瞳孔缘撕裂、视网膜病变等,均需进行螺旋CT扫描检查。手术后的康复问题(如:目光凹陷、眼眶塌陷、软组织嵌顿等)需要注意检查。本研究经过本院医学伦理委员会批准同意,比较2组患者一般资料,差异不具有统计学意义(P>0.05)。
2 方法:(1)术前相关检查。眶内壁骨折主要表现为水平复视,严重眶壁骨折引起的眼动障碍,眼球外展或翻转时,眼球不能越过中线。伴有鼻出血、鼻骨骨折、皮下气肿等,甚至合并其他眶周器官损伤或畸形、眶周皮下瘀斑等。眼位检查可发现眼动障碍;肌肉牵引试验:可区分复视是内直肌嵌顿所致还是外直肌麻痹所致,方法为双眼表面麻醉,患者仰卧平视,如果怀疑内直肌损伤,夹紧内直肌的制动块,使眼球被动地左右旋转。正常情况下,眼球从左向右自由旋转,没有阻力和限制。如果眼球左右旋转受限且存在阻力,则为阳性,表明内旋肌受累。通常应双侧对照检查。CT图像扫描显示,2组眼眶壁骨折的位置、程度和范围,进行眼眶组织埋植。眶区扫描应注意以下几个方面:①扫描范围应包括整个头骨和面部;②投影至少2个方向(轴向和冠状),必要时增加矢状位;③扫描间隔应为2分钟;④有条件应进行CT三维重建,以立体观察骨折。注意CT扫描是否有复杂的颅底骨折和脑脊液。(2)观察组实施鼻内窥镜手术。协助患者取合适体位后,对患者进行局部麻醉。在本次手术中需要用到鼻内窥镜微创医疗检查器械,使用鼻内窥镜的良好照明,进入到需要检查的部位,借助电子镜头所携带的影像系统将病变结果完整呈现到电脑显示屏上,尽可能不伤害到正常的结构。具体手术方法如下:放置眼睑开启器,用平衡盐溶液冲洗结膜囊,并在结膜下注入0.5ml 0.5%利多卡因注射液,以角巩膜缘9点为中心,穹窿结膜为基底,做90°。梯形结膜瓣用于显露巩膜,用斜视钩钩出内直肌,放入4号线备用,或用针缝合内直肌备用,用于拉动内直肌,协助眶内内容物复位。取1%丁卡因20ml,加入3.5 ml 1%肾上腺素注射液浸泡棉片,逐层置于患者鼻道和鼻中隔表面,每5分钟更换1次,共放置3次。1%利多卡因注射用于钩突前、中、尾部黏膜下浸润麻醉,钩突中、尾部切除暴露筛泡,筛窦钳咬开筛窦囊泡下部的筛窦囊泡。传统方法是从前向后打开筛窦。可见筛窦破裂,窦腔内有陈旧性积血,在内窥镜下,仔细检查眼眶墙纸模板、嵌入眼眶的眼眶组织和内直肌的破损情况。同时牵引内直肌,观察植入组织是否向眶内移动。沿嵌入眼眶组织的圆周钝性分离,将嵌入眼眶组织返回眼眶,用1分钟厚的硅胶板或自体骨修复孔,并沿孔的圆周将硅胶板压入眼眶。充分止血后,用庆大霉素明胶海绵和碘仿纱布填塞鼻腔。取出内直肌缝线,缝合结膜瓣。术后在患眼上涂抹红霉素眼膏,嘱患者卧床3-5天,保持半卧位1周。术后禁止用力擤鼻,并在日常生活中保持大便通畅。使用大剂量肾上腺皮质激素并逐渐减少,使用神经营养药物、能量混合物和抗生素。经鼻手术后,通常在术后2-4周取出填充在鼻腔内的碘仿纱布。1个月后,筛窦明胶海绵可自行排出或在鼻内窥镜下清洗。注意清洁鼻腔,防止粘连。术后行眼球训练:指导患者取仰卧位,将1个彩球挂在离面部1.5cm高的地方,让患者用双眼看着摆动的球,对眶壁骨折患者进行水平摆动训练。每天训练3-5次,每次5-10分钟,摆动频率40-60次/min。密切关注患者眼睛状况,主要包括瞳孔大小、直接和间接光反射和视力。对每位患者至少随访3个月以上。(3)对照组实施经鼻外径路手术。根据眼眶内壁的上、下、内侧、外侧受伤范围来区分,决定患者进行全麻或者局麻。将内眦角皮肤弓形切割至骨膜深度,被动分离并暴露眼眶纸模板,打开筛窦室,将埋入筛窦室的眼眶组织复位至眶内,并用硅胶板修复孔。经鼻外径路手术创口大,用硅胶板材料修复骨折空洞,注意大脑前动脉、前交通动脉、眼神经、淋巴管等。经鼻外径路手术会造成面部创口、创伤大、操作性强、较鼻内窥镜手术难度高、手术的有效率较鼻内窥镜手术高等特点,可能会对患者术后的康复治疗和生活质量有影响。术后检查是否有严重并发症发生以及询问术后反应如何,心理辅导患者积极进行眼外肌恢复功能训练,治愈出院后,术后随访3个月,定期检查视力、眼眶内壁情况、是否发生移位、有无排斥反应。(4)术后护理方法:通过鼻腔治疗眼眶内壁骨折的患者,因创口暂时无法愈合,会出现疼痛,需要在术后24小时内使用冰袋辅助缓解,护理人员注意病房内的温度和湿度,过冷过热都会使病人出现不适,影响术后愈合[3]。
3 观察指标:比较2组不同的手术方式对患者临床疗效、术中相关指标(术中出血量、手术时间)、术后疼痛情况。(1)2组患者临床疗效比较:术后对患者进行随访,根据患者不同的情况,将其分为治愈:患者经过治疗后眼位无偏斜、复视消失或功能性眼位无复规;好转:复视改善,但仍有部分复视残留;无效:未达到上述标准。总有效率=(治愈+好转)/总例数×100.0%。(2)术中相关指标:主要包括术中出血量、手术时间2个观察指标,在所有患者手术结束后,专人统计2组患者术中出血量、手术时间。(3)术后疼痛情况:采用视觉模拟评分法对患者手术前、术后1天以及术后3天疼痛情况进行评估,0分表示患者未存在疼痛,10分表示患者存在最大程度疼痛,分值越高表示患者疼痛情况越重。
4 统计学方法:采用SPSS 19.0软件对数据结果进行统计学分析。计量资料用(±s)表示,组间比较采用t检验;计数资料用(n,%)表示,组间比较采用x2检验,以P<0.05为差异有统计学意义。
5 结果
5.1 2组患者临床疗效比较:观察组手术临床疗效为93.34%(14/15),优于对照组的60.0%(9/15)(P<0.05)。见表1。
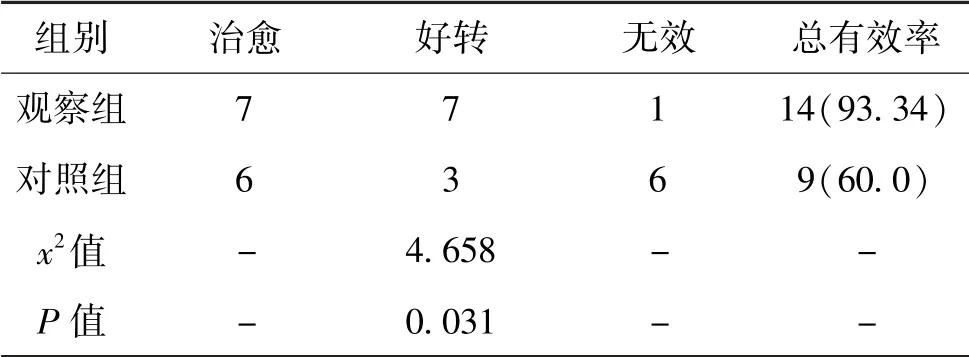
表1 2组患者临床疗效比较(n,%,n=15)
5.2 2组患者术中相关指标比较:观察组术中出血量以及手术时间均低于对照组,差异具有统计学意义(P<0.05)。见表2。
表2 2组患者术中相关指标比较(±s,n=15)

表2 2组患者术中相关指标比较(±s,n=15)
组别 术中出血量(ml) 手术时间(min)观察组 98.63±12.76 22.96±5.16对照组 126.89±14.85 39.42±7.96 t值 5.590 6.762 P值 <0.05 <0.05
5.3 2组患者术后疼痛情况比较:术前,2组患者疼痛情况比较无差异,术后1天、3天观察组疼痛评分明显低于对照组(P<0.05)。见表3。
表3 2组患者术后疼痛情况比较(±s,分,n=15)
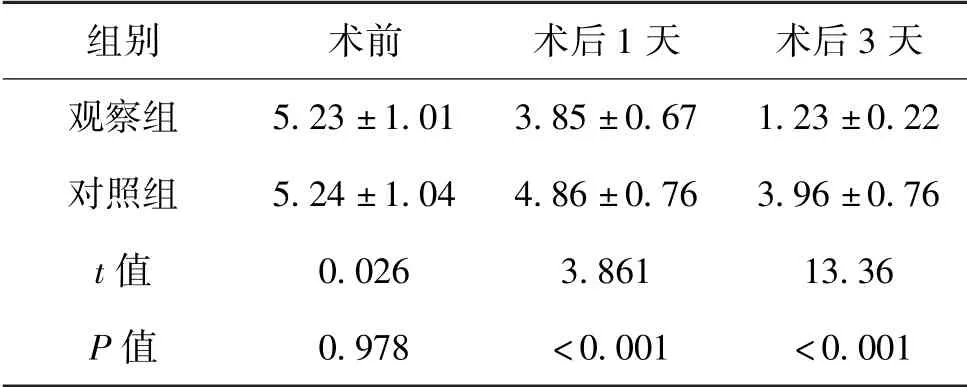
表3 2组患者术后疼痛情况比较(±s,分,n=15)
组别 术前 术后1天 术后3天观察组 5.23±1.01 3.85±0.67 1.23±0.22对照组 5.24±1.04 4.86±0.76 3.96±0.76 t值 0.026 3.861 13.36 P值 0.978 <0.001 <0.001
讨 论
眼眶内壁因薄弱常会出现骨折现象,眼眶内壁骨折在医学诊断上属于爆炸性骨折,一般不会发生严重的不良反应和并发症。目前,临床上针对眶内壁骨折手术指征及时间还存在较大的争议,有研究认为,患者外伤后可先给予保守治疗,观察2-3周;若在第3周患者视力恢复不改善,眼球运动受限,牵拉实验呈阳性时,应对患者采取积极的手术治疗[4]。但也有研究表示,眼眶内壁骨折会影响视力、视内压以及视外肌等,患者还是需要积极及时入院手术治疗,对于手术后可能会发生的眼眶塌陷、斜视及眼球内陷等,不仅会影响患者的容貌,而且还可能会对患者的生活质量造成影响,因此应选择正规医院治疗[5]。早期手术可避免眼眶容积扩大、眼眶脂肪等软组织脱垂、炎症、血肿等引起的脂肪坏死和嵌顿性肌纤维化,使眼球处于卡压状态。
传统的经鼻外径路手术易损伤鼻腔组织,复发率高,手术效果不佳。在现阶段不能满足患者的临床需求。近年来,随着微创技术的不断发展与完善,鼻内镜手术被广泛应用于临床治疗。与传统手术相比,鼻内窥镜手术具有操作简单的优点,该手术可有效降低对患者周边组织造成损伤,对患者鼻腔及生理功能影响小,并发症发生率低,有利于患者尽快恢复健康。本研究分别在眼眶内壁骨折患者中应用鼻内窥镜手术及经鼻外径路手术治疗,研究结果显示:观察组手术临床疗效为93.34%(14/15),优于对照组的66.67%(10/15)(P<0.05)。提示鼻内窥镜手术具备更好的治疗效果,该研究结果与某学者研究结果一致,其通过分组对照的方式对2组患者进行干预,对照组实施经鼻外径手术,观察组实施鼻内窥镜手术,手术治疗后,其研究结果显示:观察组患者临床疗效明显优于对照组。分析其原因在于:鼻内窥镜手术具有创伤小,术中视野清晰,临床医生在手术治疗中可完全直视患者骨折部位,骨膜下修复材料插入准确,同时切除鼻窦病变,便于术后复查,单纯性眼眶内壁骨折尤其适用,因此观察组患者临床效果更佳。本研究结果还显示:观察组术中出血量以及手术时间均低于对照组,具有统计学意义(P<0.05)。提示:鼻内窥镜手术操作简单快速,对患者伤害较小。分析其原因在于:在上文中,我们可以看出眼眶内壁骨折患者进行眼眶内壁的检查后,有鼻内窥镜手术和经鼻外径路手术可选,对于鼻内窥镜手术来说,其实一种现代高科技手术器械手法,其与传统的手术方式相比,手术的视野更加清晰可视,减少了手术的风险,如造成脑脊液漏、对视神经和血管造成损伤及伤害眼眶等,对于手术的准确性和有效率来说大大提高,保证了原有结构的生理功能[6]。另外,与经鼻外径路手术相比,鼻内窥镜手术要求临床医生明视、细致、准确,术前打开筛窦,在明亮的视野下,筛前动脉、筛后动脉等大血管很少受损。术中只需切除一小部分硬纸板和筛窦,损伤小,对动眼神经无损伤。手术标记清晰,视野清晰,入路直接,术后治疗简单,避免了面部切口和新的眼眶损伤,面部无疤痕。鼻内窥镜鼻窦引流可长期避免筛窦囊肿和筛窦阻塞的形成。筛窦切除后,眶壁视野开阔,可准确判断眶壁骨折的范围和位置。可在眼眶纸板损伤部位放置支架,使眼眶组织稳定,防止术后再次落入眼眶壁损伤部位。眶外入路后眶壁骨折的治疗较无支架更为可靠。还可以确定眶壁骨折复位后支架的位置。术后处理和取出支架都很简单。术中出血少,手术入路短于经鼻外径路手术。而经鼻外径路手术虽可高效治疗眼眶内壁骨折,但对于患者术后康复影响较大,例如:会造成患者留有瘢痕[7]、眼眶塌陷、眼球凹陷等,对于患者来说,接受度较鼻内窥镜手术方案低。另外,本研究结果还显示:观察组患者术后1天、3天观察组疼痛评分明显低于对照组(P<0.05)。提示:鼻内窥镜手术可有效降低患者术后疼痛,分析其原因在于:经鼻外径路手术虽具有视野开阔,便于操作等优点,但该手术创伤较大,容易对患者面部造成瘢痕,另外由于该手术不仅去除了纸板前端的大部分硬骨,导致纸板失去重要的支撑点,可能会对患者的远期疗效产生不利的影响[8]。鼻内窥镜手术要求临床医生明视、细致、准确。关键是能够对患者骨折部位进行判断,骨折的纸板通常看起来像1个破碎的煮熟的鸡蛋皮,而且具备一定的弹性。在手术中注意筛窦去除的范围,尽量做到与骨折范围相同,避免了纸板失去过多支撑影响了远期疗效。此外,鼻内窥镜手术在手术中借助了鼻内窥镜微创医疗检查器械,使用鼻内窥镜的良好照明,进入到需要检查的部位,有效避免了对正常结构的伤害,降低了患者术后不必要的疼痛[9]。然而无论是鼻内窥镜手术还是经鼻外径路手术对于鼻腔都有一定的损伤,因此呼吸的流畅度均会有影响,因此更需要保证患者室内的环境舒适,手术可使用庆大霉素、地塞米松溶液冲洗泪道,缓解患者的不适感,并定期复查[10]。患者康复出院标准:患者无呼吸不适感,症状完全改善,鼻腔呼吸无干燥感、堵塞感,无液体流出,无出现不良反应及并发症。根据患者出院情况,随访3-6个月。
综上所述,鼻内窥镜手术和经鼻外径路手术均可有效治疗眼眶内壁骨折,但相较于经鼻外径路手术治疗,在眼眶内壁骨折患者的治疗中应用鼻内窥镜手术疗效较好,可有效降低患者术中出血及手术时间,降低患者术后疼痛,后续可长期推广应用,科技进步的发展一定会使现代器械更好协助患者手术效果,以取得更好的结果。
