完全腹膜外腔镜腹股沟疝修补术在老年患者中的应用效果及对胃肠功能的影响研究
2022-10-20罗晔哲
罗晔哲
腹股沟疝是外科常见疾病,也是临床上常见的腹外疝。腹股沟疝主要好发于老年人,临床上,腹股沟疝患者主要表现为腹股沟包块,站立位时有明显的下坠感和胀痛感[1-2]。腹股沟疝患者早期症状往往不太明显,故经常不被患者重视。然而,随着疾病的发展,轻则影响患者的消化系统和泌尿系统,重则可能导致发生嵌顿,引发肠坏死,甚至导致患者死亡[3-5]。手术是临床上常用的治疗腹股沟疝的主要方法,然而,传统的开放式手术虽然操作简单,但具有创口大、出血量多、容易复发等缺点,尤其对于老年人来说,开放性手术的耐受性相对更差[6]。随着微创技术的不断应用,完全腹膜外腔镜腹股沟疝修补术在临床上的应用逐渐增多。本研究旨在分析完全腹膜外腔镜腹股沟疝修补术对老年患者的应用价值,现总结如下。
1 资料与方法
1.1 一般资料
选取2020年7月-2022年1月在厦门大学附属中山医院住院治疗的92例单侧老年腹股沟疝患者为研究对象,纳入标准:经临床体格检查结合B超等诊断为腹股沟疝[7];年龄≥60岁;无下腹部手术史;意识清楚、沟通无障碍。排除标准:伴有腹膜炎或者肠坏死;伴有恶性肿瘤;凝血功能障碍;机体有其他手术禁忌证;有肝、肾功能等重要脏器疾病;胃肠道功能紊乱。根据电脑抽签的方式分为对照组(46例)和研究组(46例)。对照组男39例,女7例;年龄60~74岁,平均(68.33±3.17)岁;疝类型:腹股沟直疝24例,腹股沟斜疝22例。观察组男40例,女6例;年龄60~76岁,平均(68.92±3.11)岁;疝类型:腹股沟直疝23例,腹股沟斜疝23例。两组的年龄、性别、疝类型等一般资料比较,差异无统计学意义(P>0.05),有可比性。本次研究已征得本院医学伦理委员会审核通过,且患者及家属对本次研究知情同意并自愿签署同意书。
1.2 方法
对照组采用开放无张力腹股沟疝修补术治疗。患者硬膜外麻醉后取仰卧位,于患侧腹股沟水平上2 cm做长约4 cm的切口,依次切开皮肤、腹外斜肌腱膜,将疝囊充分暴露。对于腹股沟直疝患者可直接进行内翻缝合,同时放置大小合适的补片与组织缝合,最后缝合切口;对于腹股沟斜疝患者可以先行高位结扎疝囊,再进行补片缝合,最后缝合切口[8]。
研究组采用完全腹膜外腔镜腹股沟疝修补术[9-10]。具体操作步骤如下:(1)患者麻醉起效后采取头低脚高位,于脐下作1 cm左右的切口;分离皮肤、皮下脂肪组织,充分暴露腹直肌前鞘;(2)钝性分离腹直肌,同时在腹直肌后鞘处插入10 mm套针、腹腔镜,建立气腹;(3)借助腹腔镜镜体分离耻骨后腹膜外间隙,同时在脐耻连线处上1/3和中下1/3处建立主、副操作孔,并置入5 mm Trocar;(4)明确疝囊突出位置后充分游离,结扎疝囊颈并选取合适大小的补片放置覆盖耻骨肌孔处,固定补片,解除气腹,拔除套管。
1.3 观察指标及评价标准
比较两组临床疗效,显效:患者临床症状消失,无并发症发生;有效:患者临床症状较术前有明显改善,伴有轻微并发症;无效:临床症状未好转甚至恶化[11]。总有效=(显效+有效)/总例数×100%。比较两组各项临床指标,包括手术时间、术中出血量、首次下床活动时间和住院时间。比较两组疼痛情况,包括切口疼痛时间和术后疼痛评分。术后疼痛评分以疼痛视觉模拟评分法(VAS法)为参照,总分0~10分,0分为完全无痛,1~3分为完全可忍受的疼痛,4~6分为能忍受,但对生活质量造成一定程度影响,7~10为无法忍受的疼痛[12]。比较两组术前、术后应激激素水平,分别于术前、术后抽取患者空腹静脉血5 ml,离心取上清,采用酶联免疫吸附法测定皮质醇(Cor)、醛固酮(ALD)和去甲肾上腺素(NE),具体操作以试剂盒说明书为准。比较两组术前和术后1、3 d胃肠激素水平。采用酶联免疫法测定两组患者的促胃液素(GAS)和胃动素(MTL)。比较两组并发症发生率,包括切口感染、尿潴留和血清肿等。
1.4 统计学处理
采用SPSS 25.0统计分析软件对所得数据进行处理,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效比较
研究组治疗总有效率为97.83%,高于对照组的93.48%,但差异无统计学意义(P>0.05),见表1。

表1 两组临床疗效比较[例(%)]
2.2 两组临床指标比较
研究组的手术时间、首次下次活动时间及住院时间均短于对照组,术中出血量少于对照组(P<0.05),见表 2。
表2 两组临床指标比较(±s)
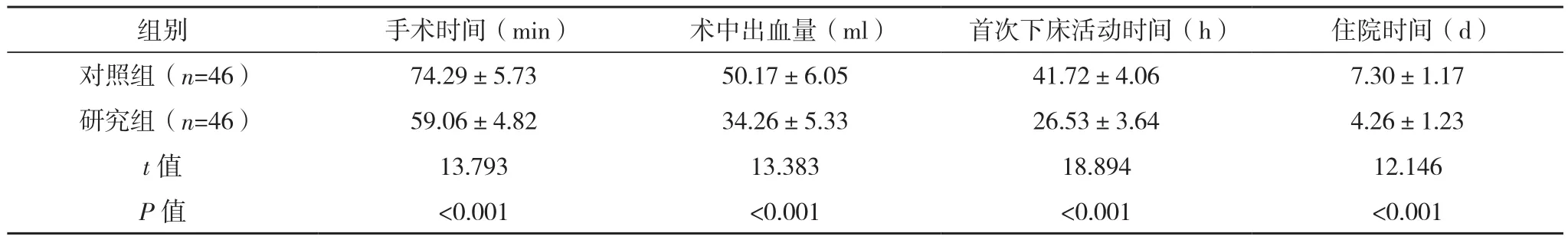
表2 两组临床指标比较(±s)
组别 手术时间(min) 术中出血量(ml) 首次下床活动时间(h) 住院时间(d)对照组(n=46) 74.29±5.73 50.17±6.05 41.72±4.06 7.30±1.17研究组(n=46) 59.06±4.82 34.26±5.33 26.53±3.64 4.26±1.23 t值 13.793 13.383 18.894 12.146 P值 <0.001 <0.001 <0.001 <0.001
2.3 两组疼痛情况比较
研究组切口疼痛时间和术后疼痛评分均优于对照组(P<0.05),见表 3。
表3 两组疼痛情况比较(±s)
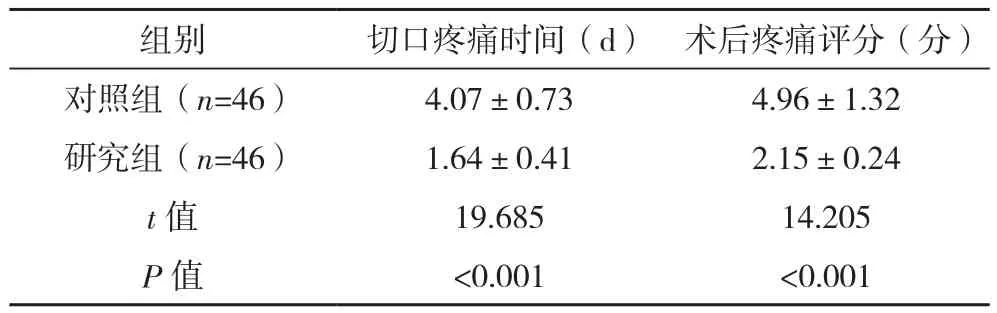
表3 两组疼痛情况比较(±s)
组别 切口疼痛时间(d) 术后疼痛评分(分)对照组(n=46) 4.07±0.73 4.96±1.32研究组(n=46) 1.64±0.41 2.15±0.24 t值 19.685 14.205 P值 <0.001 <0.001
2.4 两组手术前后应激激素水平比较
术前两组应激激素指标Cor、NE和ALD比较,差异无统计学意义(P>0.05),术后两组的Cor、NE和ALD均高于术前,但研究组低于对照组(P<0.05),见表4。
表4 两组手术前后应激激素指标比较(±s)

表4 两组手术前后应激激素指标比较(±s)
组别 Cor(nmol/L)NE(μg/L)ALD(ng/dl)术前 术后 术前 术后 术前 术后对照组(n=46) 204.19±13.86 250.33±17.42 67.73±5.46 106.93±10.44 8.17±1.35 19.73±2.58研究组(n=46) 204.35±13.17 217.92±14.57 67.68±5.52 85.26±6.31 8.15±1.14 14.15±2.49 t值 0.057 9.679 0.044 12.048 0.077 10.555 P值 0.955 <0.001 0.965 <0.001 0.939 <0.001
2.5 两组术前、术后胃肠激素水平比较
两组术前GAS和MTL比较,差异无统计学意义(P>0.05),术后 1 d两组的 GAS和 MTL均较术前降低,且研究组高于对照组(P<0.05);术后3 d,两组的GAS和MTL均高于术后1 d,且研究组高于对照组(P<0.05);但对照组术后3 d的GAS和MTL水平仍然低于术前(P<0.05),而研究组术后3 d的GAS和MTL与术前比较,差异无统计学意义(P>0.05),见表 5。
表5 两组术前和术后1、3 d胃肠激素水平比较[ng/L,(±s)]

表5 两组术前和术后1、3 d胃肠激素水平比较[ng/L,(±s)]
*与本组术前相比,P<0.05;#与本组术后1 d相比,P<0.05。
组别 GAS MTL术前 术后1 d 术后3 d 术前 术后1 d 术后3 d对照组(n=46) 115.47±10.36 92.84±10.50* 107.43±9.91*# 377.68±35.20 292.15±27.13* 323.58±30.73*#研究组(n=46) 114.93±10.72 103.24±10.16* 117.82±11.53# 378.21±34.93 324.44±29.06* 379.04±33.12#t值 0.246 4.828 4.635 0.073 5.509 8.325 P值 0.807 <0.001 <0.001 0.942 <0.001 <0.001
2.6 两组并发症发生情况比较
研究组并发症发生率为4.35%,低于对照组的19.57%,差异有统计学意义(P<0.05),见表6。
3 讨论
腹股沟疝指的是腹腔内的脏器通过腹股沟区的缺损、破孔或薄弱区向外突出于皮下而形成的肿块[13]。因老年人肌肉萎缩,其腹壁相对更薄,当咳嗽、便秘等老年慢性病发生时常可诱发腹内压增高,进而相对更容易引发腹股沟疝,故腹股沟疝患者中老年患者较多。腹股沟疝发生时如果未及时进行干预,有可能引发疝嵌顿,肠梗阻、坏死等并发症,严重者可危及生命安全[14-15]。手术是临床上腹股沟疝的主要治疗方式。然而,老年患者由于整体功能相对下降,对传统的开放性手术耐受性相对较差。近年来,随着微创理念的发展和医疗技术水平的不断进步,腹腔镜手术治疗腹股沟疝逐渐受到广大医师和患者的青睐。
本研究中笔者对比了传统开放无张力疝修补术和完全腹膜外腔镜腹股沟疝修补术对老年患者的治疗效果,结果显示,尽管两组治疗总有效率比较差异无统计学意义(P>0.05);但研究组的手术时间、首次下次活动时间及住院时间均短于对照组,术中出血量少于对照组(P<0.05)。可见完全腹膜外腹腔镜腹股沟疝修补术能有效减少老年患者出血量,缩短住院时间,进而加快患者康复进程。
手术治疗疾病的同时也会给机体带来一定的创伤,而这种创伤同时作为一种应激原会引发机体一系列应激反应,不仅影响患者康复进程,甚至可能引发机体免疫功能紊乱,影响后期生存质量[16-17]。本研究中,笔者选取皮质醇、醛固酮及去甲肾上腺素作为观察指标,对比两组术后应激反应水平。研究结果显示,术前两组应激激素指标Cor、NE和ALD比较,差异无统计学意义(P>0.05),术后两组的Cor、NE和ALD均高于术前,但研究组低于对照组(P<0.05)。提示完全腹膜外腔镜腹股沟疝修补术对老年患者的术后应激影响程度较轻,这可能与手术创伤小有直接的关系。此外,研究组切口疼痛时间和术后疼痛评分均优于对照组(P<0.05)。说明腹腔镜手术不仅手术创口小,而且能准确探查病灶,操作更为精细,能有效避免损伤患处周围神经。痛感的减轻在一定程度上也减轻了患者的应激反应。
患者术后恢复快慢不仅与手术质量密切相关,而且与术后胃肠功能有直接的关系,尽早恢复胃肠功能可促进患者早日进食,加快康复进程,且早期肠蠕动也可以减少肠粘连等并发症的发生。GAS和MTL在胃肠运动调节中起着重要的作用。GAS能刺激胃酸的分泌,而MTL则有助于胃排空[18]。本研究中,两组术前GAS和MTL比较,差异无统计学意义(P>0.05);术后1 d两组的GAS和MTL水平较术前均降低,但研究组高于对照组(P<0.05);术后3 d,两组的GAS和MTL均高于术后1 d,且研究组高于对照组(P<0.05);但对照组术后3 d的GAS和MTL水平仍然低于术前(P<0.05),而研究组术后3 d的GAS和MTL与术前比较,差异无统计学意义(P>0.05)。说明两种术式在一定程度上均可影响患者的胃肠功能,但研究组胃肠功能恢复更快,术后3 d即可恢复到术前水平。进一步说明完全腹膜外腹腔腹股沟术对胃肠功能的影响更小,原因与其微创手术创伤小有直接的关系,且因该术式是在腹膜前间隙操作,能有效确保腹膜瓣的完整性,进而防止损伤肠道组织。此外,研究组并发症发生率为4.35%,低于对照组的19.57%,差异有统计学意义(χ2=5.059,P<0.05)。进一步说明腹腔镜手术的整体损伤更小。
综上所述,完全腹膜外腔镜腹股沟术治疗老年腹股沟疝患者可以有效缩短患者恢复时间、疼痛时间,降低机体应激水平,加快胃肠功能恢复,减少并发症发生。
