颅内压监测下程序化镇静对重症颅脑损伤患者脑损伤程度与神经功能的影响
2022-10-20海花,杨勇,葛青
海 花,杨 勇,葛 青
(盱眙县人民医院重症医学科,江苏 淮安 211700)
颅脑损伤是因暴力直接或间接作用于头部引起的颅脑组织损伤,根据格拉斯哥昏迷指数(GCS)评分≥ 6分或患者再次发生昏迷即可判断为重症颅脑损伤(severe traumatic brain injury,STBI)。 STBI病情具有多变、易变及突变等特点,且大多患者存在意识障碍,易并发脑缺血、脑水肿、脑血管痉挛等继发性损伤,引起脑部微循环障碍,故而,患者应得到及时、正确的救治,以降低疾病死亡率。在重症医学科(ICU)的监护中,通过术后不断监测,可随时了解患者的机体状况,其中常规使用颅内压监测STBI患者能够通过时间差确定颅内压变化,但患者术后通常会产生躁动心理,形成抵触情绪,治疗配合度较低[1]。相关研究显示,使用程序化镇静可控制患者持续性烦躁,降低患者脑耗氧量和能量消耗,使其处于“休眠”状态,有利于疾病的转归[2]。基于此,本研究主要分析在颅内压监测下程序化镇静对STBI患者血清微管相关蛋白tau(Tau蛋白)、胶质纤维酸性蛋白(GFAP)、神经肽Y(N P Y)水平及神经功能的影响,现报道如下。
1 资料与方法
1.1一般资料回顾性分析盱眙县人民医院2018年1月至2019年6月收治的49例STBI患者的临床资料,并根据是否实施程序化镇静分为两组。单一组(24例)中男、女患者分别为16、8例;年龄31~69岁,平均(58.23±2.45)岁;受伤原因:外力打击伤11例,高处坠落伤8例,车祸受伤5例;出血部位:基底节17例,丘脑7例;手术方式:颅内血肿清除术12例,脑室钻孔伴脑室引流术7例,保守治疗5例。联合组(25例)中男、女患者分别为14例、11例;年龄32~71岁,平均(58.62±2.67)岁;受伤原因:外力打击伤10例,高处坠落伤9例,车祸受伤6例;出血部位:基底节16例,丘脑9例;手术方式:颅内血肿清除术11例,脑室钻孔伴脑室引流术8例,保守治疗6例。比较两组患者一般资料,差异无统计学意义(P>0.05),组间可比。纳入标准:与《外科学(第8版)》[3]中STBI的诊断标准相符,且经临床MRI检查确诊者;GCS评分[4]≥ 6分者;均为首次脑部手术者;存在不同程度的意识障碍者等。排除标准:长期服用止痛药物,具有药物依赖性者;存在颅脑器质性病变者;合并高血压危象者等。本研究经盱眙县人民医院医学伦理委员会批准。
1.2治疗方法单一组患者实施颅内压监测,仪器为无创颅内压监测分析仪[企晟(上海)医疗器械有限公司,型号:MICP-KZ80A],将颅内压监测探头放置于患者术区骨瓣下,保守治疗患者则放置于侧脑室下,放置成功后24 h监测颅内压变化。联合组患者在单一组的基础上联合程序化镇静治疗,首先根据镇静深度评分调节镇静剂量,制定镇静目标与计划(包括镇静镇痛方案、镇静镇痛监测与评估、每日唤醒及撤离镇静镇痛)。其中镇静镇痛使用枸橼酸芬太尼注射液(宜昌人福药业有限责任公司,国药准字H42022076,规格:2 mL∶0.1 mg)联合咪达唑仑注射液(江苏恩华药业集团有限公司,国药准字H19990027,规格:1 mL∶5 mg)麻醉,枸橼酸芬太尼初始剂量为0.3~1.6 μg/kg体质量,维持剂量0.2~1.8 μg/(kg·h);咪达唑仑初始剂量为0.02~0.10 mg/kg体质量,维持剂量0.03~0.20 mg/(kg·h)。镇静镇痛监测与评估:依据颅内压监测,并维持镇静程度评分(Ramsay)[5]3~4分;每日唤醒:每日清晨暂时停止镇静治疗,等待患者恢复清醒,并至少能够清晰回答医护人员提出的3个及以上问题,然后再以原给药剂量的0.5倍进行治疗,维持Ramsay 3~4分;镇静镇痛的撤离:治疗1周后根据患者意识恢复情况及脑水肿缓解情况逐步撤离。
1.3观察指标①临床疗效与病死率。治疗1周后依据《颅脑损伤外科治疗指南》[6]评估两组患者的治疗效果,显效:颅内血肿、昏迷等症状完全消失,美国国立卫生研究院卒中量表(NIHSS)[7]评分降低>46%;有效:临床症状有所好转,18%<NIHSS评分降低≤ 46%;无效:患者临床症状随病程加重,且NIHSS评分降低≤ 18%。总有效率=显效率+有效率。另外统计患者的病死率。②血清Tau蛋白、GFAP、NPY。分别于入院时及治疗1周后采集两组患者空腹静脉血4 mL,离心(转速3 500 r/min,时间10 min)后取血清,采用酶联免疫吸附法测定患者血清Tau蛋白、GFAP、NPY水平。③NIHSS评分与颅内压。采用NIHSS评估两组患者入院时及治疗1周后的神经功能,分值范围为0~42分,分值越高代表患者神经功能恢复越差;分别记录入院时及治疗1周后无创颅内压监测分析仪监测两组患者的颅内压水平。④预后指标。随访6个月统计两组患者残疾率、植物生存率、肺部感染率及再出血率。
1.4统计学方法应用SPSS 21.0统计学软件分析数据,计量资料以[ 例(%)]表示,采用χ2检验;经K-S检验证实符合正态分布的计数资料以(±s)表示,采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1两组患者临床疗效与病死率比较治疗后,联合组患者治疗总有效率高于单一组,病死率低于单一组,但经比较,差异均无统计学意义(均P>0.05),见表1。
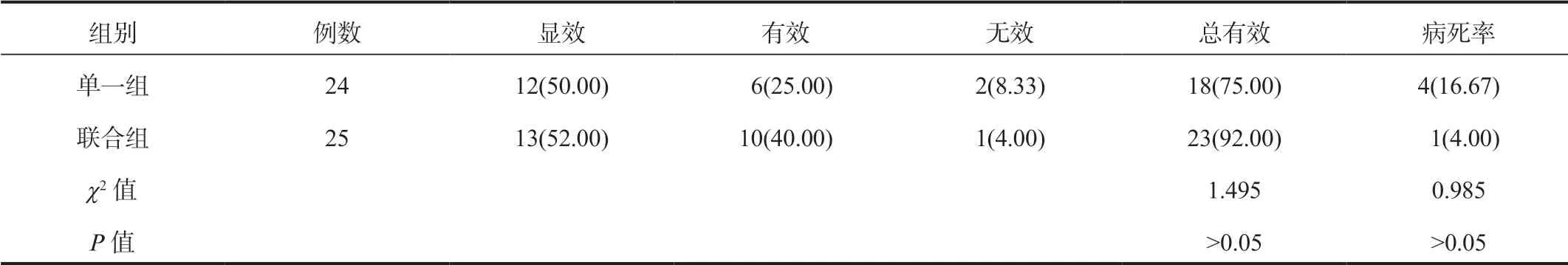
表1 两组患者临床疗效比较[例(%)]
2.2两组患者血清Tau蛋白、GFAP、NPY水平比较与入院时比,治疗1周后两组患者血清Tau蛋白、GFAP及NPY水平均显著降低,且联合组显著低于单一组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者血清Tau蛋白、GFAP、NPY水平比较( ±s)
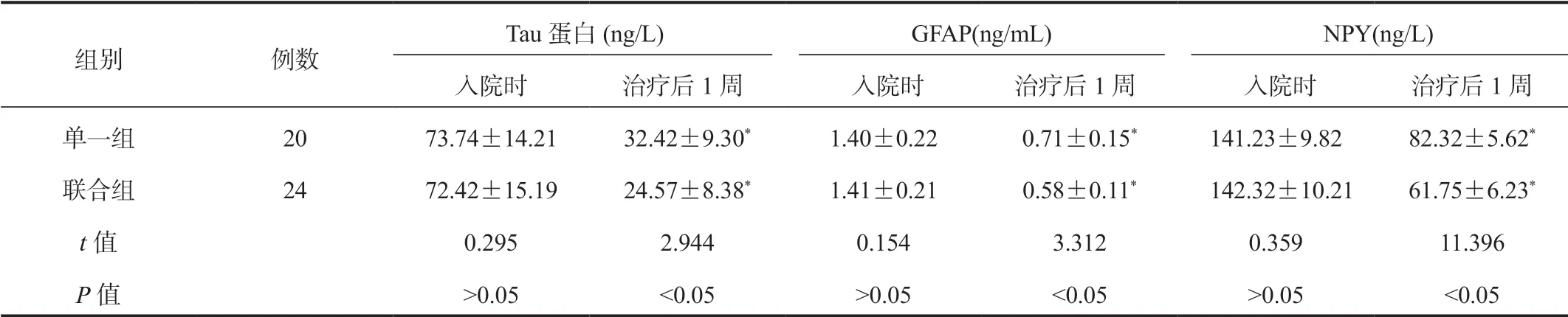
表2 两组患者血清Tau蛋白、GFAP、NPY水平比较( ±s)
注:与治疗前比,*P<0.05。Tau蛋白:微管相关蛋白tau;GFAP:胶质纤维酸性蛋白;NPY:神经肽Y。
组别 例数Tau蛋白(ng/L) GFAP(ng/mL) NPY(ng/L)入院时 治疗后1周 入院时 治疗后1周 入院时 治疗后1周单一组 20 73.74±14.21 32.42±9.30* 1.40±0.22 0.71±0.15* 141.23±9.82 82.32±5.62*联合组 24 72.42±15.19 24.57±8.38* 1.41±0.21 0.58±0.11* 142.32±10.21 61.75±6.23*t值 0.295 2.944 0.154 3.312 0.359 11.396 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.3两组患者NIHSS评分与颅内压比较与入院时比,治疗1周后两组患者NIHSS评分与颅内压水平均显著降低,且联合组显著低于单一组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者NIHSS评分与颅内压比较( ±s)
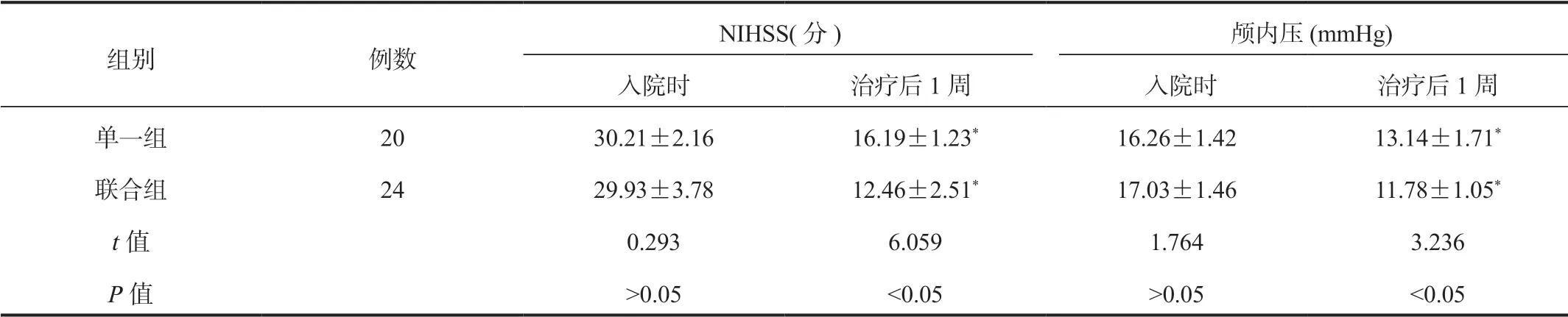
表3 两组患者NIHSS评分与颅内压比较( ±s)
注:与治疗前比,*P<0.05。NIHSS:美国国立卫生研究院卒中量表。1 mmHg=0.133 kPa。
组别 例数NIHSS(分) 颅内压(mmHg)入院时 治疗后1周 入院时 治疗后1周单一组 20 30.21±2.16 16.19±1.23* 16.26±1.42 13.14±1.71*联合组 24 29.93±3.78 12.46±2.51* 17.03±1.46 11.78±1.05*t值 0.293 6.059 1.764 3.236 P值 >0.05 <0.05 >0.05 <0.05
2.4两组患者预后相关指标比较随访6个月期间联合组患者的残疾率、植物生存率、肺部感染率及再出血率均低于单一组,但经比较,组间差异均无统计学意义(均P>0.05),见表4。
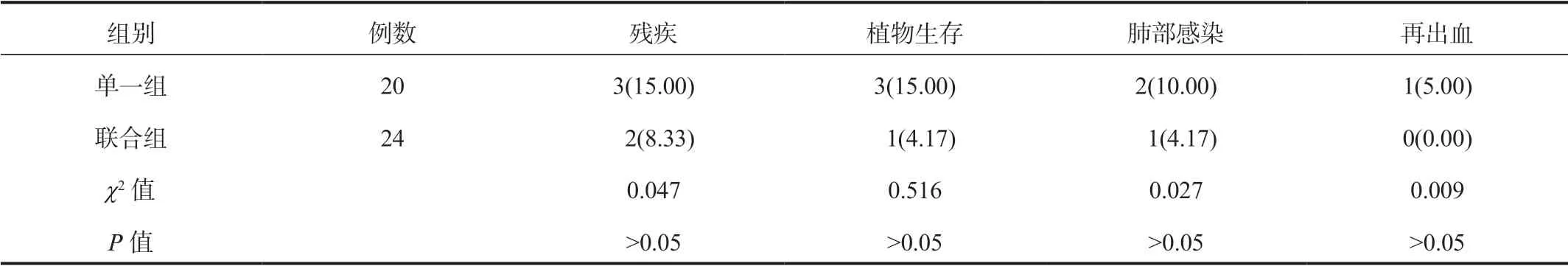
表4 两组患者预后相关指标比较[ 例(%)]
3 讨论
STBI患者入院治疗期间易出现颅内压升高、消化道溃疡、喷射性呕吐、颅内出血等并发症,若未得到及时有效的治疗,可能会出现抑制咳嗽反射和导致坠积性肺炎等情况,且由于患者处于昏迷状态,易掩盖病情,进一步造成脑部循环障碍,严重影响疾病预后。颅内压监测是临床神经外科疾病术后的一项重要监测方法,评估患者的脑损伤情况是监测的主要目的,且可及时发现患者术后可能出现的再出血、坠积性肺炎等情况,有利于STBI患者的治疗;但是颅脑损伤较大,患者术后疼痛明显,并出现躁动和不良情绪,影响进一步的治疗,甚至可能引发颅内压升高,影响患者后期恢复[8]。故而,临床需联合镇痛、镇静治疗方式,帮助患者减轻痛苦,减少不良刺激。
程序化镇静是指在镇痛的基础上有计划、有目标地实施镇静,同时也是一种需依据患者镇静深度评分调整镇痛剂量的系统性镇静方式,目前已被广泛应用于治疗与控制重症患者躁动的治疗中,其具有消除疼痛和身体不适、减少交感神经系统引起的过度兴奋、改善睡眠质量、减少或者消除治疗期间的痛苦回忆和诱导遗忘等优点[9]。本研究中,联合组患者的治疗总有效率高于单一组,且病死率低于单一组,但经比较,差异无统计学意义,提示颅内压监测下程序化镇静有利于提升STBI患者的治疗效果。分析其原因在于,程序化镇静以患者24 h颅内压不断监测所得数据为依据,有利于镇痛的目的性和有效性的提升,在颅内压监测中抑制患者躁动,进而使得检测数据更为准确,有利于临床对STBI患者的治疗[10]。
临床资料显示,Tau蛋白属小分子质量神经元微管相关蛋白,具有维持微管稳定性和促进微管形成的功能,当神经元被破坏时可进行降解,因此STBI患者血清中的Tau蛋白水平急剧上升;血清GFAP、NPY均属于脑神经损伤相关指标,当脑组织遭受损伤时,破坏了机体的正常生理状态,其可通过血脑屏障侵入血液循环,使指标呈高表达水平,而该指标水平升高情况与脑神经损伤程度具有密切联系[11-12]。本研究中,治疗后1周联合组患者的血清Tau蛋白、GFAP、NPY水平及NIHSS评分、颅内压水平均显著低于对照组,提示颅内压监测下程序化镇静应用于STBI患者的治疗中有利于脑组织保护,并改善神经功能,降低颅内压。原因在于,程序化镇静中所使用的咪达唑为苯二氮受体激动剂,具有明显的特异性,能够有效抑制机体炎症反应,进而降低脑氧代谢,发挥镇静、肌松、抗惊厥、抗焦虑等作用,且对脑损伤患者具有一定的脑保护作用,同时也有利于神经功能的改善[13-14]。颅内压水平升高是造成患者脑血流量与脑灌注压降低的主要原因,可对中枢神经系统功能造成障碍,威胁生命健康,程序化镇静降低了患者机体疼痛,并能够缓解由于疼痛带来的焦虑情绪,进而降低躁动,实现降低颅内压的治疗目的[15-16]。本研究中,联合组患者的残疾率、植物生存率、肺部感染率及再出血率均低于单一组,但经比较,差异均无统计学意义,这可能与本研究样本量较小有关,临床仍需进行多中心、大样本量的深入研究。
综上,颅内压监测指导下程序化镇静对STBI的临床治疗效果效果较好,有利于保护患者的脑组织,改善神经功能,并降低颅内压,且理论上可降低患者的死亡率、致残率等不良预后,但由于本次研究对象均选自同一医院,结果可能存在偏倚,且观察时间较短,后期仍需增加样本量,进行长期跟踪随访,对本研究结论加以证实。
