高龄老年患者代谢综合征及其组分与骨质疏松症的关系及其诊疗分析*
2022-10-19丁家秀董龙家刘淘真罗莹朱路
丁家秀,董龙家,刘淘真,罗莹,朱路
(1.贵阳市第一人民医院 全科医学科,贵州 贵阳 550002; 2.贵州医科大学附属白云医院 骨科,贵州 贵阳 550014)
数据显示,我国60岁及以上人口比例为18.7%,65岁及以上人口比例为13.5%[1],提示我国已进入人口老龄化社会。骨质疏松症(osteoporosis,OP)和代谢综合征(metabolic syndrome, MS)均属于增龄性疾病,尤其是OP影响全球近2亿人[2],其引起的腰背酸痛、脆性骨折等并发症严重影响老年人的生活质量[3]。MS是包括肥胖、高血糖、高血压、高甘油三酯和低高密度脂蛋白等代谢异常的症候群[4],亦会增加心脏病、中风和糖尿病的风险[5-6]。随着年龄增长,MS和OP可能在同一名患者身上共存[7],一直以来对 OP与MS的研究多集中在绝经后妇女和中老年人,而在高龄老年人这个特殊群体的研究相对较少。本研究以高龄老年人为研究对象,分析OP与MS的患病率和两种疾病在同一患者身上共存及其治疗率,为两种疾病的治疗提供参考。
1 对象与方法
1.1 研究对象
收集2017年5月—2021年5月80岁以上常规健康体检及住院高龄老年患者486例,其中男性343例、女性143例,80~95岁、平均(86.01±5.86)岁。纳入标准:(1)在贵阳市区居住时间>1年,(2)80~95岁,(3)未合并其他影响骨代谢疾病患者,(4)被调查者知情同意。排除标准:(1)存在严重(心、肝、脑、肾等)器质性疾病、糖尿病急性合并症期、精神类及严重认知障碍的患者,(2)合并影响钙或骨代谢疾病以及服用相关药物者,(3)调查期间离开贵阳市。
1.2 实验方法
1.2.1基本信息 基本信息括受试者的年龄、性别、文化程度、饮食习惯等,病史采集包括过去的病史、目前的药物使用情况、家庭医疗情况。体格检查包括体质量指数(body mass index,BMI)、腰围、腰臀比、血压(blood pressure,BP)、收缩压(systolicbloodpressure,SBP)及舒张压(diastole pressure,DBP)等。
1.2.2骨密度测定 骨密度(bone mineral density,BMD)测定采用双能X线吸收仪(GE公司DPX BRAVO,美国),专人测量受试者的BMD。T值=(测定值-骨峰值)/正常成人骨密度标准差。OP诊断采用WHO诊断标准[8]:T值<-2.5为OP(OP组)、T值为-1~-2.5为骨量减少、T值>-1为骨量正常(非OP组)。分析OP组和非OP组临床特征的差异。
1.2.3实验室检查 采集受试者禁食12 h后晨起外周静脉血5 mL,采用酶比色法检测空腹血浆血糖(fasting plasma glucose,FPG)、糖化血红蛋白(glycosylated hemoglobin,HbA1c)、血清总胆固醇(serum total cholesterol,TC)、甘油三酯(triglyceride,TG)、高密度脂蛋白(high density lipoprotein,HDL)、低密度脂蛋白(low density lipoprotein,LDL)、同型半胱氨酸(Homocysteine,Hcy)、血清维生素D3(serum vitamin D3,Vitamin D3)及血钙等指标。采用中华医学会糖尿病学会2004年MS的诊断标准[9]:(1)BMI≥25 kg/m2,(2)服用降压药、收缩压≥140 mmHg或舒张压≥90 mmHg,(3)TG≥1.7 mmol/L、男性HDL<0.9 mmol/L及女性<1.0 mmol/L,(4)FPG≥6.1 mmol/L、餐后2 h血糖≥7.8 mmol/L。依据该诊断标准将患者分为MS组和非MS组。分析MS各组分与OP的相关性。
1.2.4统计治疗率 所有患者依据治疗情况统计治疗率,MS组所涉及的血脂异常、高血压、糖尿病中任何一项的治疗均列入治疗患者;OP组所涉及的钙和维生素D的补充,抗骨吸收、促骨形成药物的使用均列入治疗患者。治疗患者与发病患者的比值即为治疗率。
1.3 统计学处理
统计分析使用SPSS 19.0软件完成,数据采用分类变量的频率和百分比表示,定性变量比较采用卡方检验,连续变量比较采用独立t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 临床特征
非OP组与OP组患者的年龄、BMI、SBP、DBP、TC、TG、HDL、LDL、FPG、Hcy、腰围、腰臀比、Vitamin D3、HbA1c、血清钙比较,年龄、TC、HDL、Hcy、腰围、腰臀比及Vitamin D3等变量差异有统计学意义(P<0.05)。见表1。
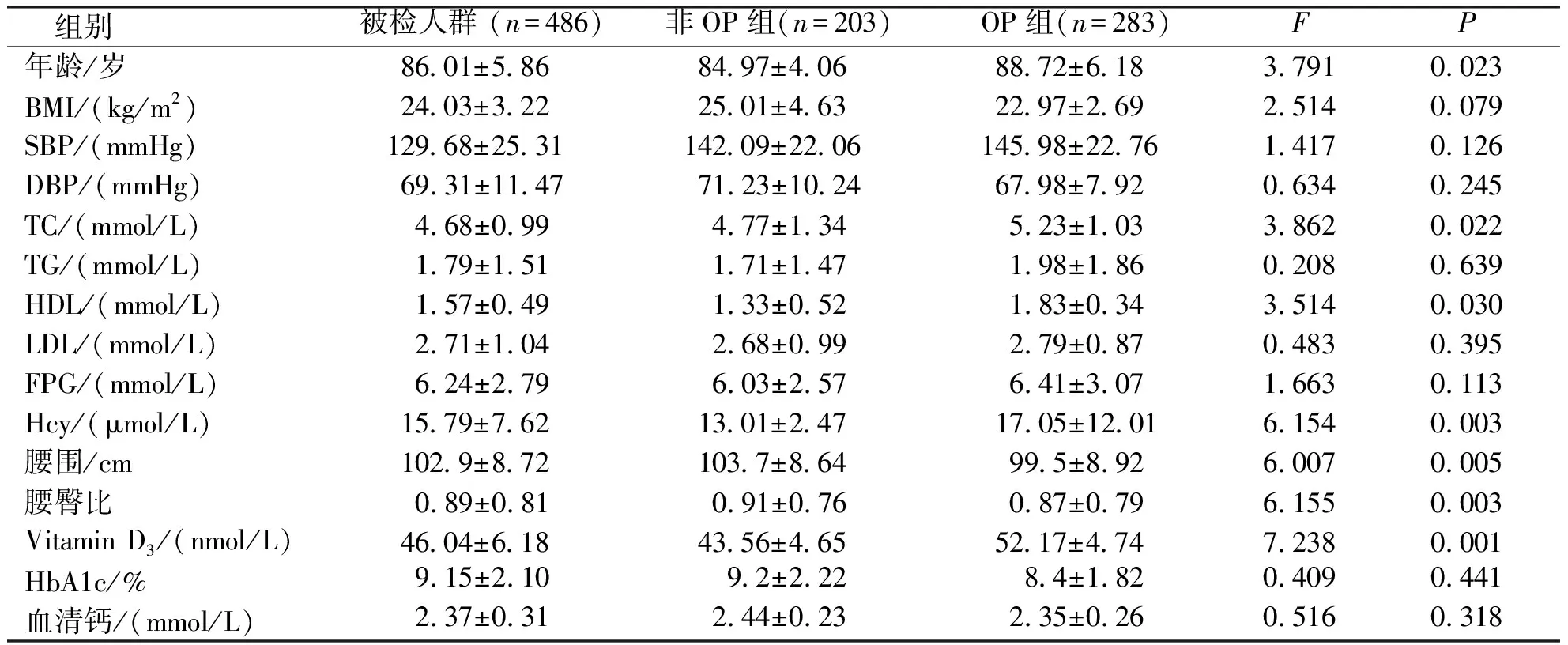
表1 非OP患者与OP患者临床特征比较
2.2 MS相关指标
OP组和非OP组患者MS各组分比较,腰围和HDL两项指标比较差异有统计学意义(P<0.05),见表2。MS组分FPG、TG和BP在OP组和非OP组比较,差异无统计学意义(P>0.05),见表3。
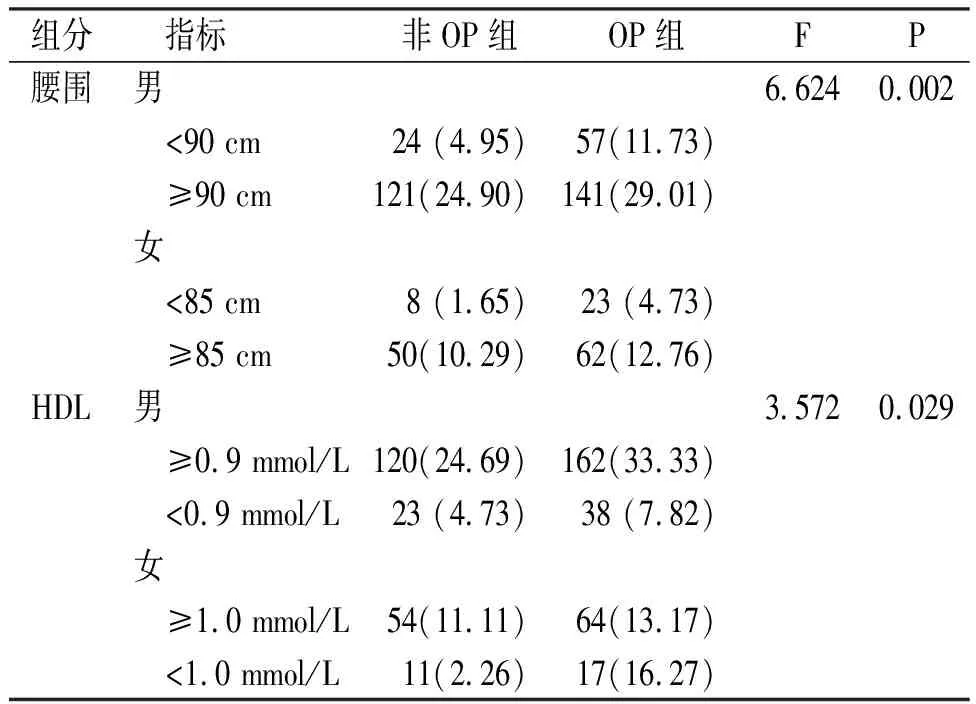
表2 非OP患者与OP患者的MS腰围及HDL组分比较[n(%)]
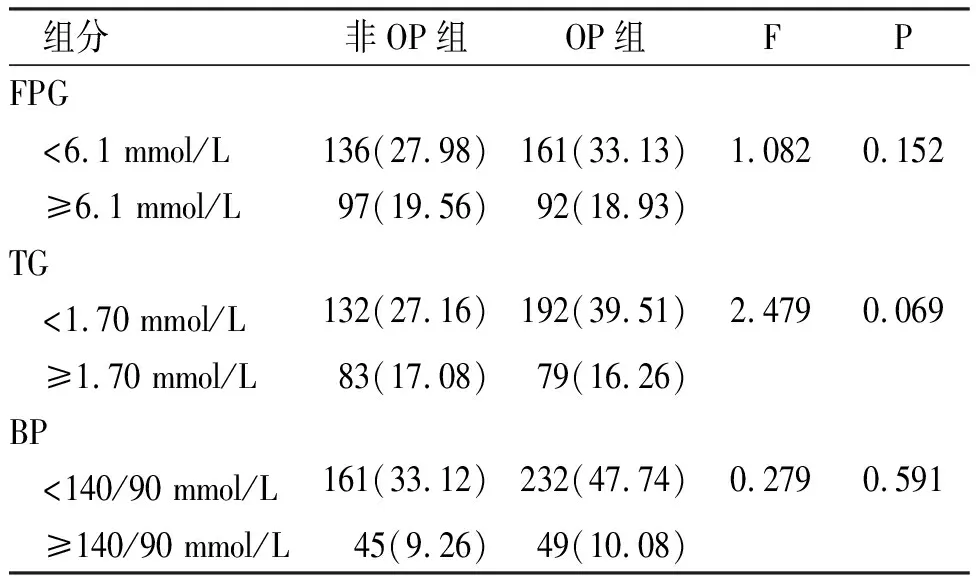
表3 非OP患者与OP患者MS的FPG、TG及BP组分比较[n(%)]
2.3 治疗率
283名OP患者中,单纯OP组、MS合并OP组患者的OP治疗率比较,差异无统计学意义(P>0.05);238名MS患者中,单纯MS组、OP合并MS组患者的MS治疗率比较,差异无统计学意义(P>0.05);但MS患者总治疗率高于OP患者,差异有统计学意义(P<0.05)。见表4。
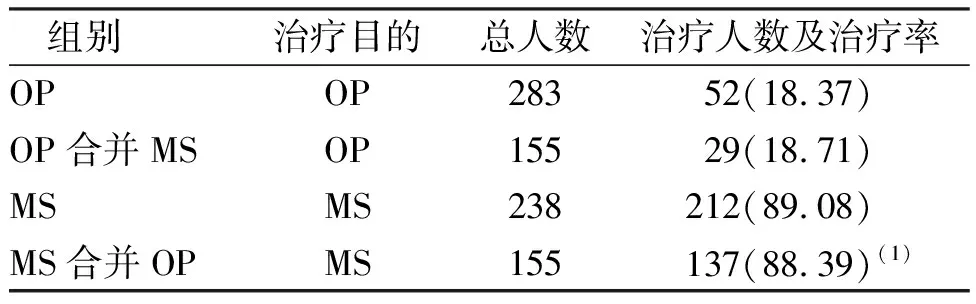
表4 OP和MS治疗率比较
3 讨论
关于引起OP的多因素的研究,Mahnaz等[10]对绝经后妇女进行了一项横断面研究,认为腰围、高密度脂蛋白、胆固醇、腰臀比与骨量显著相关,OP组妇女的腰围、腰臀比低于非OP组妇女,高密度脂蛋白高于非OP组妇女。Park等人[11]进行的一项回顾性研究表明,MS与骨密度呈正相关,患有MS的韩国绝经后女性经年龄调整后的股骨颈骨密度高于无MS的女性。第三次全国健康和营养检查调查(NHANES Ⅲ)结果显示,患有MS的受试者的股骨颈骨密度更高,调整BMD可减弱两组之间的骨密度差异[12-13]。Rancho Bernardo研究报告称,与非MS受试者相比,MS受试者髋部骨密度更高[14]。此外,来自沙特阿拉伯的调查发现了MS和腰椎T值之间呈正相关[7]。Kim等[15]为期三年的纵向研究指出,骨健康和MS之间的积极联系可能是由骨密度反映的身体大小介导的。OP和MS均为增龄性疾病,所以两者影响因素存在相互联系。
本研究中,MS重要的指标包括高密度脂蛋白胆固醇、血清总胆固醇、腰围和腰臀比与骨密度有关。但OP组患者的平均血清高密度脂蛋白明显高于非OP的老年人的这一结果,在不同文章中说法不一致[10,17]。老年人的MS和OP的患病率随着年龄的增长而增加,导致生活质量降低,增加老年人的发病率和死亡率[16]。既往文献表明肥胖是老年人防止骨质流失的一个保护因素。腹部脂肪堆积也是经常与肥胖相关的MS的主要特征之一[18]。同时腰围与骨密度测量显著相关。BMI被认为是预测OP的最强因素之一[13],在本研究中,非OP组老年人的腰围和腰臀比的平均值明显高于OP组,这些结果也存在争议[17,19]。在本研究中,空腹血糖值对OP的影响没有统计学意义。同时,OP与收缩压和舒张压之间没有明显的相关性,这与既往的研究是一致的[20]。高同型半胱氨酸水平最近被认为是OP和OP性骨折的危险因素[21-22]。本研究OP组同型半胱氨酸水平明显高于非OP组,这与Bahtiri等[23]对绝经后妇女的横断面研究中指出的OP妇女的血清Hcy水平明显高于骨量低或骨密度正常的妇女的结论相符。
本研究同其他横断面研究一致,很难确定MS与OP之间的因果关系,但两种疾病在同一名患者中共存现象较为明显。本研究表明,高龄老年患者OP的治疗率明显偏低,其与性别、是否有合并MS无明显相关性。MS治疗率较高,说明老年患者对MS的重视程度明显高于OP。治疗率有显著性差异的原因,一方面是MS患者多合并其他方面疾病,另一方面是OP的临床表现不明显而且对OP的认知程度较低。OP的并发症给患者生活质量甚至寿命造成了负面影响,而且还对家庭和社会带来严重经济负担,这就需要加强对OP的宣教,同时对老年MS患者应注意OP的筛查。做到规律生活,控制体重,调节血脂,避免服用影响骨代谢药物,预防OP造成的脆性骨折的发生。
