急性脑梗死患者静脉溶栓后脑出血的相关因素分析
2022-10-11胡幼霞李天保邹旭梅
胡幼霞 李天保 邹旭梅
(佛山市南海区第九人民医院,广东 佛山 528203)
急性脑梗死患者(Acute cerebral infarction,ACI)开展早期静脉溶栓治疗(Ascending intravenous thrombolysis,AIT)可对有效逆转其神经功能缺损,改善ACI患者预后。脑出血转化(Hemorrhagic transformation,HT)是ACI患者静脉溶栓后常见和严重的并发症,此会加重患者脑组织的损害,增加患者的致残率和死亡率[1]。目前,国内外研究公认的相关危险因素有:发病至AIT间隔时间、溶栓前美国国立卫生研究院卒中量表(NHISS)评分、溶栓前高血压、溶栓前高血糖。而D-二聚体、超敏C反应蛋白、同型半胱氨酸、尿酸等一些因素,有研究证明上述因素对急性脑梗死患者的预后判断有一定的关系,但是否对静脉溶栓后脑出血转化有相关性的研究较少[2-3]。本次将研究分析ACI患者静脉溶栓后发生HT的一系列相关危险因素,以期更好帮助临床医生筛选溶栓患者,并通过积极改善患者溶栓前危险因素来降低HT风险,从而减少ACI患者溶栓术后死亡风险,现报道如下。
1 资料与方法
1.1 一般资料
筛选与收集从2020年5月至2022年1月我院予以阿替普酶或尿激酶静脉溶栓治疗的急性脑梗死患者66例作为研究对象。选择的研究对象纳入标准为:(1)诊断为ACI;(2)静脉溶栓与发病时间在6 h以内;(3)脑功能损害体征超1 h,且比较严重;(5)患者及家属均签署知情同意书;(5)颅脑CT已排除颅内出血,且无早期ACI低密度改变。排除标准:(1)患者有脑卒中、头部外伤和颅内出血史;(2)颅内肿瘤、动脉瘤,活动性内出血,蛛网膜下腔出血;(3)既往颅内手术史。此次研究均通过了医院医学伦理委员会的审核批准。
1.2 方法
将66例患者根据溶栓术后有无脑出血转化发生,分为HT组(13例)和无HT组(53例)。全面收集、统计上述两组患者的资料和数据,包括患者性别、年龄、D-二聚体、发病至静脉溶栓间隔时间、超敏C-反应蛋白(hs-CRP)、同型半胱氨酸(Hcy)、溶栓前血压、溶栓前NIHSS评分、溶栓前血糖、尿酸等。
1.3 观察指标
对比两组患者的溶栓前血压、发病至静脉溶栓间隔时间、溶栓前NIHSS评分、溶栓前血糖等差异是否显著。以D-二聚体、超敏C反应蛋白、同型半胱氨酸、尿酸等因素作为自变量进行多因素Logistic回归分析,以溶栓后有无HT发生为因变量,明确以上相关指标是否是影响ACI患者静脉溶栓后HT的危险因素。
1.4 统计学方法
采用SPSS 20.0统计学软件对所得数据进行统计分析,计量资料用均数±标准差表示,组间比较采用t检验;计数资料以n(%)表示,组间比较采用卡方检验;相关因素采用Logistic回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 患者基线资料
66例患者中,男37例,女29例,年龄34-89岁,平均年龄66.18岁。
2.2 溶栓后出血转化单因素分析
ACI患者共66例,经溶栓后并发HT 13例。HT组溶栓后年龄、发病到溶栓间隔时间、D-二聚体及NIHSS评分均高于无HT组(P<0.05)。详见表1。

表1 溶栓后出血转化单因素分析
2.3 溶栓后出血转化多因素分析
Logistic回归分析表明,发病到溶栓间隔时间(OR=0.958;P=0.017)、D-二聚体(OR=0.156;P=0.028)、Hcy(OR=0.677;P=0.031)及NIHSS评 分(OR=0.734;P=0.033)与ACI患者溶栓后HT具有独立相关性。详见表2。
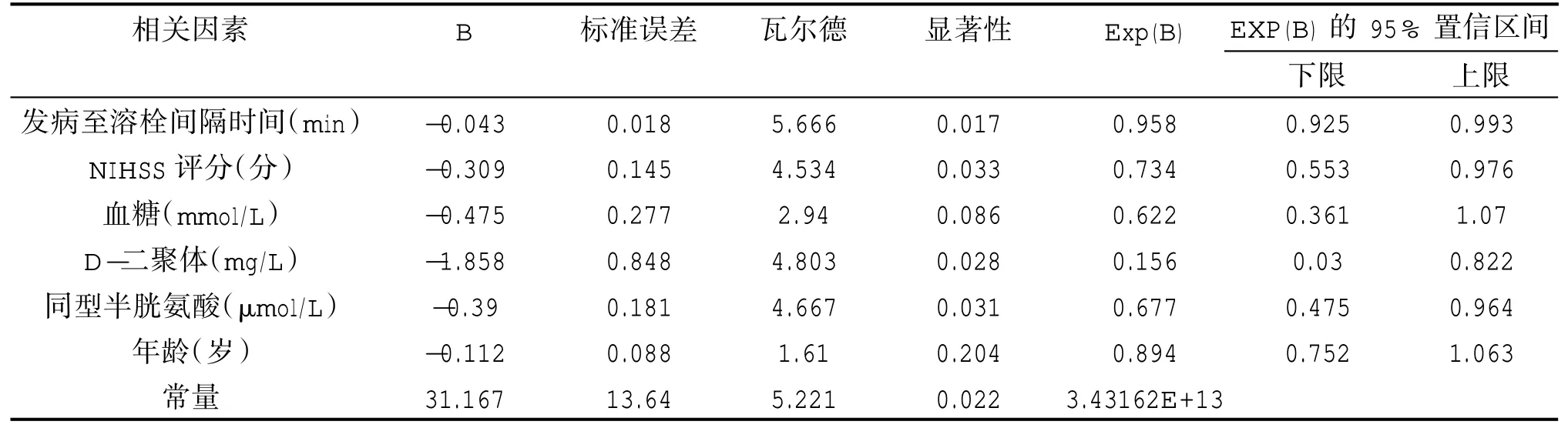
表2 溶栓后出血转化多因素分析
3 讨论
静脉溶栓(Ascending intravenous thrombolysis,AIT)是目前治疗急性脑梗死(Acute cerebral infarction,ACI)较为有效的方法,但有可能发生脑出血转化(Hemorrhagic transformation,HT),造成二次伤害[4]。因此,为减少HT的发生,研究AIT术后并发HT的相关危险因素,非常有临床意义。
目前,国内外研究公认的AIT术后HT的相关危险因素有:(1)发病至AIT间隔时间;(2)溶栓前NIHSS评分;(3)溶栓前高血压;(4)溶栓前高血糖。溶栓与发病间隔的时间长,脑梗死病灶中央缺血坏死区慢慢向周围扩展,导致外周缺血半暗带慢慢缩小,血脑屏障的破坏也更加严重,经过溶栓后血流复通,血液会在被破坏的血脑屏障中渗出到血管外,发生脑出血转化。溶栓和发病间隔的时间包括救护车转运的时间、入院后开展综合评估所需时间,临床应尽量缩短这两段时间,能显著增加挽救生命的成功几率[5-6]。NIHSS评分和脑梗死患者的严重程度呈正比,评分高则其病情更严重。与此同时,NIHSS评分高还可能是因为溶栓后的效果不明显,甚至是预后不良。此次研究结果和前面的报道都指出,NIHSS评分和脑出血转化风险的关系十分紧密。比如陈美华等提出,血压和NIHSS评分能有效评估患者溶栓后发生的早期脑出血风险[7]。欧艳等经过分析后表明,溶栓前NIHSS评分可以评估患者经过溶栓治疗后的脑出血转化的风险[8]。所以NIHSS评分高的ACI患者选择溶栓治疗时需谨慎。
有研究证明对急性脑梗死患者的预后判断与下文的一些因素有一定的关系,但目前仅有少量对急性脑梗死静脉溶栓后脑出血转化的相关性的研究:
(1)D-二聚体,其增高表示机体处于一种高凝状态,血流动力学发生改变,可作为ACI预后判断的指标。D-二聚体是纤维蛋白经过活化因子交联后,又经纤维蛋白溶解酶水解后产生的特异性性降解产物,也是纤维蛋白溶解过程的标志物,能够体现形成血栓后的溶栓活性。近期有研究表明,D-二聚体在急性脑卒中后的早期神经功能恶化中是非常重要的标记物,D-二聚体的含量上升也就代表着脑梗死急性期功能障碍,是评估其功能的一个可靠指标[9-10]。现在,D-二聚体水平在预测急性大脑中动脉闭塞患者血管再通治疗后早期神经功能恶化有无明显的关联性还不十分清楚。本研究Logistic回归分析表明,D-二聚体(OR=0.156;P=0.028)与ACI患者溶栓后HT具有独立相关性,表明血清D-二聚体是ACI患者溶栓后早期神经功能恶化实验室指标。
(2)超敏C反应蛋白。研究指出炎症反应与心脑血管疾病有一定的关系,而超敏C反应蛋白灵敏度高,特异性高,含量稳定,与脑梗死神经缺损严重程度与预后密切相关。本研究未检测到超敏C反应蛋白与ACI患者溶栓后HT的相关性(P<0.05),可能与样本量过少有相关性,有待今后进一步扩大样本进行研究。
(3)同型半胱氨酸,作为含酸氨基酸,对血管内皮细胞造成一定的损伤,容易导致患者出现早期动脉粥样硬化,其水平的变化与脑梗死的发生和进展有密切的关系。Wang等[11]用一项回顾性研究发现,血清同型半胱氨酸的含量和动脉粥样硬化性脑梗死引发脑微出血(cerebral microbleeds,CMBs)有非常紧密的联系,CMBs阳性组和阴性组进行对比后发现其血同型半胱氨酸的含量更高(OR=1.487,P=0.000),然后将CMBs的数量分为三个亚组:轻度(≤1个)、中度(2-5个)、重度(≥6个),三组血同型半胱氨酸水平依次为:(16.34±3.27)μmol/L、(19.01±8.07)μmol/L、(28.25±12.62)μmol/L,差异有统计学意义(P<0.01),也就是说血同型半胱氨酸水平的高低和CMBs的严重性呈正比。血同型半胱氨酸进入到脑部会损坏脑血管壁的胶原弹力纤维,控制血管内皮细胞的增生,使血脑屏障被破坏,血管通透性增加,并且释放内皮素,进一步减少一氧化氮(NO)生成,造成血液中的内皮素和NO浓度不均衡,也导致血管舒缩功能失衡。这些都会引发CMBs。本研究亦显示Hcy(OR=0.677;P=0.031)与ACI患者溶栓后HT具有独立相关性。然而血同型半胱氨酸的含量和脑梗死溶栓后出血转化有无明显的关联性目前还不十分清楚。
(4)尿酸(UA),作为人体内嘌呤代谢的产物,会对动脉粥样硬化产生促进作用,是影响急性脑梗死患者短期预后的危险因素。一项队列研究表明,高尿酸血症可能会导致脑卒中的发生,脑卒中发病率随UA水平的增加而上升,Cox回归研究结果表明,UA水平在高于295 μmol/L后就和脑卒中的发生有紧密的联系,对全部心血管危险因素进行调整后,两者间的联系也还有统计学意义(RR=1.91)[12]。干预高尿酸血症的患者,使其尿酸恢复到正常水平,能促使其心血管病变的转归。高尿酸血症或高水平的UA也会导致恢复期的脑卒中病情再次恶化。一项前瞻性分析表明,患者在脑卒中发病的24 h内UA水平高,那么其在发病90 d住院率、血管事件再发率和病死率都显著高于UA水平低者。但是,尿酸的抗氧化性也常常被忽略。有观察性分析表明,尿酸水平高则可能代表脑卒中患者的预后良好。本研究未检测到其相关性。
综上所述,ACI患者溶栓治疗术后是否会出现HT转化,与患者术前NIHSS评分、收缩压、发病到溶栓间隔时间、D-二聚体、hs-CRP、Hcy水平息息相关,医生应准确评估上述指标,有助于对预后评估和制订防治策略。
