稳定期慢性阻塞性肺疾病患者久坐行为现状及影响因素分析
2022-10-10周丹丹钮美娥韩燕霞吴振云杨富凯
周丹丹,钮美娥,韩燕霞,吴振云,杨富凯
慢性阻塞性肺疾病(Chronic Obstructive Pulmonary Disease, COPD)作为一种终身性的慢性呼吸系统疾病,其导致的社会和经济负担高居慢性非传染性疾病的第5位[1]。2020年WHO《身体活动和久坐行为指南》[2]中首次重点强调了应加强对慢性病患者久坐行为的关注。久坐行为(Sedentary Behavior, SB)是指在清醒状态下能量消耗≤1.5代谢当量(Metabolic Equivalent of Tasks, METs)的任何坐式、斜靠或平躺行为[3],包括看电视、阅读、使用计算机等。流行病学研究表明,久坐行为与COPD发病、疾病进展和死亡风险密切相关[4-5]。有研究报道,能力、机会、动机-行为模型(Capability, Opportunity, and Motivation Behaviour Model, COM-B)能全面分析目标行为改变过程中的促进和阻碍因素,被证实在探讨久坐行为影响因素方面具有指导作用[6],能为行为干预方案的设计提供基础。本研究以COM-B模型为指导,探讨COPD患者久坐行为现状并从能力、机会、动机三方面入手分析其影响因素,旨在为改善稳定期COPD患者久坐行为,提高其体力活动水平,改善疾病预后提供依据。
1 对象与方法
1.1对象 2020年10月至2021年9月,便利选取苏州市6所医疗机构门诊就诊的稳定期COPD患者为调查对象。纳入标准:①符合COPD诊断标准[7];②COPD病程≥1年;③意识清楚,能独立或在研究者协助下完成问卷。排除标准:①患有严重影响日常活动的其他疾病,如神经系统疾病、肌肉疾病等;②长期卧床或使用轮椅;③并存呼吸系统其他疾病,如肺癌、肺结核、哮喘等;④存在语言、认知障碍或精神疾病而无法沟通。本研究获得苏州大学附属第一医院伦理审查委员会批准(2021伦研批179号),调查对象均自愿参加本研究。横断面调查研究样本量可采取研究变量总数的5~10倍计算。本研究中总变量为23个,计算需样本量115~230,考虑20%无效问卷,本研究所需样本量为144~287。本研究最终回收233份有效问卷。
1.2调查工具
1.2.1一般资料问卷 由研究者自行设计,包括人口学资料,如年龄、性别、体重指数、居住情况、文化程度、婚姻状况、工作状态、运动锻炼等;疾病相关资料,如病程、近1年急性加重次数、改良英国医学研究理事会呼吸困难指数(Modified British Medical Reserch Council,mMRC)分级、COPD评估测试量表(COPD Assesment Test,CAT)评分、健康自评、并存疾病等。其中健康自评由患者根据身体状况自评;运动锻炼情况根据患者每周运动频率划分为从不锻炼和规律锻炼两种类型。
1.2.2久坐行为测量问卷 采用国际体力活动问卷(International Physical Activity Questionnaire, IPAQ)短卷[8]调查COPD患者的久坐时间,采用久坐行为日志[9]获得久坐行为的类型。IPAQ问卷短卷共7个条目,涵盖久坐、高强度体力活动、中等强度体力活动和步行4个维度,问卷久坐维度的重测信度系数为0.88。久坐行为日志包含常见的9种不同类型的久坐情境,如思考/无所事事、交通(坐车、开车)、看电视/计算机或手机、社交(聊天、打电话、下棋)等。久坐时间即为平均每天各种类型久坐行为累积的时间。本研究参照国内外相关文献,以久坐行为总时间>6 h/d定义为久坐。
1.2.3肺功能状态和呼吸困难问卷修订版(Pulmonary Functional Status and Dyspnea Questionnaire-modified, PFSDQ-M) 该问卷用于评估患者日常活动受限、活动后呼吸困难和疲倦程度[10]。本研究仅统计日常活动受限情况,包含10个条目,涉及穿衣服、步行、爬三级楼梯等10项日常活动。每个条目依据受限等级赋0~10分,“完全没有活动受限”至“无法完成问卷中的日常活动项目”依次赋0~10分,平均分=条目总分÷实际参与活动数。得分越高,表示活动受限越严重。该问卷的日常活动受限维度的Cronbach′s α系数为0.84[11]。
1.2.4医院焦虑抑郁量表(Hospital Anxiety and Depression Scale, HADS) 该量表包含焦虑、抑郁2个分量表[12],本研究仅使用抑郁分量表测量患者的负性情绪。抑郁分量表共7个条目,每个条目按0~3分计分,得分越高,表示抑郁情绪越严重,以8分作为截断值,≥8分为高抑郁得分。该分量表Cronbach′s α系数为0.806[13]。
1.2.5呼吸困难信念问卷(Breathlessness Beliefs Questionnaire, BBQ) 该问卷用于评价患者对呼吸困难症状和日常活动的认识[14]。包含恐惧呼吸困难(5个条目)和恐惧活动(6个条目)2个维度共11个条目,每个条目选项从非常不同意到非常同意分别计1~5分,得分越高,表明患者呼吸困难信念越强。该问卷Cronbach′s α系数为0.85[15]。
1.2.6社会支持评定量表(Social Support Rating Scale, SSRS) 该量表共有10个条目,包括客观支持、主观支持和对支持的利用度3个维度,总分12~66分[16],总分越高,表示社会支持水平越高。根据总分可划分低、中、高3个级别,其中低水平≤22分、中等水平23~44分、高水平45~66分。该量表重测信度为0.92,Cronbach′s α系数为0.72。
1.3资料收集方法 由3名经统一培训的研究生共同完成资料的收集。采用统一指导语进行问卷条目及填写注意事项的说明,问卷由研究对象自行填写,填写过程中不得使用暗示性指导,对于文化程度低等原因无法填写者,由调查者将问卷的条目和选项逐一读出,待研究对象回答后,由研究者辅助据实填写,并当场核对。共发放问卷242份,回收有效问卷233份,问卷有效回收率为96.28%。
1.4统计学方法 采用SPSS26.0软件行统计分析,正态分布的计量资料采用均数±标准差表示,偏态分布的计量资料采用M(P25,P75)表示,计数资料采用频数、构成比表示。行独立样本t检验或Mann-WhitneyU检验、χ2检验、logistic回归分析。检验水准α=0.05。
2 结果
2.1稳定期COPD患者久坐行为状况 患者日均久坐行为总时间为(7.42±2.40)h,其中久坐者159例(68.24%),非久坐者74例(31.76%)。
2.2是否久坐患者日常活动受限、呼吸困难信念、社会支持得分比较 见表1。
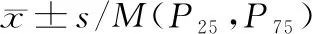
表1 是否久坐患者日常活动受限、呼吸困难信念、社会支持得分比较 分,
2.3稳定期COPD患者基本资料及久坐行为的单因素分析 233例患者中,男200例,女33例;年龄33~95(72.49±8.64)岁,其中≥60岁者220例。消瘦(BMI<18.5)42例,正常(18.5~)117例,超重(24.0~)64例,肥胖(≥ 28.0)10例。婚姻状况:在婚185例,单身(未婚/离异或丧偶)48例。居住情况:独居43例,非独居190例。居住地:农村120例,城市113例。文化程度:小学及以下108例,中学或中专76例,大专及以上49例。月收入:<4 000元151例,4 000~元59例,≥6 000元23例。病程:<5年73例,5~年58例,10~年47例,≥20年55例。并存疾病数≥1个145例。不同特征患者久坐行为差异有统计学意义的项目,见表2。

表2 不同特征患者久坐行为比较差异有统计学意义的项目 例(%)
2.4稳定期COPD患者久坐行为影响因素的logistic回归分析 以是否久坐为因变量(非久坐=0,久坐=1),将单因素分析中差异有统计学意义的变量作为自变量进行logistic回归分析,结果显示,是否了解久坐的危害(是=1,否=2)、吸氧情况(从不吸氧=1,吸氧=2)、CAT评分(≤20分=1,>20分=2)、恐惧活动维度得分(原值输入)是稳定期COPD患者久坐行为的影响因素,见表3。
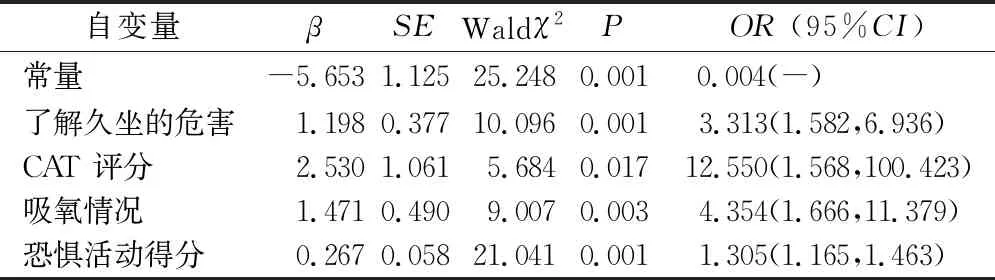
表3 稳定期COPD患者久坐行为影响因素的logistic回归分析(n=233)
3 讨论
3.1稳定期COPD患者久坐行为状况 久坐行为是COPD患者疾病进展的独立危险因素,减少久坐行为有助于降低患者住院次数,改善疾病预后[4]。本研究结果显示,稳定期COPD患者久坐行为发生率高达68.24%,日均久坐时间为(7.42±2.40)h,与McKeough等[17]研究结果类似,但低于Cheng等[18]研究结果。因测量工具选择的不同,不同研究得到的久坐时间存在差异,但研究结果均提示,稳定期COPD患者的久坐行为现状不甚乐观。究其原因,一方面,本研究纳入的研究对象年龄60岁及以上者94.42%,随着年龄的增长,机体器官逐渐老化,功能适应性和抵抗力逐渐下降,年龄越大者体力活动下降,久坐发生率可能越高[19]。另一方面,COPD常累及心脏、血管、肌肉组织、肝脏等器官,致使不同程度的多脏器疾病并存。本研究中并存疾病数≥1个者占62.23%,有研究显示,患有2种及以上慢性病的患者往往表现出更多的久坐时间[20]。总之,稳定期COPD患者的久坐行为普遍,亟需改善。
3.2稳定期COPD患者久坐行为影响因素分析
3.2.1是否了解久坐行为危害 本研究结果显示,不了解久坐危害的稳定期COPD患者发生久坐行为是了解者的3.313倍。Wshah等[21]研究指出,知识是影响COPD患者久坐行为的重要因素,患者不了解生活中久坐行为的范畴,未充分认识久坐的危害,就无法形成减少久坐行为的内在驱动力。部分COPD患者表示长期的久坐习惯并未造成健康问题,不认为改变久坐行为能让自身获益。行为的改变是长期的复杂的过程,行为改变的层次包括知识的改变、态度的改变、个体行为的改变、组织行为的改变,其中知识改变是行为改变的必要条件[22]。Alley等[23]基于计划行为理论的研究发现,知识可以通过改变对目标行为的态度,间接影响行为意向和行为,这表明了解知识是减少久坐时间的第一步。一项针对久坐COPD患者的质性访谈发现,多数受访者表示曾被告知运动锻炼的益处,但医护人员的宣教较少涉及久坐相关知识[24]。提示医护人员在知识宣教时应增加久坐模块,社区工作者也应定期开展相关知识讲座,提高患者对久坐危害的认识,促进患者主动减少久坐时间。
3.2.2是否接受氧疗 本研究显示,接受氧疗是COPD患者久坐行为的影响因素,吸氧患者发生久坐行为是从不吸氧患者的4.354倍。究其原因,COPD患者由于通气功能障碍、通气/血流比例失调和肺弥散功能降低,往往伴有不同程度的低氧血症,长期的慢性缺氧和呼吸困难会导致患者活动耐力下降。氧疗虽然可以纠正COPD患者的低氧血症,对呼吸困难、活动后喘息等有明显的缓解作用[25],但实施家庭氧疗具有明确的时间要求(≥15 h/d),限制了患者外出活动甚至无法在房间内走动,这直接导致久坐时间增加。有学者指出,COPD患者使用动态氧疗/移动氧疗可提高其活动机会,从而打断慢性呼吸系统疾病的恶性循环[26]。因此,护理人员需严格掌握氧疗适应证,将COPD氧疗最佳证据引入护理实践,规范氧疗管理[27],指导有条件的患者采用移动氧疗,提高其居家活动机会,以减少久坐时间。
3.2.3CAT评分 CAT评分能反映COPD患者咳嗽咳痰、胸闷气喘、睡眠精力等主要症状,对于疾病严重程度、生存质量具有良好的评估价值。本研究结果显示,CAT评分>20分的COPD患者更容易发生久坐行为。研究显示,久坐行为会降低患者活动能力并限制身体功能,进而损害健康相关生活质量,而生活质量差可进一步导致体力活动减少,久坐行为增加,形成恶性循环[28]。CAT评分对COPD急性加重具有预测作用。急性加重发作使患者肺功能急剧恶化、系统炎症加重,加之激素的使用以及蛋白质消耗增加,患者骨骼肌功能进一步恶化[7],直接导致活动受限加重,久坐时间增加。由此可见,医护人员在稳定期疾病管理时应着重关注CAT评分高的COPD患者,探索科学的疾病管理模式,提高患者自我管理能力,缓解患者的症状负担,提高生活质量,进而对减少久坐行为产生积极作用。
3.2.4恐惧活动水平 本研究结果显示,恐惧活动得分越高,患者越容易产生久坐行为。分析原因,呼吸困难是COPD患者最典型的表现,大多数患者都经历过活动后呼吸困难加重。由于呼吸困难相关恐惧、焦虑使COPD患者产生灾难性认识,进而主动避免可能再次引发呼吸困难的活动,保持久坐行为,最终使得功能状态下降,形成恶性循环[29]。由此可见,呼吸困难信念对COPD患者的身体活动具有潜移默化的影响,这种心理作用甚至高于自身生理能力水平的限制。因此,针对存在活动恐惧的患者,应着重指导其缓解活动时呼吸困难的技巧,指导放松训练并提供心理支持,克服心理障碍,最大限度激发活动动机。
4 小结
本研究显示稳定期COPD患者久坐行为普遍,有待改善。本研究基于COM-B模型从活动能力、认知、信念等等方面来分析COPD患者久坐行为的影响因素,结果显示是否了解久坐危害、吸氧情况、CAT评分和恐惧活动是其发生久坐的重要影响因素。医护人员在疾病管理时,应高度关注CAT评分较高的COPD患者,并将知识宣教作为久坐行为干预过程中的第一步,早期识别患者的恐惧活动心理,有针对性制订干预措施以减少其久坐时间。本研究尚存在以下不足:由于本研究为横断面调查,仅探讨了患者久坐行为的影响因素,尚未进一步讨论各影响因素间的作用机制。同时本研究采用问卷法测量久坐时间,可能存在一定的偏倚。未来可采用客观工具获取数据,并开展纵向研究以丰富研究结果,为制订稳定期COPD患者久坐行为干预措施提供参考。
