重叠式三角吻合技术在单孔腹腔镜直肠前切除术治疗直肠癌的应用价值
2022-09-23晁祥嵩陈秉魁
晁祥嵩,王 强,陈秉魁
(佳木斯市中心医院普外一科,黑龙江 佳木斯 154002)
结直肠癌是临床较为常见的恶性肿瘤,具有较高的发病率和死亡率[1]。医学界普遍认为导致直肠癌发生的因素包括食物纤维摄入不足、蛋白质摄入过高等[2]。直肠癌治疗以手术为主,传统开腹手术创伤较大,不利于术后恢复。随着腹腔镜技术的不断发展与完善,消化道重建方式逐渐转变为腹腔镜下体内重建。腹腔镜手术产生的创伤较小,住院时间短,促使胃肠功能尽早恢复,术后造成的疼痛感较轻,受到临床的广泛青睐[3]。因传统的腹腔镜下三角吻合属于逆蠕动吻合,肠内容物经过吻合口的过程中,受到两端肠管呈反方向蠕动的影响,致使其在吻合口处淤积,导致该处张力增加,增加吻合口漏的风险[4]。为了降低消化道重建后出现肠道反方向蠕动的风险,临床将腹腔镜下三角吻合方式进行改良,即先重叠远端和近端肠管,之后再进行吻合,并将其称为重叠式三角吻合术[5]。本文探究重叠式三角吻合技术在单孔腹腔镜直肠前切除术治疗直肠癌的应用价值,旨在为腹腔镜直肠前切除术中如何重建消化道的术式选择提供借鉴。
1 资料与方法
1.1一般资料:选取2019年10月~2021年10月本院收治的60例直肠癌患者,采用数字随机法将其分为对照组和观察组(n=30)。纳入标准:经盆腔MRI检查,直肠周围组织未受肿瘤侵犯;经胸腹部CT检查,肿瘤未转移至远处脏器;患者及家属签署知情同意书。排除标准:肿瘤已经侵犯周围组织或器官;术前接受新辅助化疗;合并糖尿病、贫血、肠梗阻、自身免疫病、低蛋白血症者;肿瘤已转移至远处脏器者。对照组男21例,女9例;年龄30~75岁,平均(57.25±2.42)岁;BMI 19.62~26.58 kg/m2,平均 (22.64±2.85)kg/m2;肿瘤直径2.76~5.42 cm,平均(4.32±0.71)cm。观察组男20例,女10例;年龄30~75岁,平均(58.56±2.68)岁;BMI 19.71~26.92 kg/m2,平均 (22.83±2.69)kg/m22;肿瘤直径2.71~5.53 cm,平均(4.41±0.63)cm。两组基本资料比较,差异无统计学意义(P>0.05),均衡可比。本次研究经过本院医学伦理委员会同意。
1.2方法:给予患者全身麻醉,令患者保持截石位,右倾10°~15°,足部高于头部,约为15°~20°。做一长度为3~4 cm的切口,使其位于右下腹或者经脐,将腹壁逐层切开并进入腹腔。置入单孔装置,建立一个倒三角形状的操作通道,倒三角边长分别为10 mm、5 mm、5 mm。对肿瘤的大小、位置和腹腔情况进行仔细探查。操作器械于内侧位置入路,将肠系膜下的静脉和动脉进行游离,在起始部位用血管夹将静、动脉夹闭,之后离断。将肠系膜血管附近的淋巴结分别进行清扫,操作过程中要确保输尿管不受损伤。沿着Toldt间隙将降结肠、乙状结肠、直肠充分游离,并使其位于肿瘤下方。在距离肿瘤下边缘约为5 cm的位置上方将肠管裸化,更换主操作孔,使其由5 mmTrocar变为12 mmTrocar,通过腔内直线切割闭合器对直肠进行切割闭合。待手助器盖牵开后,将肿瘤段肠管取出来,在距离肿瘤上边缘大约10 cm的位置将肠管切断。
对照组应用传统三角吻合技术,拉拢断端肠管,在距两侧肠管断端大约7 cm的位置侧缝合肠管对系膜,仅缝合1针即可,固定后可促使张力减少,检查肠管的血运情况。在两侧断端做一1 cm切口,切口位于对系膜缘闭合处,使用碘伏纱布对肠腔进行消毒。将直线切割闭合器钉仓在患者的一侧肠腔内置入,关闭钳口之后,抓取另外一侧的肠腔,然后将钳口松开,肠管套上钉砧后进行调整,之后将对系膜侧肠管闭合并且切断。使用碘伏棉球对肠腔进行擦拭,待无出血后,牵拉侧侧吻合口,使其呈“V”型,之后对共同开口采用间断缝合法缝合3针,便于牵拉使用。最后通过直线切割闭合器促使两侧肠管共同开口充分闭合,进而完成吻合。位于耻骨联合上端大约2 cm做一“比基尼切口”,切口长度为5 cm,经切口将标本取出。对腹腔进行冲洗,留置引流,然后逐层将腹腔关闭。
观察组应用重叠式三角吻合技术,拉拢患者两侧断端肠管之后,对其进行重叠摆放,将远侧断端和距近侧断端大约7 cm处的处肠管进行缝合固定,对两侧肠管血运情况进行检查,预估两侧吻合口的张力。在近侧断端对系膜缘闭合处和与其相互对应部位的远端结肠对系膜做一个长度为1 cm的切口,使用碘伏纱布对肠腔进行消毒。在患者的一侧肠腔内将直线切割闭合器钉仓置入体内,抓取另外一侧的肠腔后将钳口松开,将肠管套上钉砧后进行调整,之后将对系膜侧肠管进行闭合并且切断。使用碘伏棉球对肠腔进行擦拭,待无出血后,牵拉侧侧吻合口,使其呈“V”型,之后对共同开口采用间断缝合法缝合3针,便于牵拉使用,最后将两侧肠管共同开口采用直线切割闭合器进行闭合,完成吻合。位于耻骨联合上端大约2 cm做一“比基尼切口”,切口长度为5 cm,经切口将标本取出。对腹腔进行冲洗,留置引流,然后逐层关闭腹腔。
1.3观察指标:比较两组消化道重建时间、手术时间、手术切口长度以及术中出血量;比较两组首次排气时间、排粪时间、术后首次下床活动时间以及术后住院时间;比较两组近远切缘、远端切缘、肿瘤大小、淋巴结清扫数目;比较两组术后并发症发生情况(包括腹腔内感染、切口感染、肺部感染)。

2 结果
2.1两组手术指标比较:两组手术时间、手术切口长度、术中出血量比较,差异无统计学意义(P>0.05),观察组消化道重建时间短于对照组,差异有统计学意义(P<0.05)。见表1。

表1 两组手术指标比较
2.2两组术后恢复情况比较:两组术后首次下床活动时间、术后住院时间比较,差异无统计学意义(P>0.05),观察组术后首次排气时间、排粪时间均短于对照组,差异无统计学意义(P<0.05)。见表2。

表2 两组术后恢复情况比较
2.3两组术后病理情况比较:两组近端切缘、远端切缘、肿瘤大小、淋巴结清扫数目比较,差异无统计学意义(P>0.05)。见表3。

表3 两组术后病理情况比较
2.4两组术后并发症发生情况比较:两组术后并发症发生情况比较,差异无统计学意义(P>0.05)。见表4。
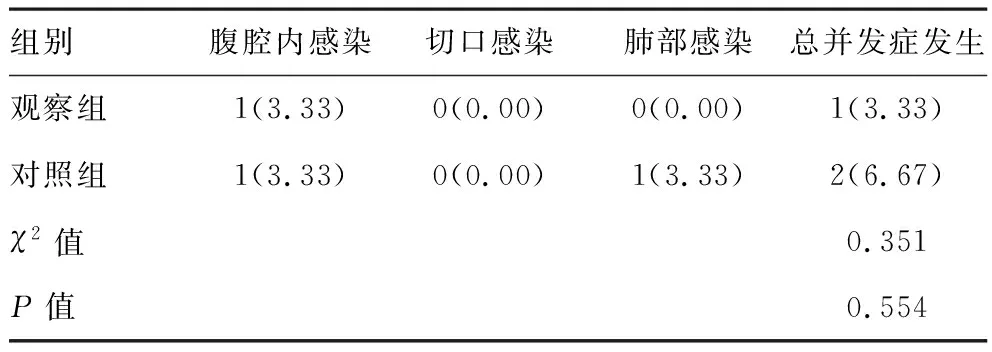
表4 两组术后并发症发生情况比较[n(%),n=30]
3 讨论
直肠癌病因比较复杂,与遗传、生活习惯、饮食习惯以及环境等因素有关[6]。目前,直肠癌病因尚未明确,大部分由腺瘤性息肉发展而来。早期直肠癌并无典型症状,到达一定阶段会出现脓血便、腹泻、便秘、里急后重等,大便也会逐渐变细,发展至晚期则出现排便梗阻等现象[7]。随着肿瘤的不断生长,周围脏器受到侵犯,出现下肢水肿、骶部及会阴部疼痛、尿路刺激症状等问题[8]。直肠癌的治疗以外科手术为主,腹腔镜手术所产生的创伤比较小,术后恢复快,并发症较少,已广泛应用于临床治疗中[9]。
单孔腹腔镜直肠癌手术是一项新兴微创技术,不同于传统腹腔镜手术的操作方法。单孔腹腔镜直肠癌手术从局部相对较小范围的游离着手,然后逐渐积累,最终实现整条线,乃至整个面的解剖,达到充分清扫和充分游离的目的[10]。而手术的关键在于消化道重建,对预后具有直接影响。本研究结果显示,因重叠式三角吻合技术相比于传统三角吻合技术,可使肠管以及系膜的损失降低,促使吻合口的张力降低,减少并发症发生的风险;吻合虽然呈现重叠式,但吻合口两侧的肠管均向同一个方向蠕动,不会发生逆蠕动或者肠内容物瘀滞等现象,不会对吻合口的愈合产生影响,同时肠道功能亦不会受到损害;三角吻合和缝合的过程中,如果放置直线切割闭合器钉砧头时,两端都是处于游离状态,则难以放置,需要助手进行配合,而重叠式三角吻合过程中,其中一侧肠管是处于固定状态的,则无需助手配合[11-13]。所以,观察组术后首次排气时间、排粪时间、消化道重建时间均短于对照组。研究结果显示,两组术后并发症发生情况比较无差异。该消化道重建技术是在完全腹腔镜下完成的,所有操作步骤均在腹腔内进行,增大肿瘤种植和腹腔感染的概率。虽然两组均有1例发生腹腔感染,但未来操作过程中,需要严格控制无菌环境、把握无瘤原则。包满都拉等学者研究[14]指出,重叠式三角吻合技术应用于完全腹腔镜手术,更利于患者术后恢复肠道功能,术后并发症未见明显增加,近期疗效较好。葛磊研究[15]指出,将体内重叠式三角吻合技术的完全腹腔镜左半结肠切除术应用于左半结肠癌患者,患者术后恢复较快,近期效果较为理想。
综上所述,重叠式三角吻合技术在单孔腹腔镜直肠前切除术治疗直肠癌患者,近期疗效显著,患者术后首次排气时间和排粪时间均明显缩短,且有利于患者术后尽快恢复肠道功能,术后并发症未见明显增加,具有较大的临床价值。
