系统评价激光周边虹膜成形术治疗急性闭角型青光眼的疗效
2022-09-23刘国颖邓嘉进赵柳宁
刘国颖,邓嘉进,赵柳宁
(华南理工大学附属第六医院,广东 佛山 528200)
急性闭角型青光眼是我国常见的青光眼类型,发病主要与瞳孔阻滞导致房角突然关闭有关,眼压出现骤然升高,如果眼压不能得到及时有效控制,可能导致数周或数日内失明。在亚洲发病率远高于欧洲。目前对于急性闭角型青光眼发作期控制眼压的常用措施包括药物治疗、前房穿刺、激光周边虹膜成形术(LPIP)[1]。药物治疗是最常用的方式,但药物会有局部和全身的副作用[2-3],前房穿刺可以迅速降低眼压但属于有创操作。LPIP通过激光收缩虹膜根部,使房角重新开放,被认为是急性发作治疗的安全有效方法[4-6]。但与传统的药物治疗相比,LPIP的降压效果不同文献也存在不一致的情况[7-8],且高质量的证据随机对照研究(RCT)文献较少,样本量较少,远期效果评价也较少,因此本文通过Meta分析全面系统地评价LPIP的治疗效果和安全性。
1 资料与方法
1.1纳入与排除标准
1.1.1研究类型:比较LPIP和药物治疗急性闭角型青光眼急性发作期患者的RCT,本次研究经过本院医学伦理委员会同意。
1.1.2研究对象:纳入急性闭角型青光眼急性发作期患者,包括原发性和白内障膨胀期继发的青光眼急性发作,种族、年龄、性别、发作时间不限。
1.1.3干预措施:试验组(LPIP组)为激光周边虹膜成形术治疗,对照组(药物组)为常规药物治疗。
1.1.4结局指标:①治疗后眼压下降幅度;②眼压控制率;③眼压下降至正常所需的时间;④房角开放程度;⑤角膜水肿程度;⑥ 瞳孔直径。
1.1.5排除标准:①研究对象为急性闭角型青光眼缓解期、间歇期、临床前期,慢性闭角型青光眼或可疑房角关闭的患者,除白内障膨胀期继发急性闭角型青光眼以外的各种类型的继发性闭角型青光眼;②研究方法中干预措施不吻合;③研究类型为非随机对照试验;④综述、会议报告、动物试验及重复文献;⑤无法获得全文或数据资料不全;⑥ 低质量杂志研究。
1.2文献检索策略:计算机检索PubMed、Ebase、Web of science、Cochrane Library、Clinical Trials、CBM、CNKI、维普、万方医学数据库。检索时限均为建库至2021年6月30日。中文检索词包括急性闭角型青光眼,原发性急性闭角型青光眼急性发作,激光周边虹膜成形术,激光周边虹膜成形等,英文检索词包括Glaucoma,Angle-Closure,primary angle closure glaucoma,iridoplasty,gonioplasty等。
1.3文献筛选、资料提取:由2名研究成员独立按照以上检索策略和纳入、排除标准进行文献筛选和数据提取。筛选完毕后交叉核对,意见不一致时与第3名研究成员协商讨论,最后确定纳入的研究,并绘制文献筛选流程图。采用事先制定的数据提取表进行资料提取,包括:①纳入研究的基本信息,即研究题目、作者姓名、发表时间等;②研究对象的基本特征,即各组的例数、年龄、发作时间等;③干预措施的具体细节和随访时间;④偏倚风险评价的关键因素;⑤结局指标。
1.4纳入研究的偏倚风险评价:由2名研究成员按照Cochrane 手册5.0版[9]对RCT的偏倚风险评价标准评价纳入研究的方法学质量:①随机分配方法;②分配方法隐藏;③是否采用盲法;④结果数据的完整性;⑤选择性报告研究结果⑥其他偏倚来源(如试验提前结束、基线不一致等)。对以上6个指标采用“是”(低度偏倚)、“否”(高度偏倚)和“不清楚”(缺乏相关信息或偏倚情况不确定)的判断进行评价。
1.5统计学分析:采用RevMan5.0统计软件进行Meta分析。计量资料采用均数差(WMD)为效应量,计数资料采用相对危险度(RR值)为效应量,结果以各效应量及其95%置信区间(CI)表示。分析各项研究的异质性(Q检验检验水准设为α=0.1),并结合I2定量评估异质性的大小,根据异质性检验结果选择数据的合并方法。若各研究间无统计学异质性,则采用固定效应模型进行Meta分析;若存在统计学异质性,则进一步分析异质性来源,在排除明显临床异质性的影响后,采用随机效应模型进行Meta分析。若各研究结果存在明显的临床异质性,则采用亚组分析或敏感性分析等方法处理。Meta分析的检验水准设为α=0.05。
2 结果
2.1文献检索结果:初检共检索到152篇文献(Pubmed 14篇,Embase13篇,Web of Science 26篇,Cochrane 17篇,CBM 19篇,CNKI 27篇,维普11篇,万方25篇),通过阅读标题、摘要、全文及按照纳入和排除标准,最终纳入8篇RCT文献[6,8,10-15]符合要求,其中英文文献4篇,中文文献4篇,共计436只眼,其中LPIP组共216只眼,药物组共220只眼。
2.2纳入研究特征与偏倚风险评价结果:纳入研究的基本特征见表1,偏倚风险评价结果见表2。

表1 纳入研究的基本特征
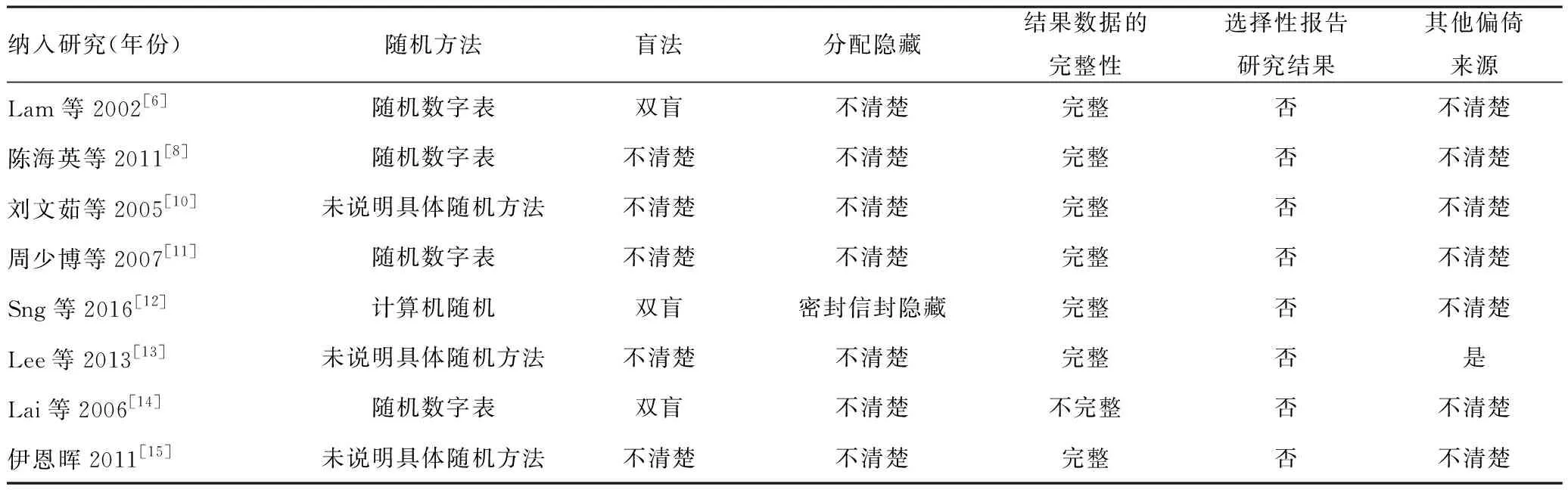
表2 纳入研究的偏倚风险评价结果
2.3Meta分析结果
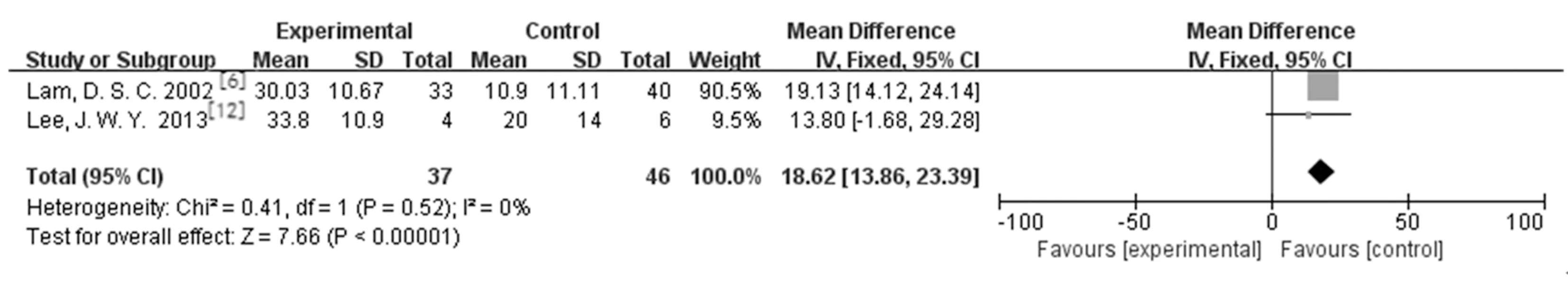
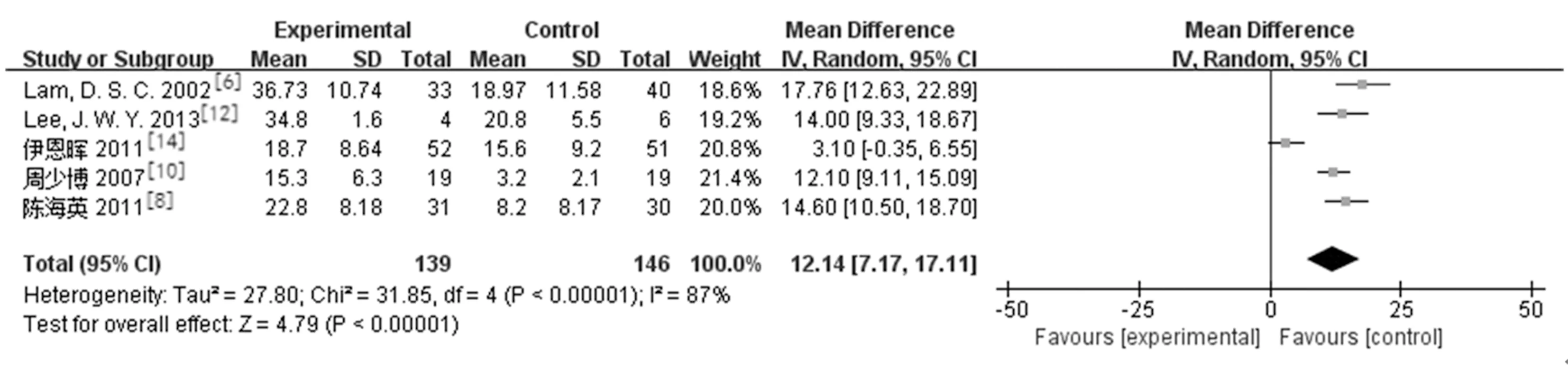
2.3.1术后眼压下降幅度:纳入文献中有7篇[6,8,11-15]分别对两组治疗后15 min、0.5 h、1 h、2 h、24 h、6个月以上的眼压下降情况进行了随访。研究结果:LPIP组与药物治疗组在治疗后15 min[2篇研究[6,13],MD=18.62,95%CI(13.86,23.39),P<0.000 01]、0.5 h[5篇研究[6,8,11,13,15],MD=12.14,95%CI(7.17,17.11),P<0.000 0]、1 h[6篇研究[6,8,11-13,15],MD=13.09,95%CI(11.16,15.02),P<0.000 01]、2 h[5篇研究[6,8,11,13,15],MD=11.74,95%CI(5.46,218.02),P=0.000 2]、24 h[3篇研究[6,13,15],MD=3.75,95%CI(1.19,6.31),P=0.004]时的降压幅度存在差异且有统计学意义。3篇研究[8,13-14]报道LPIP组与药物治疗组在治疗后6月以上的眼压下降幅度差异无统计学意义[MD=2.67,95%CI(0.02,5.32),P=0.05]。见图1,图2。
a.15 min眼压下降幅度:
b.0.5 h眼压下降幅度:
c.1 h眼压下降幅度:

d.2 h眼压下降幅度:
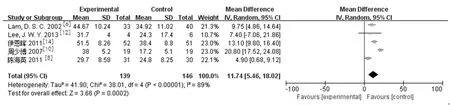
图1 LPIP与药物治疗术后15 min、0.5 h、1 h、2 h眼压下降幅度比较的Meta分析
a.24 h眼压下降幅度:
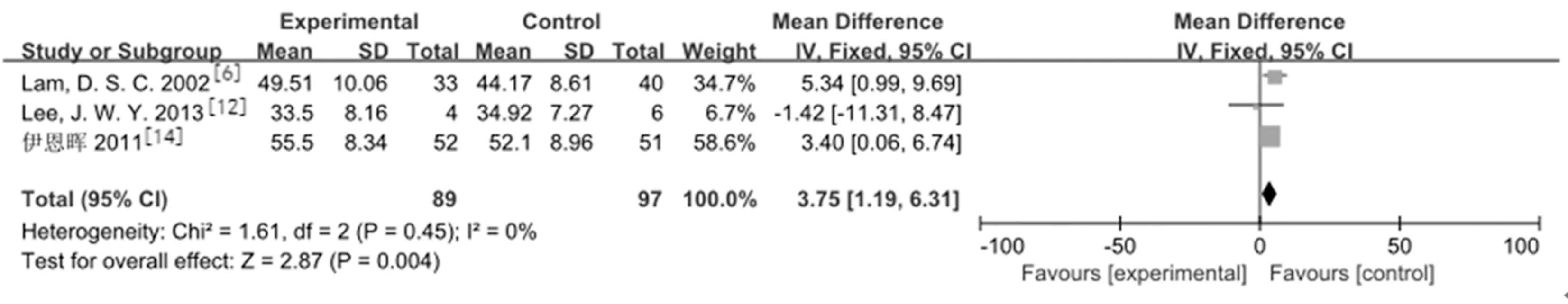
b.6个月以上眼压下降幅度:
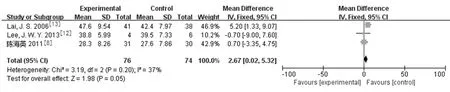
图2 LPIP与药物治疗术后24 h、6个月以上眼压下降幅度比较的Meta分析
2.3.2术后眼压控制率和眼压下降至正常所需的时间:纳入文献中有5篇[8-9,12-13,15]分别对两组治疗后2 h、6 h、24 h的眼压下降至正常(IOP≤21 mmHg)的控制率和眼压下降至正常(IOP≤21 mmHg)所需的时间进行了报道。研究结果:LPIP组与药物治疗组在治疗后2 h控制率差存在差异且有统计学意义[1篇研究[10],RR=3.00,95%CI(1.49,6.03),P=0.002]。而6 h[2篇研究[10,12],RR=1.06,95%CI(0.94,1.20),P=0.36),24 h(4篇研究[8,12-13,15],RR=1.10,95%CI(0.98,1.23),P=0.12]两组控制率差异无统计学意义。仅有1篇研究[15]报道LPIP组与药物治疗组在治疗后眼压下降至正常所需的时间差异有统计学意义[MD=-4.7,95%CI(-5.35,-4.07),P<0.000 01]。见图3,图4。
a.2 h眼压控制率:
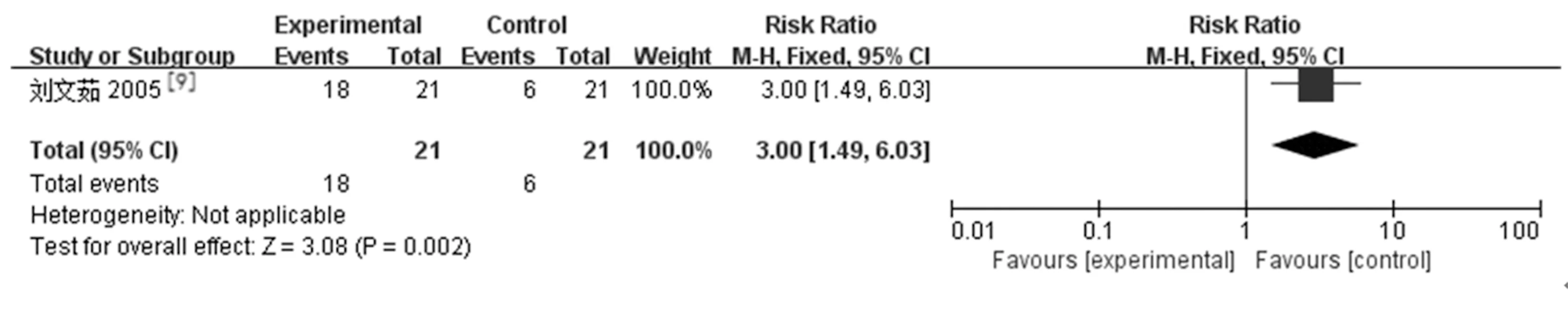
b.6 h眼压控制率:
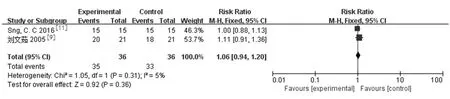
c.24 h眼压控制率:
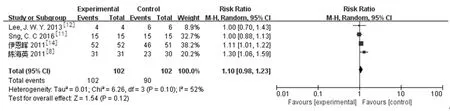
图3 LPIP与药物治疗术后2 h、6 h、24 h眼压控制率
眼压下降21 mmHg以下所用的时间
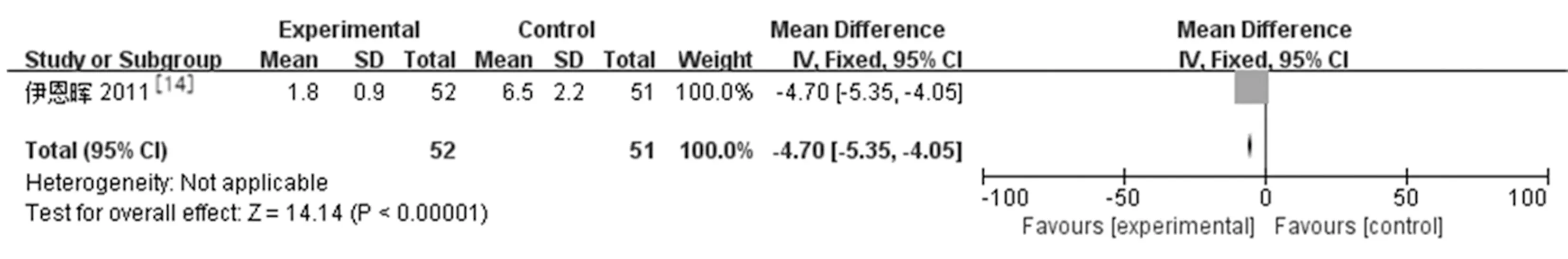
图4 LPIP与药物治疗术后眼压下降21 mmHg以下所用时间Meta分析
2.3.3房角开放程度:纳入文献中有4篇[8,10,14-15]分别对两组治疗后房角开放程度大于180°和房角360°开放情况进行了报道。研究结果:LPIP组与药物治疗组在治疗后房角开放程度大于180°的比率存在差异且有统计学意义[3篇研究[10,14-15]RR=1.34,95%CI(1.15,1.56),P=0.002],房角360°开放比率也存在统计学差异[2篇研究[8,15]RR=1.84,95%CI(1.17,2.89),P=0.008]。见图5。
a.房角大于180°情况:
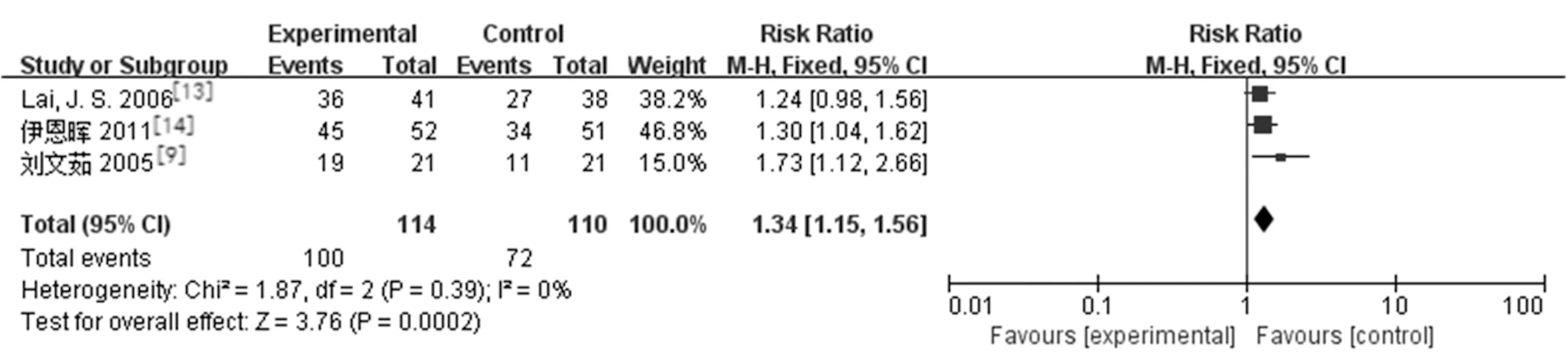
b.房角全部开放情况:
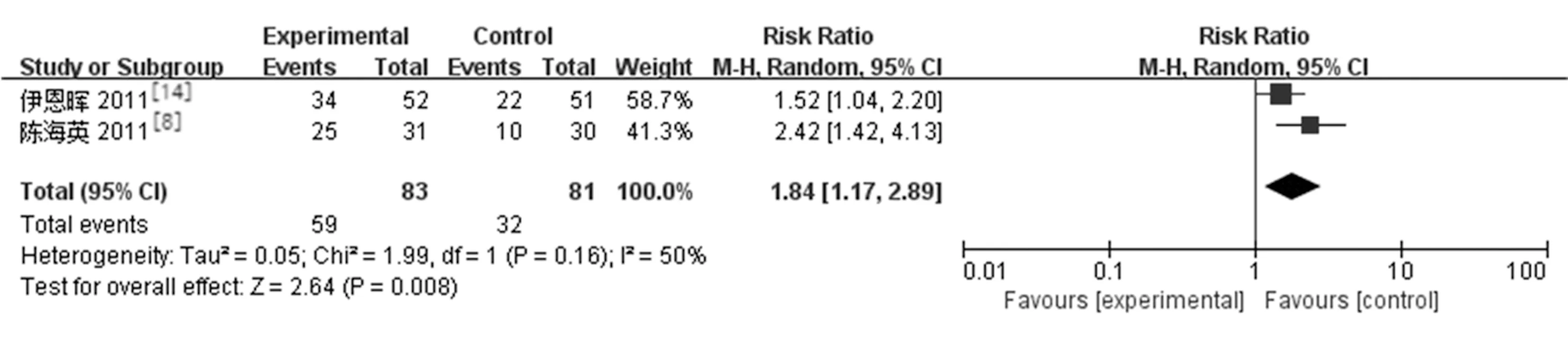
图5 LPIP与药物治疗术后房角开放程度比较的Meta分析
2.3.4角膜水肿情况和瞳孔直径:2篇研究[6,15]报道LPIP组与药物治疗组在治疗后2 h角膜水肿的差异无统计学意义[MD=-0.16,95%CI(-0.33,0.01),P=0.07]。3篇研究[6,8,14]报道LPIP组与药物治疗组在治疗后瞳孔直径的差异无统计学意义[MD=-0.00,95%CI(-0.82,0.81),P=0.99]。见图6。
a.角膜水肿情况
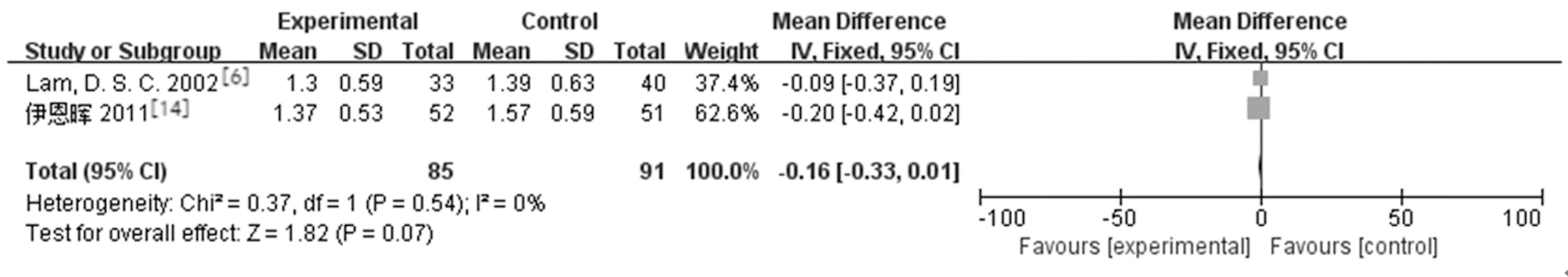
b.瞳孔直径
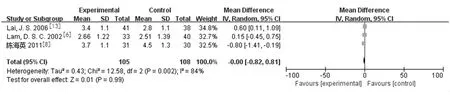
图6 LPIP与药物治疗术后角膜水肿情况和瞳孔直径比较的Meta分析
3 讨论
急性闭角型青光眼急性发作时眼科急症之一,尽快控制眼压,争取治疗时机,是改善急性发作期急性闭角型青光眼预后的关键[16]。激光虹膜成形术和药物治疗是急性闭角型青光眼急性发作常用的治疗方法[1]。药物治疗目前应用最为广泛,方便、无创,但全身用药也存在一定风险,特别对年龄较长、 合并严重全身疾病及有用药禁忌证者,且药物治疗相对缓慢[17-18]。激光虹膜成形术通过烧灼周边虹膜促使虹膜根部基质收缩拉开房角,促进房水引流从而使眼压下降[19]。在药物无法控制的急闭发作患者也能有效控制眼压[20]。它操作简单,对前房清晰度要求没有虹膜周切术那么高,但如果操作不当可能烧灼角膜、加重炎症和损伤瞳孔[21]。与传统药物相比降压速度更快,但相对于药物治疗,LPIP是否能作为首选急闭发作的降眼压方法还缺乏高质量的证据,目前RCT文献样本量都不大。因此我们对目前搜索到的8项随机对照研究进行Meta分析,对二者降压效果和房角开放情况及安全性进行总结分析:
3.1降压效果:Lam等[22]研究发现LPIP与药物治疗相比降眼压速度快,在治疗后15 min、30 min、1 h及2 h的眼压效果要高于系统性药物治疗。但也有研究[7,17]发现在治疗后 1 h、2 h的眼压测量中,两组降眼压效果相近。本研究的结果表明:从治疗后15 min、0.5 h、1 h、2 h、24 h两者的降压幅度都是有差别。LPIP组降压幅度显著大于药物治疗组,二者差异11.74~18.62 mmHg,以15 min内差异最明显。Lam等[6]研究显示LPIP与药物治疗后24 h降压效果是相当的,而我们发现在24 h时的两组的降压幅度差异缩小为3.75 mmHg,但仍具有统计学意义。关于远期效果的文献很少,Lai等[23]对急闭发作实施LPIP患者眼压控制后行激光虹膜周切术平均随访16~48个月,70%患者能有效控制眼压。三篇RCT文献报道[8,13-14]比较了3个月以上LPIP和药物控制急闭后联合激光虹膜周切或白内障超声乳化手术后眼压控制情况,我们总结了6个月以上眼压效果发现LPIP组降压幅度与药物治疗组相当,但未发现更远期的RCT研究。
张新等[17]研究表明急闭发作期LPIP和药物治疗后2 h眼压控制率分别为52.9%和58.8%,二者无明显差异。Lam等[6,22]研究发现2 h后激光组眼压控制率达到100%,降眼压的速率快于传统药物组。本研究以眼压下降至正常(IOP≤21 mmHg)为标准,LPIP组2 h的眼压控制率是药物治疗组的3倍,但两组6 h、24 h眼压控制率是无差异的。同时虽然只有一篇文献比较两组眼压下降至正常所使用的时间,但结果显示LPIP组比药物治疗组要短4.7 h,差异具有统计学意义。
从以上结果表明LPIP早期降压效果优于药物治疗组,尤其是2 h以内。尽管6 h、24 h眼压控制率相当,但LPIP组24 h的降压幅度仍然高于药物治疗组。且LPIP组较药物治疗组能更快速降低眼压,对减轻患者痛苦和保护视神经方面具有显著优势。但远期眼压效果LPIP并不优于药物治疗组。
3.2对房角开放的影响:LPIP通过激光使虹膜根部收缩重新开放房角,药物中缩瞳剂有收缩瞳孔使房角重新开放的作用。既往研究表明无论是单独应用或联合白内障手术上,LPIP能增加房角开放程度[8,12,24]。我们将LPIP治疗急闭发作和药物治疗相比较,发现治疗后两组间房角开放大于180°和房角全部开放的比例均具有统计学差异,LPIP组是药物组的1.34倍(房角大于180°)和1.84倍(房角全部开放)。因此LPIP比常规药物治疗能更有效地开放房角。
3.3对角膜水肿和瞳孔的影响:LPIP的风险和副作用主要集中在角膜,当角膜水肿、混浊时角膜可吸收从中穿过的激光能量,导致角膜组织发热,水肿角膜吸收激光能量后最主要的损伤在角膜内皮,从而又进一步加重水肿[25]。光凝时光凝区的虹膜会发生向心性收缩,同时激光能量或位置不当也会出现虹膜萎缩,从而导致瞳孔出现散大变形的风险[21]。但本研究并未发现LPIP和药物治疗组治疗后角膜水肿和瞳孔直径有明显差异。把握好激光适应证、操作原则和规范,可减少并发症发生[26]。从这一点来看LPIP是一种安全的解决急性眼压升高的治疗方式,术后的水肿和瞳孔变形可能主要与眼压高引起的损伤有关。
因此本研究认为LPIP是一种安全有效的治疗急性闭角型青光眼急性发作的方法。相对于传统药物治疗,LPIP能更有效快速地降低和控制眼压,及开放房角,而无明显角膜和瞳孔损伤。但本研究也有一定缺陷,目前搜索到的高证据的RCT文献样本量不多,且文献中没有更详细的亚组分析如治疗前眼压水平、治疗前发作时间对治疗效果的影响的分析。另外基本都是亚洲地区的研究,远期研究数量少。本研究认为与传统药物相比,LPIP是更有效快速控制急性闭角型青光眼急性发作的眼压和开放房角的方法,且安全性高,可以作为急闭发作的首选方法。
