TSH抑制联合放射性131I治疗PTC对育龄期女性的影响*
2022-09-23王美荣赵淑玲陈云霞朱春景
王美荣,赵淑玲,陈云霞,朱春景
(河北沧州市人民医院内分泌科,沧州 061000)
乳头状甲状腺癌(papillary thyroid carcinoma,PTC)是一种最常见的甲状腺癌,占甲状腺癌的85%,恶化程度较低,任何年龄均可发病,其主要发病人群为儿童或年轻女性,但是其预后效果较好,10年生存率能达到90%以上[1]。PTC早期的主要临床表现为颈部无痛性肿块;中期则随着病情进展,肿块增大及质硬,出现压迫气管、食管的症状,甚至使其移位受压变形;晚期则转移至肺、骨等器官,若癌细胞转移至肺部则会出现咳血、呼吸困难等表现,若转移至骨髓则会出现骨痛等表现[2-3]。甲状腺癌的发病机制受各种因素的影响,其中包括碘缺乏、致甲腺肿物质的摄入及遗传基因的易病性等[4]。在临床上常用的治疗方式为药物治疗,其中主要治疗药物为甲状腺素,使用甲状腺素可预防甲状腺功能减退、抑制血清促甲状腺激素(TSH)[5]。但单纯使用TSH抑制治疗的话其疗效不明显,临床中也较少有针对PTC 使用联合治疗的报道,基于此,在本文中,主要研究采用TSH 抑制治疗联合放射性131I治疗对于育龄期女性PTC 患者性激素及氧化应激的影响,现将结果报道如下。
1 对象与方法
1.1 研究对象
选取2018 年2 月至2019 年2 月河北沧州市人民医院接诊的130例育龄期的PTC女性患者为研究对象,按随机数字表法分为对照组和研究组各65例,对照组年龄21~40 岁,平均(31.31±4.93)岁,肿瘤直径1.13~1.58 cm,平均(1.35±0.12)cm;研究组年龄23~41岁,平均(32.28±5.23)岁,肿瘤直径1.14~1.55 cm,平均(1.36±0.11)cm;两组患者在上述基础资料中比较,差异无统计学意义(P>0.05),具有可比性。本次研究患者及家属均签署了知情同意书,且经本院医学伦理委员会批准。
病例纳入标准:符合2018 年版《甲状腺癌诊疗规范》[6]中对于甲状腺乳头状腺癌的诊断标准;未接受过相关药物治疗;依从性良好者。
排除标准:(1)存在严重的基础疾病或其他肿瘤者;(2)合并桥本甲状腺炎、甲亢或其他甲状腺疾病者;(3)肿瘤侵出被膜或侵犯周围组织者;(4)髓样癌、低分化癌、未分化癌等类型甲状腺恶性肿瘤;(5)TSH抑制治疗过程中,FT3及FT4明显升高或出现甲状腺机能亢进被迫停药者。
药物来源:促甲状腺素抑制(Merck KGaA;批准文号:H20 140052;50 μg/片)。
1.2 方法
1.2.1 治疗方法 对照组患者术后仅采用TSH 抑制治疗,研究组患者术后采用放射性131I(断绝其与外界接触,待其体内放射性衰变及排泄后即可出院)、TSH 抑制进行治疗。左甲状腺素钠片初始剂量为50 μg/d,清晨口服,持续治疗2 周后,将剂量调整至100 μg/d,且要求促甲状腺激素水平为0.05~0.10 mIU/L,在治疗过程中根据促甲状腺激素水平调整药物用量用法,若患者出现甲状腺功能亢进,则需立即停止用药。
1.2.2 血小板第4因子(PF4)、幽门螺旋杆菌(HP)、中期因子(MK)水平评价
抽取两组患者清晨空腹静脉血3 mL,以离心半径为5 cm、以转速3 000 r/min离心处理10 min,分离上层血清,-80 ℃保存,待用。采用放射免疫法检测PF4、HP、MK水平,实验步骤:在含10%FBS的DMEM培养基中制定1×105个/mL 细胞悬液并将其接种于2 个24 孔板中,每组设6 个复孔且每孔细胞悬液为1 mL,在5%CO2、37 ℃条件下待细胞完全贴壁并将细胞放置培养箱中让其汇聚,当细胞巨大部分汇聚时使用相同血清的DMEM对其进行同步化处理24 h后弃上清,5%CO2、37 ℃细胞培养箱中培养24 h,取上清液用放射免疫法检测PF4、HP、MK含量。
1.2.3 氧化应激水平评价 采用硫代巴比妥酸法检测丙二醛(MDA)表达水平,采用还原型谷胱甘肽消耗法检测谷胱甘肽过氧化物酶(GPx)表达水平,采用嘌呤氧化酶法检测超氧化物歧化酶(SOD)表达水平。
1.2.4 性激素水平评价 采用酶联免疫吸附法检测性激素指标卵泡刺激素(FSH)、睾丸酮(T)、雌二醇(E2)水平,将血清样本置于室温后,取出试剂盒,标记酶标板,制作标准品,以1∶2 的稀释液稀释样品;在反应孔上依次加入稀释好的待测血清及标准品100 μL/孔,放置37 ℃恒温孵育箱中湿育2 h;用专用洗涤液将反应板清洗3 次后,加入抗体工作液(1∶100 倍稀释后)100 μL/孔,置于37 ℃恒温孵育箱中湿育45 min;继续清洗反应板4次后,在反应孔内加入TMB溶液100 μL/孔,置于37 ℃恒温孵育箱中湿育45 min 后在反应孔内加入终止液100 μL/孔以终止反应,在450 nm处读OD值;以OD值为纵坐标,以标准品为横坐标,绘制标准曲线,根据血清样本的OD值可在标准曲线上查出FSH、T、E2水平。
1.2.5 淋巴转移率、3年生存率、复发率情况 对两组患者均进行为期3 年的随访,观察两组患者的淋巴转移率及生存例数,计算生存率;观察病情变化,比较疾病复发率。
1.2.6 不良反应发生情况 观察并比较两组患者骨质疏松、月经失调、心率升高等不良反应发生情况。
1.3 统计学方法
采用SPSS 20.0 统计软件分析数据。计量资料以均数±标准差()表示,组间比较采用独立样本t检验,组内比较采用配对t检验;计数资料以百分率(%)表示,组间比较采用χ2检验,采用Kaplan-Meier进行生存分析,以P<0.05为差异有统计学意义。
2 结果
2.1 两组PF4、HP、MK水平比较
治疗前两组患者PF4、HP、MK 水平对比,差异无统计学意义(P>0.05);治疗后两组患者HP、MK水平降低,PF4 水平升高(P<0.05),且研究组降低幅度较大,见表1。
表1 两组PF4、HP、MK水平比较

表1 两组PF4、HP、MK水平比较
2.2 两组氧化应激相关因子比较
治疗前两组患者MDA、GPx、SOD水平对比,差异无统计学意义(P>0.05);治疗后两组患者MDA水平降低,GPx、SOD水平升高(P<0.05),且研究组变化幅度较大,见表2。
表2 两组氧化应激相关因子比较
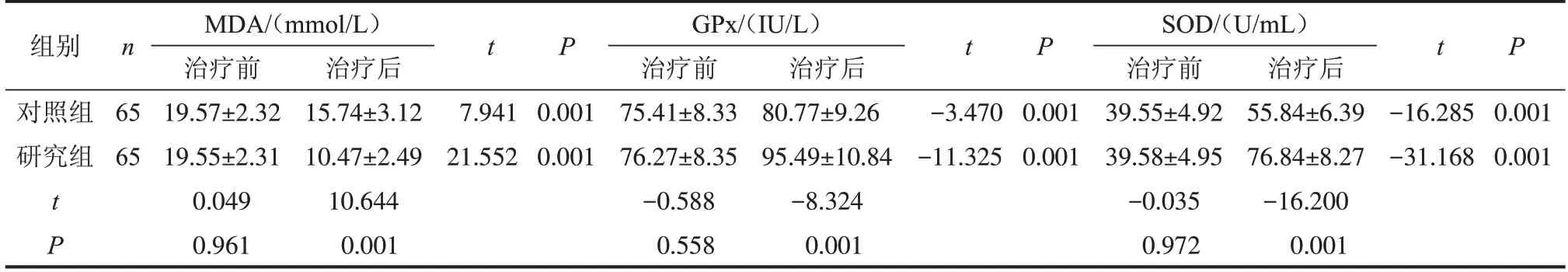
表2 两组氧化应激相关因子比较
2.3 两组性激素水平比较
治疗前两组患者FSH、T、E2水平对比,差异无统计学意义(P>0.05);治疗后两组患者FSH、T 水平降低,E2水平升高(P<0.05),且研究组变化幅度较大,见表3。
表3 两组性激素水平比较

表3 两组性激素水平比较
2.4 两组患者淋巴转移率、3年生存率、复发率比较
对照组失访患者5例,研究组失访7例,研究组淋巴转移率、复发率低于对照组,中位生存时间长于对照组(P<0.05),见表4、图1。
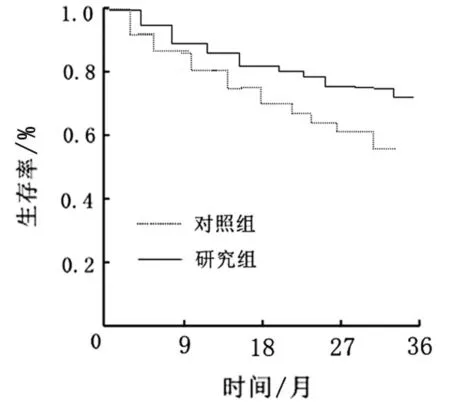
图1 两组生存曲线图
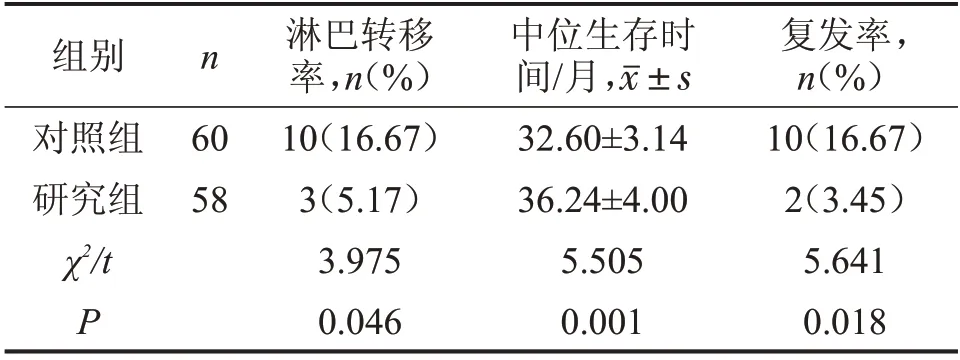
表4 两组患者淋巴转移率、3年生存率、复发率比较
2.5 两组患者不良反应发生情况比较
研究组总不良反应发生率与对照组比较,差异无统计学意义(P>0.05),见表5。

表5 两组患者不良反应发生情况比较n(%)
3 讨论
甲状腺乳状头癌是甲状腺癌中最常见的一种肿瘤,其发病率呈逐年上升的趋势,约占成人甲状腺癌的60%,恶化程度较低,相对惰性,总体预后好,若患者接受规范化治疗其生存期较长,此外,还需密切监视患者长期后续治疗[7-8]。相关临床研究表明,若患者出现亚临床甲状腺功能亢进状态会引起诸多不良反应,导致患者心血管相关事件的发生率及死亡风险增高[9]。采用TSH抑制治疗可有效促进甲状腺激素水平在治疗标准的范围内,可在一定程度上缓解疾病发展,降低肿瘤复发转移风险,并降低癌症相关死亡率,提高患者的生存质量[10-11]。放射性核素131I需达到一定活度才具有治疗效果,若增加放射性核素的浓度,则射线剂量率也会随之增加;在治疗过程中需根据患者的病情变化调整放射性核素的疗量,且还需降低对患者和医务人员的辐射危害[12-13]。
PF4 是一种碱性多肽的四聚体,易结合并中干血管内皮细胞表面的硫酸乙酰肝素,在凝血酶的灭活过程中起调节作用,还可调节血栓[14]。HP是一种结合珠蛋白,主要在肝脏内合成及溶解,与游离的血红蛋白结合成为复合物后,可在肾脏中留下并阻止血红蛋白从肾小球滤过,在一定程度上保护肾脏功能[15]。MK是一种新的肝素结合生长因子且生物学功能广泛,在个体的生长发育中起重要作用,还与疾病的发生发展相关联,在肿瘤细胞的存活、分化以及增殖中起到一定的作用[16]。在本文研究中,治疗后两组患者MK、HP水平均得到降低,PF4水平升高,且使用联合治疗的研究组MK、HP 水平比对照组更低,PF4 水平更高。说明TSH 抑制治疗联合放射性131I对患者的PF4、HP、MK 水平改善情况优于对照组,能够更好的维护甲状腺功能保持正常,保护肾脏功能。
MDA 为脂质过氧化产物,可对机体内脂质过氧化程度进行反应[17]。GPx 为机体内硒蛋白,可使机体内部氧化应激水平降低,并使甲状腺滤泡上皮细胞所受的氧化应激损伤减轻[18]。SOD 为抗氧化酶,可使机体细胞免受损伤,并对机体内脂质过氧化程度进行反应[19]。在本文研究中,治疗后两组患者MDA 水平降低,GPx、SOD 水平升高,说明TSH抑制治疗联合放射性131I可有效改善MDA、GPx、SOD 水平,改善甲状腺乳状头癌患者氧化应激状态。
T 是由女性的卵巢分泌的,肾上腺也可分泌少量T,可维持肌肉强度及质量、维持骨密度及强度,还可提神及提升体能等作用;T可联合蛋白,通过与其他细胞骨架蛋白的相互结合发生作用,促进蛋白质合成[20]。E2是一种甾体雌激素,具有很强的性激素作用,也是卵巢分泌的最重要的性激素,可从妊娠马尿、妊妇尿、人胎盘以及猪卵巢等多种途径获得,可作为经皮肤吸收的雌激素治疗剂[21-22]。FSH是由垂前体叶嗜碱性细胞分泌的一种激素,其主要作用为促进卵泡成熟、卵泡颗粒细胞增生分化,还可促进整个卵巢长大[23]。在本文研究中,治疗后两组患者性激素水平均降低,说明TSH抑制治疗联合放射性131I可有效降低FSH、T水平,升高E2水平,改善甲状腺乳状头癌患者内分泌代谢紊乱状态。
综上所述,TSH 抑制治疗联合放射性131I治疗PTC 可降低育龄期女性患者FSH 及T 水平,升高E2水平,改善机体氧化应激状态。
